Factores predictores de resultado funcional en pacientes con hemorragia subaracnoidea de mal grado intervenidos quirúrgicamente: nuestra experiencia en 10 años
Flor Montilla, María Guevara, Diana Carolina Álvarez Caicedo, Silvina Martínez, Clara Martín, Pablo Rubino
Servicio de Neurocirugía, Hospital de Alta Complejidad en Red “El Cruce”, Provincia de Buenos Aires, Argentina
Recibido: 07/11/2024. Aceptado: 20/02/2025
Flor Montilla
flormontillag@gmail.com
DOI: 10.59156/revista.v39i01.719
ORCID
Flor Montilla: 0009-0004-6040-7619
María Guevara: 0009-0004-7178-7063
Diana Carolina Álvarez Caicedo: 0009-0002-5228-2903
Silvina Martínez: 0000-0001-6624-2908
Clara Martin: 0009-0007-4453-5129
Pablo Rubino: 0000-0002-2621-8441
EMAILS
María Guevara: mariaguevara.na@gmail.com
Diana Carolina Álvarez Caicedo: dcac95@hotmail.com
Silvina Martínez: silvii_cb@hotmail.com
Clara Martin: cla.martinb@gmail.com
Pablo Rubino: parubino@hotmail.com
Los autores no declaran conflicto de interés
Los autores no declaran financiamiento.
RESUMEN
Introducción: la hemorragia subaracnoidea (HSA) es una patología con elevada morbimortalidad. Un 20-40% corresponden a HSA de mal grado. Por la elevada mortalidad en este subgrupo, el tratamiento quirúrgico continúa siendo controversial.
Objetivo: analizar una serie de pacientes con HSA aneurismática de mal grado y evaluar variables que puedan influir en el resultado funcional.
Materiales y métodos: estudio unicéntrico, retrospectivo, analítico de una cohorte de pacientes con HSA de mal grado neurológico, en un período de 10 años, con un seguimiento mínimo de 6 meses. Se evaluaron variables demográficas, clínicas, por imágenes, anatómicas e intraquirúrgicas. El resultado clínico se categorizó utilizando la escala de Rankin modificada (mRS, las siglas por su nombre en inglés) en evolución favorable y desfavorable. Se compararon los resultados con la literatura.
Resultados: se incluyeron un total de 90 pacientes con HSA de mal grado, intervenidos quirúrgicamente. La edad media al diagnóstico fue de 42 años, y un 56% eran de sexo femenino. En el 45.5% se observó hematoma con efecto de masa al diagnóstico, hidrocefalia en 17.7% y edema en 32.6%. Veintitrés pacientes presentaron alteraciones pupilares y 21, resangrado. El resultado funcional desfavorable se asoció a grado V de Hunt y Hess y a pacientes mayores de 60 años. Se observó un aumento en la mortalidad en pacientes mayores de 60 años y con alteraciones pupilares. La mortalidad total fue del 57.7% y se vio una evolución neurológica favorable con vida independiente en el 25.5%.
Conclusión: la HSA de mal grado presenta una elevada morbimortalidad. El grado V de Hunt y Hess y la edad >60 años se asociaron a peor evolución neurológica. El tratamiento quirúrgico se justifica para el subgrupo que alcanza una vida independiente.
Palabras clave: Hemorragia subaracnoidea. Mal grado neurológico. Morbimortalidad. Resultado funcional.
Predictive factors of functional outcome in patients with poor-grade subarachnoid hemorrhage undergoing surgery: our experience in 10 years
ABSTRACT
Background: subarachnoid hemorrhage (SAH) is a condition associated with high morbidity. High-grade SAH accounts for 20-40% of cases. Due to the high mortality rate in this subgroup, the role of surgical treatment remains controversial.
Objective: to analyzes a series of patients with high-grade aneurysmal SAH and evaluate variables that may influence functional outcomes.
Methods: a single-center, analytical, retrospective study of a cohort of surgical patients with high-grade SAH over a 10-year period, with a minimum follow-up of six months. Demographic, clinical, imaging, anatomical, and surgical variables were analyzed. Clinical outcomes were categorized using the modified Rankin Scale (mRS) as either favorable or poor. The results were compared with data from existing literature.
Results: a total of 90 patients diagnosed with high-grade SAH who underwent surgical intervention were included. The mean age at diagnosis was 42 years, and 56% were female. Hematoma was present in 45.5% of cases, hydrocephalus in 17.7%, and edema in 32.6%. Twenty-three patients presented with pupillary abnormalities, and rebleeding occurred in 21 patients. A poor functional outcome was statistically associated with Hunt & Hess grade V and age over 60 years. Increased mortality was correlated with advanced age (>60 years) and pupillary abnormalities. Overall mortality was 57.7%, while a favorable outcome with an independent lifestyle was achieved in 26% of patients.
Conclusion: high-grade SAH is associated with high morbidity and mortality. Hunt & Hess grade V and age over 60 years were predictors of poor outcomes. Surgical treatment is justified in the subset of patients who achieve an independent lifestyle.
Keywords: Functional outcome. High-grade. Morbidity and mortality. Subarachnoid hemorrhage.
INTRODUCCIÓN
La patología aneurismática es la causa más frecuente de hemorragia subaracnoidea (HSA) espontánea. Su presentación clínica varía desde un síndrome meníngeo y cefalea leve a casos de muerte súbita. Es una patología con elevada morbimortalidad, y sus repercusiones no se limitan únicamente al paciente, sino que también tienen un impacto significativo en la familia y la sociedad.1,2 Si bien la evolución en estos pacientes es impredecible, se sabe que el resangrado se asocia a un aumento en la morbimortalidad. Debido a esto, se recomienda, tanto en las guías americanas como europeas, la intervención temprana buscando obliterar el aneurisma y consecuentemente prevenir la mala evolución asociada al resangrado.1,2
Se estima que un 20-40% corresponden a las clasificadas como HSA de mal grado acorde a las escalas clínicas de Hunt y Hess y WFNS (World Federation of Neurosurgical Societies).3-6 Al momento, la presentación clínica inicial es uno de los mejores predictores de resultado funcional, por esto, en HSA de mal grado el tratamiento quirúrgico continúa siendo controversial. El desafío es encontrar el subgrupo de pacientes que presentan una evolución favorable a pesar de la naturaleza agresiva de esta enfermedad, lo que justificaría la instauración de un tratamiento invasivo.
Objetivos
Identificar el valor predictivo de variables que puedan asociarse a un resultado neurológico favorable en pacientes con HSA de mal grado, entendido como aquellos que alcanzan una vida independiente; y analizar las características demográficas, clínicas, por imágenes, anatómicas y quirúrgicas de nuestra población en los últimos 10 años, estableciendo el rol del tratamiento quirúrgico en este grupo de pacientes.
MATERIALES Y MÉTODOS
Diseño del estudio y recolección de datos
Se realizó un estudio unicéntrico, retrospectivo, analítico de una cohorte de pacientes con HSA aneurismática de mal grado, intervenidos en un hospital público de referencia de la provincia de Buenos Aires en un período de tiempo de 10 años (enero 2014 a enero 2024). Se definió como HSA de mal grado aquellos con clasificación IV y V de las escalas de Hunt y Hess y WFNS.
Criterios de inclusión:
Criterios de exclusión:
Se estudiaron detalladamente las historias clínicas e imágenes, y se analizaron variables demográficas, clínicas, imagenológicas, anatómicas, intraquirúrgicas y el resultado neurológico funcional. Se revisó la literatura sobre esta entidad, a fin de comparar con otras series.
Variables demográficas, clínicas y por imágenes
Dentro de las variables demográficas, se tomaron en cuenta la edad, el sexo y la presencia de comorbilidades. La hipertensión arterial, tabaquismo, consumo problemático de sustancias, enfermedad obstructiva pulmonar, diabetes, infarto agudo de miocardio y antecedentes de HSA previa fueron las comorbilidades consideradas.
Las escalas de Hunt y Hess y WFNS fueron utilizadas para categorizar el estado clínico de los pacientes a su ingreso. A su vez se realizó una tomografía de cerebro en la cual se confirmó el diagnóstico, y se evaluó el grosor de la HSA y la presencia de volcado ventricular utilizando la clasificación de Fisher modificada.
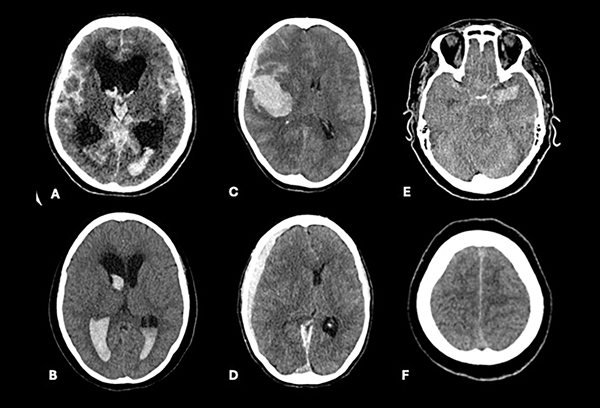
Otras variables analizadas fueron la presencia de hidrocefalia (índice de Evans >0.3), hematomas (con efecto de masa o volumen >30 cm3) y edema cerebral (desviación de línea media, borramiento de surcos, compresión de cisternas basales en ausencia de hidrocefalia o hematoma) como signos de hipertensión endocraneana. El resangrado se definió como deterioro clínico asociado con aumento de sangrado intraparenquimatoso, subaracnoideo o intraventricular en tomografía (Figura 1). Se evaluaron signos de herniación cerebral analizando alteraciones pupilares como la presencia de anisocoria pupilar, midriasis bilateral o III par craneal por compresión directa. A su vez, se clasificó el tiempo desde el sangrado al tratamiento quirúrgico en 3 categorías: a) <24 horas, b) de 24-72 horas, c) >72 horas.

Figura 1. A y B) Hidrocefalia y Fisher 4. C y D) Hematoma con efecto de masa. E y F) Edema cerebral con compresión de cisternas basales y surcos de la convexidad.
Variables anatómicas
En todos los casos se realizó, acorde a disponibilidad, una angiotomografía, angiorresonancia o angiografía cerebral para caracterizar el aneurisma. Las localizaciones fueron: paraclinoideo, comunicante posterior, bifurcación carotídea, comunicante anterior, pericalloso, silviano y basilar. Se realizaron mediciones del diámetro máximo en milímetros. Se consideró el lado del sangrado, ya sea derecho, izquierdo o línea media.
Variables intraquirúrgicas
Todos los pacientes de la serie fueron sometidos a conducta quirúrgica. Aquellos que recibieron tratamiento endovascular fueron excluidos, por lo que el único tratamiento para oclusión aneurismática fue el clipado microquirúrgico. Se consideraron como variables el clipado transitorio y la rotura intraquirúrgica. En cuanto a estrategias de tratamiento para la hipertensión endocraneana, fueron: colocación de sensor de PIC intraparenquimatoso, craniectomía descompresiva, colocación de drenaje ventricular externo y evacuación de hematoma intraparenquimatoso. El tiempo desde el sangrado al tratamiento también es una medida indirecta de esta variable quirúrgica por las dificultades asociadas al período de vasoespasmo.
Resultado neurológico funcional
El resultado final fue categorizado utilizando la escala de Rankin modificada (mRS), con un período mínimo de seguimiento de 6 meses. Se consideró un resultado favorable de 0-3, correspondiente a aquellos pacientes que alcanzaron una vida independiente, y desfavorable de 4-6, es decir, aquellos pacientes que fallecieron o mantienen una vida dependiente.
Análisis estadístico
Para las variables continuas, los resultados se expresan en media y desviación estándar, o mediana y rango intercuartílico, y los resultados categóricos se expresan en porcentajes. Se utilizó la prueba de t de Student o de Mann-Whitney, y para la comparación de proporciones se utilizó la prueba de chi-cuadrado o prueba exacta de Fisher, según correspondieran.
Un resultado estadísticamente significativo se estableció con un valor de p menor a 0.05.
RESULTADOS
En el período entre enero del 2014 a marzo del 2024 fueron ingresados para intervención quirúrgica 579 pacientes con HSA, de estos, 104 fueron clasificados como de mal grado. A su vez, se excluyeron 14 pacientes por historia clínica incompleta, HSA no filiada o porque recibieron tratamiento endovascular.
El promedio de edad al momento del diagnóstico fue de 49 ± 11 años, un 62% fueron mujeres, con una frecuencia de comorbilidades presentes de 66.6% (Tabla 1). Al ingreso en nuestro centro, se categorizaron a 39 pacientes como grado IV (43.3%) utilizando la escala de Hunt y Hess, y a 56 pacientes (62%) utilizando la escala de WFNS. Tras realizar el análisis de las tomografías, se observó que el grado de Fisher más frecuente fue el 4 (76.6%), seguido por el 3 (15.5%). La localización aneurismática más frecuente fue comunicante anterior (26 pacientes), seguida por comunicante posterior (25 pacientes) y silviano (24 pacientes), con un tamaño promedio de 8.2 ± 6.3 mm y una mediana de 7. Tanto en pacientes con evolución favorable como desfavorable, la distribución fue similar, sin diferencias estadísticamente significativas. El 45.5% de los pacientes presentó en la tomografía un hematoma con efecto de masa, 17.7% se asoció con hidrocefalia y 32.58% con signos de edema. Veintiún pacientes manifestaron resangrado, con una asociación a la evolución desfavorable cercana a la significación estadística (p 0.054). Se encontraron alteraciones pupilares en 23 pacientes, 7 con III par craneal por efecto de masa en aquellos con aneurisma comunicante posterior, 14 con anisocoria pupilar como signo de herniación cerebral, y 2 con midriasis bilateral. Treinta y ocho pacientes fueron tratados en las primeras 24 horas, 26 dentro de las 24-72 horas, y 26 >72 horas. Los casos en los cuales hubo rotura intraquirúrgica aneurismática o requerimiento de clipado transitorio no presentaron asociación con la evolución.
TABLA 1. RESUMEN DE LAS VARIABLES RELACIONADAS CON MRS
Variable |
N (%) |
mRS 0-3 |
mRS 4-6 |
Valor p |
OR IC |
Edad (años), promedio (DE) |
42.26 (11.9) |
45.74 (9.8) |
50.48 (12.3) |
0.1 |
|
<60 años |
71 (78.9%) |
22 (30.9%) |
49 (69%) |
||
>60 años |
19 (21.1%) |
1 (5.2%) |
18 (94.7%) |
0.035 |
8.082 (1.1014-64.402) |
Sexo |
0.513 |
||||
Femenino |
56 (62.2%) |
13 (23.2%) |
43 (76.8%) |
||
Masculino |
34 (37.7%) |
10 (29.4%) |
24 (70.6%) |
||
Comorbilidades |
0.864 |
||||
Presentes |
60 (66.7%) |
15 (25%) |
45 (75%) |
||
Ausentes |
30 (33.3%) |
8 (26.7%) |
22 (73.3%) |
||
Hunt y Hess |
0.049 |
2.613 (1-6.913) |
|||
IV |
39 (43.3%) |
14 (35.9%) |
25 (64.1%) |
||
V |
51 (56.7%) |
9 (17.6%) |
42 (82.4%) |
||
WFNS |
0.108 |
||||
IV |
57 (63.3%) |
18 (31.6%) |
39 (68.4%) |
||
V |
33 (36.7%) |
5 (15.2%) |
28 (84.8%) |
||
Fisher modificada |
0.12 |
||||
1 |
3 (3.3%) |
1 (33.3%) |
2 (66.7%) |
||
2 |
4 (4.4%) |
3 (75%) |
1 (25%) |
||
3 |
14 (15.6%) |
4 (28.6%) |
10 (71.4%) |
||
4 |
69 (76.7%) |
15 (21.7%) |
54 (78.3%) |
||
Localización aneurismática |
|||||
Comunicante anterior |
26 (28.9%) |
8 (30.8%) |
18 (69.2%) |
0.47 |
|
Comunicante posterior |
25 (27.8%) |
7 (28%) |
18 (72%) |
0.742 |
|
Cerebral media |
24 (26.7%) |
7 (29.2%) |
17 (70.8%) |
0.636 |
|
Pericalloso |
6 (6.7%) |
0 (0%) |
6 (100%) |
0.137 |
|
Paraclinoideo |
6 (6.7%) |
0 (0%) |
6 (100%) |
0.137 |
|
Bifurcación carotídea |
2 (2.2%) |
1 (50%) |
1 (50%) |
0.423 |
|
Basilar |
1 (1.1%) |
0 (0%) |
1 (100%) |
0.556 |
|
Lado |
0.551 |
||||
Derecho |
37 (41.1%) |
10 (27%) |
27 (73%) |
||
Izquierdo |
26 (28.9%) |
5 (19.2%) |
21 (80.7%) |
||
Línea media |
27 (30%) |
9 (33.3%) |
18 (66.7%) |
||
Tamaño (mm), mediana (rango intercuartílico) |
8.2 (6.3)** |
6 (5-10) |
7 (6-9.750) |
0.763 |
|
<10 mm |
65 (73%) |
16 (69.6%) |
49 (74.2%) |
||
>10 mm |
24 (27%) |
7 (30.4%) |
17 (25.8%) |
0.786 |
|
Resangrado |
0.054 |
||||
Sí |
21 (23.3%) |
2 (9.5%) |
19 (90.5%) |
||
No |
69 (76.7%) |
21 (30.4%) |
48 (69. 6%) |
||
Alteraciones pupilares |
0.587 |
||||
Ausentes |
67 (74.4%) |
19 (28.4%) |
48 71.6%) |
||
Anisocoria pupilar |
14 (15.6%) |
2 (14.3%) |
12 (85.7%) |
||
Midriasis |
2 (2.2%) |
0 (0%) |
2 (100%) |
||
III par craneal |
7 (7.8%) |
2 (28.6%) |
5 (71.4%) |
||
Hematoma |
0.817 |
||||
Sí |
41 (45.6%) |
10 (24.4%) |
31 (75.6%) |
||
No |
49 (54.4%) |
13 (26.5%) |
36 (73.5%) |
||
Hidrocefalia |
0.955 |
||||
Sí |
16 (17.8%) |
4 (25%) |
12 (75%) |
||
No |
74 (82.2%) |
19 (25.7%) |
55 (74.3%) |
||
Edema |
0.794 |
||||
Sí |
29 (32.6%) |
8 (27.6%) |
21 (72.4%) |
||
No |
60 (67.4%) |
15 (25%) |
45 (75%) |
||
Ruptura intraquirúrgica |
|||||
Sí |
16 (17.8%) |
2 (12.5%) |
14 (87.5%) |
||
No |
74 (82.2%) |
21 (28.4%) |
53 (71.6%) |
||
Clipado transitorio |
0.222 |
||||
Sí |
33 (36.7%) |
6 (18.2%) |
27 (81.8%) |
||
No |
57 (63.3%) |
17 (29.8%) |
40 (70.2%) |
||
Tiempo HSA-quirófano |
0.07 |
||||
<24 h |
38 (42.2%) |
5 (13.2%) |
33 (86.8%) |
||
24-72 h |
26 (28.9%) |
9 (34.6%) |
17 (65.4%) |
||
>72 h |
26 (28.9%) |
9 (34.6%) |
17 (65.4%) |
* Este valor es expresado en media y desviación estándar.
Todas las variables fueron contrastadas con el mRS a los 6 meses. Se encontró una asociación estadísticamente significativa con evolución desfavorable para pacientes mayores de 60 años (p 0.035 OR 8.8082 [1.014-64.402]) y Hunt y Hess grado 5 (p 0.049 OR 2.613 [1-6.913]).
En nuestra serie, 23 pacientes tuvieron un resultado neurológico favorable (25.5%) (Gráfico 1). La mortalidad general fue de 57.7%. Únicamente en 5 pacientes no se realizó clipado aneurismático, y en este subgrupo la mortalidad fue del 100%.
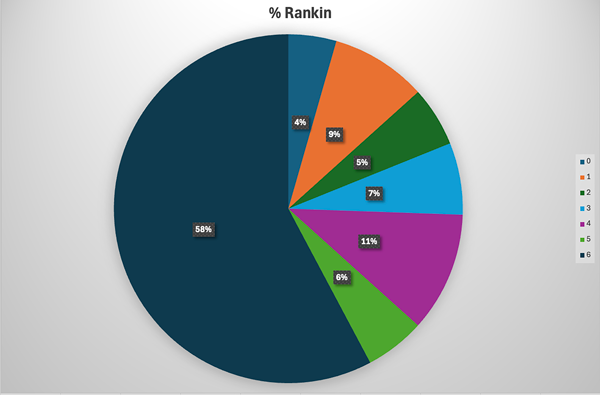
Gráfico 1. Distribución de pacientes por Rankin.
DISCUSIÓN
Si bien la HSA es una patología con elevada morbimortalidad, existe un subgrupo de pacientes que presentan una evolución neurológica favorable. Debido a esto, el rol del tratamiento quirúrgico continúa siendo controversial y debatido, por lo que se busca analizar las variables que puedan identificar al subgrupo que muestra un resultado neurológico favorable.
Las variables analizadas se categorizaron en 3 grupos: factores independientes, los marcadores de daño cerebral inicial y factores intraquirúrgicos. En cuanto a los factores independientes, lo principal fue determinar la fragilidad individual que pueda influir tanto en la presentación inicial como en el riesgo quirúrgico y la posibilidad de recuperación. Existen múltiples trabajos publicados que asocian el aumento de edad con la peor evolución.7 Ota y cols. reportaron un aumento del riesgo en pacientes mayores de 70 años, mientras que Wostrack y cols. describieron un aumento en la morbilidad, pero no así en la mortalidad, para pacientes mayores de 60 años.8,9
En nuestro estudio dicotomizamos los resultados utilizando como punto de corte los 60 años, con una asociación estadísticamente significativa a evolución desfavorable. Los resultados demostraron una mortalidad de 78.94% vs. 52% en pacientes menores de 60 años (p 0.035 OR 4.0809 [1.23-13.51]), con un solo paciente alcanzando un resultado favorable (Tabla 2, Gráfico 2). A pesar de que la conducta quirúrgica presenta como beneficio la posibilidad de reducir la presión intracraneana, además de la oclusión aneurismática, en pacientes mayores de 60 años el riesgo quirúrgico se encuentra aumentado y es un factor determinante en la evolución. Por este motivo, en estos pacientes se puede considerar como alternativa el tratamiento endovascular, en los casos que no presenten hipertensión endocraneana refractaria a tratamiento médico. La conducta debe ser discutida con familiares, explicando el pronóstico.1,2,8 Si bien se suele asociar el aumento del riesgo a mayor edad con la presencia de comorbilidades, en nuestro estudio esta variable no mostró un impacto estadísticamente significativo. Creemos que esto se debe al riesgo de asociación que existe entre la propia patología y las comorbilidades.
TABLA 2. MORTALIDAD AJUSTADA
Variable |
n (%) |
mRS 0-5 |
mRS 6 |
Valor p |
OR |
Mortalidad ajustada por edad |
0.035 |
4.08 (1.23-13.51) |
|||
<60 años |
71 (78.9%) |
34 (47.9%) |
37 (52.1%) |
||
>60 años |
19 (21.1%) |
4 (21.1%) |
15 (78.9%) |
||
Mortalidad ajustada por resangrado |
0.148 |
||||
Sí |
21 (23.3%) |
6 (28.6%) |
15 (71.4%) |
||
No |
69 (76.7%) |
32 (46.4%) |
37 (53.6%) |
||
Mortalidad ajustada por alteraciones pupilares |
0.034 |
3.962 (1.034-15.189) |
|||
Presentes |
16 (19.3%) |
3 (18.8%) |
13 (81.2%) |
||
Ausentes |
67 (80.7%) |
32 (47.8%) |
33 (49.2%) |
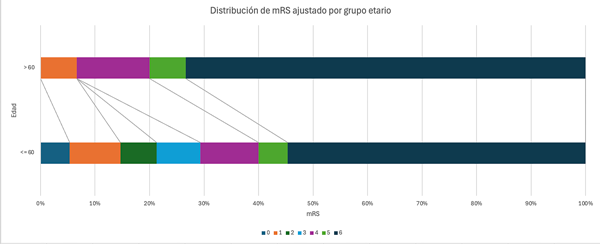
Gráfico 2. Distribución de mRS ajustado por grupo etario.
Respecto a factores intraquirúrgicos, no hay acuerdo en la bibliografía sobre la asociación de hematoma intraparenquimatoso e hidrocefalia y el resultado neurológico. Aquellos que los reportan como un factor asociado a evolución favorable plantean que ambos son causas de hipertensión endocraneana tratables quirúrgicamente, por lo cual, tras la intervención, el estado neurológico es potencialmente reversible.10-12 Por otro lado, se argumenta que los hematomas intraparenquimatosos generan una rotura de fibras intraaxiales y son marcadores de herniación cerebral, lo que condiciona un daño neurológico irreversible.8,13 En nuestra serie, ninguna de las dos variables, así como tampoco el edema, mostraron una asociación estadísticamente significativa con el resultado funcional a 6 meses.
Las variables analizadas respecto a clipado transitorio, rotura intraquirúrgica, localización aneurismática y tamaño máximo no se asociaron al resultado funcional. En relación con la modalidad de tratamiento, existen múltiples reportes en los cuales no se identifica una relación de estos con el resultado funcional.13,14
En este estudio se analizaron únicamente los resultados relacionados con la intervención quirúrgica. No se siguió un algoritmo estandarizado, sino que cada caso fue tratado según la decisión del equipo a cargo. De todas maneras, la tendencia fue a realizar clipado aneurismático y craniectomía descompresiva en más del 80% de la muestra. Por lo cual, si bien no se compara el tratamiento endovascular con el tratamiento quirúrgico, los resultados sirven para demostrar la utilidad de la intervención quirúrgica agresiva en los casos de HSA de mal grado. Se obtuvieron resultados positivos en un 26%, que se correlaciona con lo publicado en la literatura.3,9,13
En la tercera categoría se analizaron las variables marcadoras de daño neurológico inicial. En este sentido, las escalas neurológicas clínicas de Hunt y Hess y WFNS son reconocidas como el mejor predictor pronóstico.5,6,8,12 Nuestros resultados muestran una asociación estadísticamente significativa entre los pacientes con Hunt y Hess 5 y resultado desfavorable (p 0.049 OR 2.613 [1-6.913]). Dado que la HSA de mal grado se asocia con una alta morbimortalidad, por mucho tiempo estos pacientes eran tratados de forma conservadora. Aquellos que sobrevivían el período inicial o presentaban una mejoría neurológica eran sometidos a tratamiento. La mortalidad reportada en los casos que no reciben tratamiento médico escala a valores del 75-100%.3,10 Uno de los principales factores es el resangrado, que aparece más frecuentemente en paciente con HSA de mal grado, y aumenta la mortalidad a un 50-70%.1 Retrasar el tratamiento de la HSA de mal grado condiciona un aumento en las posibilidades de resangrado, y aumenta el período de tiempo de hipertensión endocraneana y daño cerebral. Por ende, en la literatura actual se recomienda la obliteración aneurismática, preferentemente dentro de las primeras 24 horas.2,15,16
En nuestro estudio, el resangrado presentó un resultado de p 0.054. Si bien no es estadísticamente significativo, es un valor cercano al valor de referencia, por lo que merece atención y mayor estudio en una población más equilibrada en cuanto a esta variable (Gráfico 3). Por último, las alteraciones pupilares comúnmente se asumen como una variable negativa predictora de resultado neurológico, pero en nuestro estudio no presentó asociación estadísticamente significativa. Sin embargo, la población estudiada fue aquella sometida a intervenciones quirúrgicas. Debido al valor marcador de herniación y daño neurológico irreversible de las alteraciones pupilares, la mayor parte de los pacientes que tuvieron estos signos al inicio, fueron excluidos del trabajo. Aquellos que se presentaron con alteraciones pupilares indicadoras de herniación cerebral (midriasis y anisocoria) se asociaron a una mortalidad del 87.5% (p 0.034 OR 3.961 [1.033-15.188]), en comparación al 52.2% en los que se encontraba ausente (ver Tabla 2, Gráfico 4).
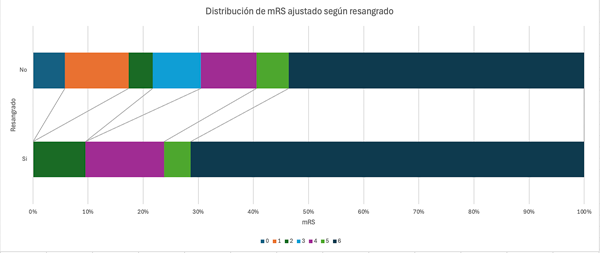
Gráfico 3. Distribución de mRS ajustado según resangrado.
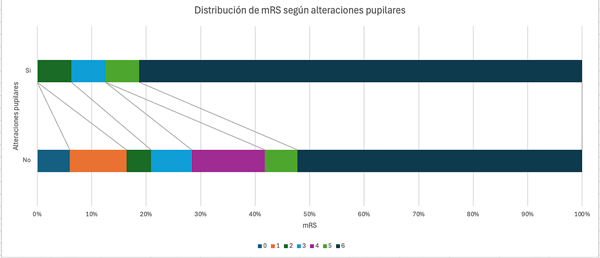
Gráfico 4. Distribución de mRS según alteraciones pupilares.
Limitaciones
Reconocemos las limitaciones del actual trabajo dada la naturaleza retrospectiva del diseño del estudio, por lo tanto, sujeto a sesgos. A su vez, la información representa la experiencia de un único centro. Al ser un centro de derivación, la demora en el traslado y acceso al tratamiento puede condicionar la evolución. Los resultados únicamente son representativos de un subgrupo de pacientes, excluyendo aquellos que presentaron signos de daño neurológico irreversible o siguieron tratamiento endovascular. Por la falta de un algoritmo de tratamiento estandarizado, el factor humano puede influir tanto en la toma de decisiones como en la destreza y los resultados quirúrgicos. Es necesario considerar los factores socioeconómicos de los pacientes y su impacto en el resultado neurológico.
CONCLUSIÓN
Los resultados del estudio demuestran que la edad >60 años y el grado V de Hunt y Hess se asocian con evolución desfavorable en pacientes con HSA de mal grado. A su vez, las variables >60 años y alteraciones pupilares se relacionan con un aumento de la mortalidad. A pesar de su alta morbimortalidad, un 26% de los pacientes estudiados alcanzaron una vida independiente. En consecuencia, el tratamiento quirúrgico precoz y agresivo se encuentra justificado, especialmente en los menores de 60 años. La intervención en pacientes con Hunt y Hess V debe ser estudiada en detalle para establecer el rol de la cirugía en este subgrupo.
Contribuciones de autoría
Conceptualización: Silvina Martínez.
Curación de datos: María Guevara.
Análisis formal: Flor Montilla.
Adquisición de fondos: Diana Álvarez Caicedo.
Investigación: Flor Montilla.
Metodología: María Guevara.
Administración del proyecto: Pablo Rubino.
Recursos: Diana Álvarez Caicedo.
Software: Clara Martin.
Supervisión: Silvina Martínez.
Validación: Clara Martin.
Visualización: Diana Álvarez Caicedo.
Redacción - borrador original: Flor Montilla.
Redacción - revisión y edición: Pablo Rubino.
Este es un artículo de acceso abierto bajo la licencia CC BY-NC https://creativecommons.org/licenses/by-nc/4.0/
BIBLIOGRAFÍA
COMENTARIO
En este trabajo retrospectivo se estudió una cohorte de 90 pacientes con hemorragia subaracnoidea de mal grado durante un período de 10 años y se analizó qué variables estadísticas se asociaron a peor evolución, evidenciando que la variable edad mayor a 60 años y el Hunt y Hess 5 serían factores pronósticos de mal resultado funcional.
La hemorragia subaracnoidea de mal grado corresponde al 20% de todas las hemorragias cerebromeníngeas y, como refieren los autores, del trabajo se relaciona a mal pronóstico.
Según Sasaki y cols.,1 en este grupo de pacientes, factores como la edad (mayores a 65 años), la escala de Fisher (Fisher 4) y el Hunt y Hess (grado 5) mostraron ser estadísticamente significativos en relación al pobre resultado postquirúrgico, mientras que pacientes jóvenes y asociados al mismo grado en la escala de Fisher y Hunt y Hess, deben operarse dado que podrían tener un mejor pronóstico con la cirugía.
Ariyada y cols.2 demostraron que una cuarta parte de los pacientes sometidos a reparación temprana de aneurisma con HSA de grado V de WFNS alcanzaron una puntuación mRS ≤2 en un período de 3 años. Existe poca bibliografía al respecto que analice factores predictores en el subgrupo de hemorragia subaracnoidea de mal grado.
Felicito a los autores por esta investigación realizada, dado que no hay bibliografía local con datos estadísticos propios que analicen qué variables pueden relacionarse a mala evolución postoperatoria.
Francisco Mannará
Hospital General de Agudos “Dr. Juan A. Fernández”, CABA, Argentina
BIBLIOGRAFÍA