Apoplejía hipofisaria: análisis de una serie de 14 casos operados por vía endoscópica endonasal.
Ana Belén Melgarejo,1 Mirtha Guitelman,2 Gloria Tubert,2 Javier Gardella,1 Martín Guevara1
1- Neurocirugía, Hospital Juan A. Fernández, CEMIC
2- Endocrinología, Hospital Durand
Ana Belén Melgarejo
abmelgarejo@hotmail.com
Los autores declaran no tener conflictos de intereses.
Recibido: diciembre de 2021. Aceptado: diciembre de 2021.
RESUMEN
Objetivo: Presentar una serie de casos de apoplejía hipofisaria (AH) intervenidos quirúrgicamente por vía endoscópica endonasal y analizar los resultados.
Material y métodos: Se examinaron en forma retrospectiva las historias clínicas de 14 pacientes con AH intervenidos quirúrgicamente en ambos Servicios de Neurocirugía de la Ciudad de Buenos Aires, en el periodo comprendido entre enero de 2013 y diciembre de 2019. Se analizaron los resultados de las evaluaciones endocrinológicas, oftalmológicas, anatomopatológicas y quirúrgicas, como así también las complicaciones.
Resultados: Se incluyeron 14 pacientes, 11 varones (78,5%), con una media de edad de 55,5 años. Un total de 12 (85,7%) pacientes se presentaron con alteraciones en el campo visual y 5 (35,1%) con oftalmoplejía. Otros 11 (78,5%) fueron macroadenomas y 3 (21,4%) adenomas gigantes; según el grado de Knosp se presentaron 4 (28,5%) adenomas invasores y 10 (71,4%) no invasores. Todos fueron intervenidos quirúrgicamente dentro de las 48 horas del ingreso hospitalario y todos presentaron mejoría visual en el postoperatorio. De los 8 pacientes (57,1%) con hipopituitarismo previo a la cirugía, ninguno recuperó función hipofisaria. Las resecciones fueron totales, subtotales y parciales en 8 (57,1%), 3 (21,4%) y 3 (21,4%) pacientes respectivamente. Las complicaciones fueron una epistaxis, 1 síndrome de secreción inapropiada de hormona antidiurética y un óbito en el postoperatorio tardío.
Conclusiones: La cirugía endoscópica endonasal es una alternativa efectiva y segura para el tratamiento de la AH. En nuestra serie obtuvimos mejoría del déficit visual y la oftalmoparesia en todos los casos; por el contrario, los déficits adenohipofisarios persistieron, requiriendo tratamiento hormonal sustitutivo. El trabajo multidisciplinario es de vital importancia para el manejo de esta patología.
Palabras clave: Apoplejía. Adenoma hipofisario. Abordaje endoscópico endonasal. Tumor hipofisario. Cirugía transeptoesfenoidal.
ABSTRACT
Objective: To present a series of cases of pituitary apoplexy (PA) that underwent endonasal endoscopic surgery and analyze the results.
Material: We retrospectively reviewed all consecutive cases of PA who underwent surgery between January 2013 and December 2019 in both Neurosurgery Departments. Endocrinological, visual, pathological, surgical outcomes and complications related to the procedure were evaluated.
Results: Fourteen patients with PA were included, 11 (78.5%) were male and the mean age was 55.5 years. A total of 12 (85.7%) patients presented with visual field defects and 5 (35.1%) with cranial nerve palsies. Another 11 (78.5%) were macroadenomas and 3 (21.4%) were giant adenomas; according to the Knosp grade, there were 4 (28.5%) invasive adenomas and 10 (71.4%) non-invasive. All underwent surgery within 48 hours of hospital admission and all exhibited visual improvement in the postoperative period. Eight (57.1%) patients were admitted with panhypopituitarism, without postoperative improvement. 8 (57.1%) total resections were achieved, 3 (21.4%) subtotal and 3 (21.4%) partial. Complications were 1 epistaxis, 1 syndrome of inappropriate antidiuretic hormone release and 1 death in the late postoperative period.
Conclusions: Endoscopic endonasal surgery is an effective and safe alternative to treat PA. In our series we obtained improvement in visual field defects and cranial nerve palsies in all cases; conversely, the endocrine deficits persisted, requiring hormonal replacement treatment. Multidisciplinary teamwork is critical for the management of this entity.
Key words: Pituitary apoplexy. Pituitary adenoma. Endoscopic endonasal approach. Pituitary tumor. Transsphenoidal surgery.
INTRODUCCIÓN
La apoplejía hipofisaria (AH) es un síndrome clínico poco frecuente, causado por la necrosis isquémica y/o hemorrágica de un tumor hipofisario. Se manifiesta por cefalea súbita, náuseas, vómitos, déficit visual, hipopituitarismo y trastornos de la conciencia1. Pearce Bailey describió el primer caso de hemorragia asociada a un tumor hipofisario en 18982, pero el término apoplejía hipofisaria como una entidad clínica típica fue utilizado por primera vez en 1950 por Brougham y col3. Su prevalencia es de 6,2 casos por cada 100.000 habitantes4 y la incidencia es de 0.17 episodios por cada 100.000 personas/año5. Afecta del 2 al 12% de todos los adenomas hipofisarios (AH)1. Si bien la fisiopatología no es del todo conocida, se postula que los AH tienen una gran demanda metabólica y una baja suplencia vascular por lo cual un desequilibrio entre la perfusión y el metabolismo tumoral puede provocar una isquemia aguda o un infarto hemorrágico, con o sin eventos precipitantes6. La apoplejía hipofisaria es una emergencia médica y quirúrgica en muchos casos. Las medidas iniciales consisten en la estabilización hemodinámica y la corticoterapia para prevenir la insuficiencia suprarrenal aguda secundaria. El tratamiento quirúrgico tiene su fundamento en la rápida descompresión de las estructuras neurovasculares locales, permite obtener diagnóstico anatomopatológico y ofrece mayores posibilidades de curación y/o control tumoral. Ha sido por mucho tiempo el estándar de oro para el tratamiento de esta patología. Hoy en día existen trabajos a favor de un tratamiento más conservador, y reservar el tratamiento quirúrgico para los casos con déficits neurológicos graves, como defectos en la agudeza visual (AV) y campo visual (CV) severos7. Se han desarrollado guías para estadificar la severidad del cuadro en búsqueda de optimizar el tratamiento como las guías del Reino Unido (Tabla 1) y el sistema de clasificación de Jho y col. (Tabla 2)8-9.
El objetivo de este trabajo es presentar los resultados de una cohorte de pacientes con AH operados por vía endoscópica endonasal en dos instituciones de la Ciudad de Buenos Aires.
Tabla 1. Graduación de la AH según las Guías del Reino Unido.
Variable |
Puntos |
Nivel de conciencia |
|
Escala de coma de Glasgow 15 |
0 |
Escala de coma de Glasgow <8-14 |
2 |
Escala de coma de Glasgow <8 |
4 |
Agudeza visual |
|
Normal 10/10 (o sin cambios a AV previa) |
0 |
Disminución unilateral |
1 |
Disminución bilateral |
2 |
Campo visual |
|
Normal |
0 |
Defecto unilateral |
1 |
Defecto bilateral |
2 |
Paresia ocular |
|
Ausente |
0 |
Unilateral |
1 |
Bilateral |
2 |
Rajasekaran S et al. Clin Endocrinol. 2011;74(1):9-20.
Tabla 2. Clasificación de Jho y col.
Grado |
Descripción |
1 |
Asintomático |
2 |
Síntomas por endocrinopatía solamente |
3 |
Cefalea aguda |
4 |
Oftalmoparesia (nervios craneales del seno cavernoso) |
5 |
Déficit en agudeza o campo visual (o alteración GCS que no permite evaluar) |
Jho DH et al. World Neurosurg. 2014;82(5):781–90
MATERIAL Y MÉTODO
Se analizaron retrospectivamente las historias clínicas de 14 pacientes con diagnóstico de apoplejía hipofisaria intervenidos quirúrgicamente por vía endoscópica endonasal en un periodo de 7 años, comprendido entre enero de 2013 y diciembre de 2019, en dos Servicios de Neurocirugía de la Ciudad de Buenos Aires (uno público y uno privado). El diagnóstico de AH fue definido por un cuadro de cefalea súbita intensa, alteraciones visuales y disfunción adeno-neurohipofisaria, acompañado de estudios por imágenes que demuestren hemorragia/infarto de un tumor hipofisario y diagnóstico anatomopatólogico de adenoma2. Se clasificaron los pacientes según las guías del Reino Unido y el sistema de clasificación de Jho y col.8-9 Todos los pacientes fueron estudiados con tomografía computada (TC) de cerebro y resonancia magnética (RM) de hipófisis sin y con gadolinio y angio RM de vasos intracraneales, analizando las características tumorales, tiempo evolución del sangrado (Figura 1), utilizando la clasificación de Wilson-Hardy y Knosp10,11. Se recabaron los datos endocrinológicos clínicos y el panel hormonal completo pre y postquirúrgico, con dosaje de T4 (tiroxina) libre, TSH (tirotrofina), GH (hormona de crecimiento), IGF1 (factor de crecimiento insulino-símil tipo 1), ACTH (adrenocorticotrofina), cortisol, PRL (prolactina), LH (hormona luteinizante), FSH (hormona foliculoestimulante), estradiol (en mujeres) y testosterona (en varones). El hipopituitarismo fue definido como la deficiencia en al menos 1 de los ejes hipofisarios. Fueron investigados los posibles factores precipitantes de hemorragia. Se analizaron los exámenes oftalmológicos pre y postoperatorios, registrando los resultados del CV y AV de todos los pacientes.

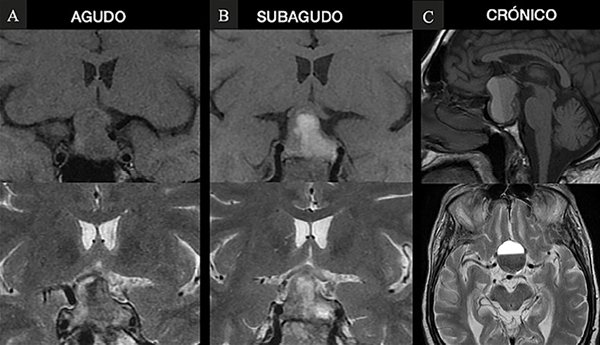
Fig. 1. RM donde se visualizan los distintos estadios de hemorragia. A. Agudo: iso en T1 e hipo en T2. B. Subagudo: hiper T1 e hiper T2. C. Crónico hipo T1 e hipo T2, con nivel líquido.
Indicaciones y técnica quirúrgica: La decisión del tipo de tratamiento fue tomada en forma multidisciplinaria entre los equipos de endocrinología, neuro-oftalmología y neurocirugía. Se decidió tratamiento quirúrgico en los casos que presentaron alteraciones de conciencia y/o visuales. Todos los pacientes fueron operados por el mismo equipo neuroquirúrgico, realizándose un abordaje endoscópico endonasal binarinal. En la fase nasal se efectúa una turbinectomía media derecha y etmoidectomía posterior bilateral y se talla un flap nasoseptal de rescate. En la fase esfenoidal se lleva a cabo una apertura amplia de la cara anterior del esfenoides y se reconocen los reparos anatómicos dentro del seno. La fase selar consta de la apertura dural y la resección tumoral, la cual se realiza con aspiración, curetas y disección extracapsular cuando es posible. La reconstrucción selar se realiza con mucosa de cornete medio en los casos donde no hay fistula de líquido cefalorraquídeo intraoperatoria mientras que, en los casos que sí la hubo, se utiliza un flap nasoseptal.
Según las características anatomopatológicas se clasificaron los tumores en adenomas gonadotropos, prolactinomas, somatotropinomas, corticotropinomas, tirotropinomas y mamosomatotropinomas. El seguimiento se realizó en el postoperatorio inmediato, a los 3, 6 y 12 meses postoperatorio, y luego anualmente. Finalmente, se evaluaron el grado de resección quirúrgica (total, subtotal > al 90% y parcial < 90%), las complicaciones y la evolución de los pacientes.
RESULTADOS
De un total de 128 pacientes de nuestra serie de adenomas operados en el periodo estudiado, 14 (11%) se presentaron con AH. De los 14 pacientes, 11 (78,6%) fueron hombres y 3 (21,4%) mujeres. El promedio de edad fue 55,5 años (rango 27-77). Ocho fueron operados en el hospital público y 6 en el privado. Cinco pacientes tenían antecedente de hipertensión arterial, 1 antiagregación (colocación de stent coronario por IAM) y 2 anticoagulación (por TEP y FA). Los síntomas más frecuentes de presentación fueron los trastornos neurooftalmológicos, todos los pacientes tuvieron alteraciones en el CV, de los cuales 7 tenían hemianopsia bitemporal y 7 amaurosis (3 unilateral y 4 bilateral). Diez (71,4%) pacientes presentaron alteraciones en la AV. Siete (50%) pacientes tuvieron oftalmoplejía, 6 con compromiso del III par y 1 con III y VI. La cefalea fue el segundo síntoma más frecuente, presentándose en 9 (64,2%) pacientes. Ocho (57,1%) pacientes ingresaron con hipopituitarismo. Dos (14,2%) pacientes evidenciaban alteración de la conciencia y 2 (14,2%) casos náuseas/vómitos. Según la clasificación de Jho y col. todos los pacientes fueron grado 5 y, según las guías del Reino Unido, 1 grado 6, 4 grado 5, 4 grado 4, 3 grado 3, 2 grado 2. Un solo paciente presentaba diagnóstico previo de adenoma corticotropo, mientras que en los 13 (92,8%) restantes fue la forma de presentación del tumor hipofisario. En cuanto a las características tumorales, 11 (78,6%) fueron macroadenomas y 3 (21,4%) adenomas gigantes. Según el grado de Knosp, se presentaron 4 (28,6%) adenomas invasores y 10 (71,4%) no invasores. Según la clasificación Wilson-Hardy: 0=1, A=4, C=3, D=3, E=3. No observamos hemorragia subaracnoidea en ninguno de nuestros pacientes. Los 14 casos fueron intervenidos quirúrgicamente dentro de las 48 horas del ingreso hospitalario y todos presentaron mejoría clínica en el postoperatorio. Se lograron 8 (57,1%) resecciones totales, 3 (21,4%) subtotales (3 adenomas invasores) y 3 (21,4%) parciales (2 tumores de consistencia firme, 1 invasor y un Wilson-Hardy D).
Según las características clínicas y anatomopatológicas fueron: 8 gonadotropos, 2 corticotropos, 2 lactotropos, 1 somatotropo y 1 mamosomatotropo. Según el índice de proliferación Ki 67 en la anatomía patológica el 35,1% (n=5) de los pacientes presentó un índice ≤ 3% y el 64,2% (n=9) un índice > 3. El promedio de días de hospitalización fue de 8,7 (rango de 4-24 días), con un seguimiento de 55,5 meses (rango 28-129 meses).
Se logró la mejoría del déficit visual en 13 (92,8%) pacientes, uno no pudo ser evaluado. Al último control todos los pacientes mostraron mejoría en el CV, de manera parcial (71.4%) y total (21,4%). Los 5 pacientes con oftalmoplejía tuvieron recuperación completa. Los pacientes que presentaron hipopituitarismo preoperatorio no recuperaron la función hipofisaria perdida, pero no sumaron nuevos déficits. Ningún paciente de la serie presentó recurrencia de la apoplejía durante el tiempo de seguimiento. Dentro de las complicaciones se presentó un paciente con epistaxis al décimo día postoperatorio, la cual fue resuelta con taponaje nasal posterior; un paciente desarrolló SIHAD transitorio. Un paciente falleció en el periodo postoperatorio tardío como consecuencia de complicaciones neurológicas graves (hemorragia subaracnoidea, meningitis e hidrocefalia). Se trataba de un adenoma gigante con compromiso de ambas arterias cerebrales anteriores que requirió una compleja disección vascular para su exéresis. Los 7 pacientes con resección completa presentaron criterio de curación a largo plazo; de los restantes, 4 fueron sometidos a radioterapia del remanente tumoral, 1 radioterapia + temozolamida (adenoma agresivo Ki67 15%) y 2 continúan en seguimiento sin adyuvancia con remanentes tumorales estables.
Presentamos 3 casos ilustrativos de esta serie y los detalles de cada paciente se describen en los epígrafes correspondientes (Caso 1, 2 y 3).
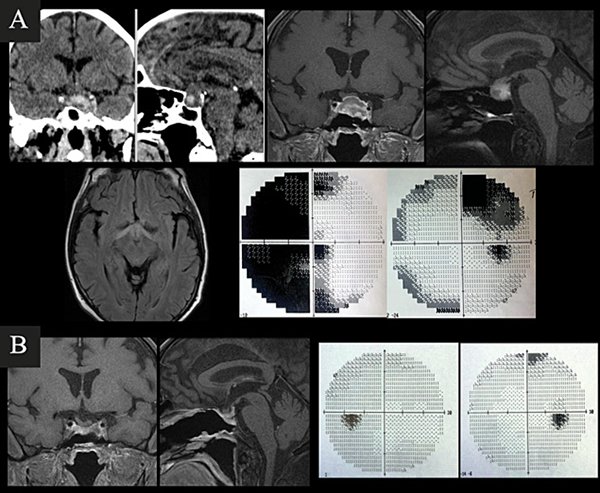
Caso 1. A. Preoperatorio. Varón de 63 años, hipertenso y antiagregado con AAS que consultó por cefalea, náuseas, vómitos y síncope. Al examen físico presentaba disminución de la AV en ojo izquierdo + ptosis palpebral y midriasis izquierdas. En la TC y RM de cerebro e hipófisis se evidenciaba una lesión selar con componente hemorrágico y edema de la vía óptica. El CVC evidenciaba hemianopsia temporal izquierda y cuadrantopsia superior derecha. B. Postoperatorio. RM que demuestra resección completa y CVC normal.
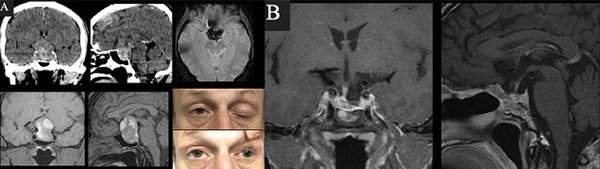
Caso 2. A. Preoperatorio. Varón de 54 años que consultó por cefalea, náuseas y vómitos. Al examen físico presentaba disminución de la AV y III par completo izquierdo +. En la TC y RM de cerebro e hipófisis se evidenciaba una lesión selar-supraselar voluminosa con contenido hemático. B. Postoperatorio. RM que demuestra resección completa de la lesión.
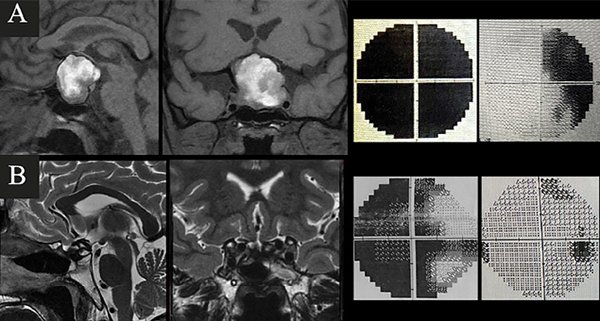
Caso 3. A. Preoperatorio. Paciente de 31 años, anticoagulado por TEP derivado de otro hospital por disminución aguda de la visión. La RM de hipófisis evidenciaba una lesión selar-supraselar voluminosa con un gran contenido hemorrágico. El CVC objetivaba amaurosis derecha y hemianopsia izquierda. B. Postoperatorio. RM que demuestra resección completa de la lesión y CVC con mejoría parcial.
DISCUSIÓN
La AH es una entidad que resulta de la combinación de criterios clínicos y radiológicos, es una patología infrecuente y potencialmente fatal lo cual la convierte en una emergencia endocrinológica y neuroquirúrgica. La conducta inicial consiste en la estabilización clínica mediante monitoreo hidroelectrolítico, administración de esteroides y corrección de las deficiencias hormonales12,13. El manejo óptimo de la AH es un tema de constante debate entre tratamiento quirúrgico vs conservador1. Si bien el objetivo de este trabajo no es comparar los resultados de la cirugía vs el tratamiento conservador (solo se incluyen pacientes operados en el análisis), cabe mencionar que se ha postulado que el tratamiento primario para los pacientes con apoplejía y síntomas neurooftalmológicos severos o progresivos debe ser la cirugía14-17. En ausencia de síntomas graves está indicado un manejo conservador ya que múltiples reportes demuestran similar evolución con ambas conductas en estos casos18,19.
En nuestra serie de adenomas hipofisarios operados durante el periodo de estudio las AH representaron el 11% de los casos (la literatura reporta un rango del 1-12%), con un promedio de edad de 55 años y predominancia masculina, coincidente con lo reportado en la literatura1,8. Solo un paciente de nuestra serie se encontraba en seguimiento previo por un adenoma corticotropo, el resto debutó con un cuadro apopléjico.
La mayoría de los pacientes consultaron por trastornos en la AV y CV, seguido por cefalea y oftalmoplejía. Estos síntomas de presentación son los 3 más comunes reportados en la literatura1,12. Las alteraciones visuales y parálisis de nervios craneales se deben a la expansión aguda de un tumor preexistente y la consecuente compresión de los nervios ópticos y senos cavernosos. La oftalmoparesia ha sido reportada en el 70% de los casos, siendo la del III par la más frecuente, como lo observado en nuestra serie13,18. La mejoría oftalmológica se evidenció prácticamente en el postoperatorio inmediato en todos los pacientes, lográndose recuperación completa de las oftalmoparesia en todos los casos dentro de los primeros 3 meses postoperatorios. Jho y col. reportaron mejoría del CV completa en el 60% de los casos y parcial en el 32% coincidente con otros autores9,16,17,20. Sin embargo, los síntomas endocrinológicos no han demostrado la misma evolución ya que los pacientes que se presentaron con panhipopituitarismo requirieron sustitución hormonal en el postoperatorio y no presentaron recuperación de la función hipofisaria a largo plazo. Solo un paciente desarrolló SIHAD transitorio. Zoli y col. en su serie de 75 pacientes reportaron que ningún paciente con déficit previo adenohipofisario recuperó la función normal, por el contrario, hubo empeoramiento en 18% de los casos y 5,3% desarrollaron DI permanente. La mayoría de los trabajos demuestran la irreversibilidad de la disfunción hipofisaria17,21. Se postula que el mecanismo de esta alteración es el resultado de la compresión aguda que resulta en disminución de la irrigación del tejido hipofisario normal, a lo cual podría sumarse la dificultad en distinguir el tejido hipofisario normal del patológico en contexto de necrosis y hemorragia durante la cirugía. Se ha sugerido que los niveles bajos de prolactina podrían indicar una baja posibilidad de recuperación endocrinológica8,19,22.
La totalidad de los pacientes tuvieron macroadenomas, como en la mayoría de los reportes23,24, lo cual demuestra que raramente un microadenoma pueda tener un evento hemorrágico/isquémico con consecuencias clínicas9,25,26. Los adenomas no funcionantes predominan entre las AH. En nuestro caso representaron el 57% lo que explicaría el desconocimiento de una lesión previa, debido a que estos tumores requieren un gran tamaño para dar sintomatología14.
En nuestra serie los pacientes fueron intervenidos dentro las 48 horas de ingreso hospitalario, aunque el retraso diagnóstico fue de varios días debido a la baja sospecha diagnóstica en la evaluación inicial en otros centros sin especialistas en patología hipofisaria. Algunos trabajos han reportado mejores resultados en aquellos pacientes intervenidos dentro de la semana del inicio de los síntomas mientras que otros no notaron cambios en la evolución7,14.
Existen varios sistemas de clasificación propuestos1,8,9. Teniendo en cuenta la graduación de Jho y col.9 ninguno de los pacientes operados perteneció a los grados 1 (asintomáticos), 2 (endocrinopatía sola), 3 (cefalea) o 4 (oftalmoparesia). Se ha reportado recuperación completa de los déficits endocrinológicos en los grados 1 a 3, para los cuales el tratamiento conservador es el tratamiento de elección. En cuanto al grado 4, también existe evidencia que avala la recuperación clínica tanto con el tratamiento conservador como con cirugía8. En nuestra serie todos los pacientes fueron grado 5, lo cual apoya la elección de la indicación quirúrgica, teniendo en cuenta que fueron clasificados retrospectivamente. En cuanto a las guías del Reino Unido, la heterogeneidad de los criterios no permitió sacar conclusiones por la variabilidad de la estadificación. Existen trabajos que investigan la asociación de la AH con factores precipitantes como anticoagulación, antiagregación, con pruebas endocrinológicas, etc27. En nuestra cohorte no encontramos asociación entre factores precipitantes y la evolución o grado de AH.
En la literatura la tasa de resección tumoral total oscila entre 48 y 66% y la resección subtotal entre el 23 y 52%9,28,29; estos resultados son similares a los nuestros (resección completa en el 57,1% de los casos, subtotal en el 21,4% y parcial en el 21,4%). Las características tumorales que pueden influir en el grado de resección han sido ampliamente estudiadas, entre ellas la extensión al seno cavernoso, el tamaño y la consistencia tumoral, como así también la experiencia del equipo quirúrgico. En nuestra experiencia las lesiones hemorrágicas son fácilmente aspirables pero se dificulta la resección extracapsular. En cuanto a las formas isquémicas pueden ser más firmes y representar un mayor desafío quirúrgico. Los 3 casos en los cuales obtuvimos resecciones parciales (menos del 90%) se trataron de tumores firmes e invasores. En cuanto a las complicaciones, los resultados son comparables con series de adenomas no apopléjicos, las cuales han demostrado en los últimos años la eficacia y seguridad de la técnica endoscópica30.
Las limitaciones del presente trabajo son la metodología retrospectiva y la falta de randomización. La AH es una patología poco frecuente por lo cual el número de casos no fue suficiente para realizar cálculos estadísticos significativos.
CONCLUSIONES
La cirugía endoscópica endonasal es una alternativa efectiva y segura para el tratamiento de la apoplejía hipofisaria. En nuestra serie obtuvimos mejoría del déficit visual, resolución de la oftalmoplejía y recuperación de la conciencia en todos los casos. Los déficits adenohipofisarios persistieron en el postoperatorio requiriendo tratamiento sustitutivo crónico. El trabajo multidisciplinario es de vital importancia para el manejo de esta patología.
BIBLIOGRAFÍA
COMENTARIO
Los pacientes fueron operados con técnica endoscópica con resultados satisfactorios. Esto, no es más que un reflejo del progreso que trajo la utilización de dicha técnica en nuestro país.
Quiero destacar el hecho de que los autores realizaron una excelente evaluación perioperatoria y follow up de los pacientes. Esto, considero, es una práctica a imitar por todos neurocirujanos.
Felicito al equipo que logró este trabajo sólido, presentado de forma prolija y clara. De paso, les dejó una reflexión sobre el tema.
Actualmente, existe cierta controversia respecto al manejo de los pacientes con apoplejía. Esta controversia nace, en la era de la medicina basada en la evidencia, porque se jerarquizan los algoritmos de trabajo por sobre lo filosófico.
Considero que no debemos ser extremistas en el uso de algoritmos. Sugiero, adaptar criteriosamente dichos esquemas a nuestro medio de trabajo y al paciente que uno está tratando.
Personalmente, al evidenciar el déficit de un par craneano indico cirugía sin esperar la evolución del mismo. Un equipo entrenado en cirugía endoscópica de patología selar puede quitar el efecto mecánico compresivo sobre el par craneal, con una potencial morbimortalidad extremadamente baja. De este modo, evitar una secuela invalidante como la diplopía o el déficit visual permanente.
Más allá de los meta-análisis, muchas veces logrados por médicos que no son neurocirujanos, existe una filosofía quirúrgica. Una premisa válida de la misma es que “el cirujano debe estar un paso antes de que las cosas sucedan”. Visto de este modo, que un paciente quede secuelado por una causa evitable con cirugía atenta sobre nuestra esencia como neurocirujanos.
Juan F. Villalonga
LINT, Facultad de Medicina, Universidad Nacional de Tucumán
COMENTARIO
Los autores presentan una serie extensa de 14 casos de apoplejía pituitaria y detallan con algunos ejemplos el resultado de la cirugía endoscópica.
La apoplejía hipofisaria es un diagnóstico clínico que requiere la aparición aguda de síntomas que incluyen pérdida de la visión, hipopituitarismo y/o dolores de cabeza intensos, así como una lesión hipofisaria hemorrágica o infartada.1
El manejo urgente del hipopituitarismo con reemplazo hormonal es fundamental.
La urgencia de la resección de los adenomas o quistes hipofisarios hemorrágicos depende de la gravedad y duración de los síntomas. Una vez que el paciente está médicamente estabilizado y se considera que es un candidato quirúrgico adecuado, se debe realizar una resección quirúrgica urgente del tumor hipofisario hemorrágico. Cualquier paciente con pérdida de visión de inicio agudo que se presente en el hospital dentro de las 24 a 72 horas posteriores al inicio de los síntomas debe recibir tratamiento urgente.
Cabe destacar que la apoplejía hipofisaria también puede presentarse con síntomas más leves y hemodinámica estable, y no requerir cirugía de urgencia.2
Debido a la rareza de esta condición no homogénea estudios como el aquí publicado resultan de gran importancia para la práctica neuroquirúrgica
Pablo Ajler
Jefe del Servicio De Neurocirugía. Hospital Italiano de Buenos Aires
BIBLIOGRAFÍA