



REV ARGENT NEUROC. VOL. 34, N° 2: 65-75 | 2020
ARTÍCULO ORIGINAL
Malformaciones cavernosas cerebrales, presentación de 14 casos y revisión de literatura
Arturo Ayala Arcipreste1, Carlos Cadena Huera4, Durdica López Vujnovic1, Dan López Vásquez1,
Ignacio Félix Espinoza2, Gabriel Govea Cárdenas3, Francisco Javier Salazar3,
Miguel Jesús Bernés Rodríguez1, Rafael Mendizábal Guerra1
1Servicio de Neurocirugía. Hospital Juárez de México. Ciudad de México, México
2Departamento de Neuropatología. Centro Médico Nacional "20 de Noviembre". ISSSTE. Ciudad de México, México
3Universidad Autónoma de Sinaloa. México
4Instituto Burdenko, Moscú. Federación Rusa
RESUMEN
Objetivo: Presentar los resultados de tratamiento quirúrgico obtenidos en una serie de 14 casos de malformación cavernosa, situadas en diferentes localizaciones encefálicas, además de realizar una revisión bibliográfica sobre el tema.
Material y métodos: En el periodo de los años 2014-2019, se diagnosticaron y protocolizaron 14 pacientes por medio de la consulta externa de neurocirugía del Hospital Juárez de México. Todos menos 2, fueron intervenidos quirúrgicamente.
Resultados: En 12 de los 14 casos que recibieron tratamiento quirúrgico, se documentó mejoría neurológica posterior a la resección total en 10 pacientes, 1 paciente de cavernoma gigante temporal se hizo resección subtotal, en 1 paciente con lesión de localización protuberancial se le realizó únicamente drenaje de hematoma. El déficit preoperatorio tendió a mejorar progresivamente en las lesiones de mayor tamaño y en ningún caso se documentaron complicaciones, las crisis convulsivas se controlaron disminuyendo progresivamente la dosis de fármacos anticonvulsivantes en el periodo postquirúrgico de este grupo de pacientes. Y dos pacientes, uno con lesión mesencefálica y el otro con cavernomatosis solo se sometieron a observación.
Conclusiones: La cirugía es el método de elección hoy en día para el tratamiento de las malformaciones cavernosas, siendo los mejores resultados a menor tamaño de la lesión y con localizaciones más superficiales. Los resultados quirúrgicos de nuestros pacientes son similares a lo reportado en la literatura mundial.
Palabras clave: Hemangioma Cavernoso; Cavernoma; Angioma Cavernoso; Malformación Cavernosa Cerebral; Sistema Nervioso Central
ABSTRACT
Objectives: To present the surgical outcomes obtained in a series of 14 cases of cavernous malformation, located in different brain locations, in addition to conducting a literature review on the subject.
Method: Between the years, 2014 and 2019, 14 cases were diagnosed and protocolized in neurosurgery department of Hospital Juárez of México. All patients except two, were surgically treated.
Results: In 12 of the 14 cases received surgical treatment, neurological improvement was documented after the total resection in ten patients, one patient with giant temporal cavernoma performed a subtotal resection, other case with a lesion in the pontine location a hematoma drainage was performed. All surgical patients the preoperative clinical deficit tended to improve progressively in larger lesions and no complications were documented. Seizures were controlled by gradually decreasing the dose of anticonvulsant drugs in the post-surgical period of this group of patients.
And two patients, one with mesencephalic lesion and another with cavernomatosis, were only observe.
Conclusion: Surgery is the method of choice today for the treatment of cavernous malformations, with the best outcome being the smallest size of the lesion and with more superficial locations. The surgical outcomes in our patients are similar to those reported in the world literature.
Key words: Cavernous Hemangioma; Cavernoma; Cavernous Angioma; Cerebral Cavernous Malformation; Central Nervous System
Arturo Ayala-Arcipreste
neurocx.online@gmail.com
Recibido: Mayo de 2019. Aceptado: Febrero de 2020.
INTRODUCCIÓN
Las malformaciones cavernosas cerebrales (MCC) son lesiones de la red arteriocapilar en el sistema nervioso central, que pueden evolucionar en el tiempo hacia crecimiento o reducción. Pueden tener un origen congénito “forma familiar” o presentarse de forma espontánea. Histológicamente su estructura está conformada por espacios vasculares sinusoidales multilobulados sin parénquima cerebral entre ellos, bien delimitados, con sangre en distintos estadios evolutivos.7,22
Las MCC se caracterizan por presentar una barrera hematoencefálica disfuncional en la que existe fugas sanguíneas provocadas por uniones de adherencia insuficientes entre las células de revestimiento endotelial, ausencia de pericitos y células vasculares de músculo liso. Presentan además bajo flujo sanguíneo en las mismas. Sin embargo, las hemorragias recurrentes que se presentan en el parénquima cerebral vecino pueden precipitar convulsiones y síntomas como hemiparesia, parestesias, trastornos visuales, vértigo y cefaleas, dependiendo de su grado y localización.22
La incidencia de MCC varía de 0,4% a 0,8% en la población general,18 la prevalencia de MCC hereditarias sintomáticas son de 1:5,400 - 1:6,200.22 No hay diferencia de sexo discernible en la prevalencia. La presentación clínica es bimodal con un número significativo de casos detectados tanto en adolescentes como en adultos de mediana edad. La MCC familiar prevalece notablemente entre las personas de ascendencia mexicana del norte.5
Representan el 10-25% de todas las malformaciones vasculares. Pueden encontrarse en varias localizaciones encefálicas, pero 70-80% de ellos son supratentoriales, en orden descendente de frecuencia, temporal, sustancia blanca hemisférica y paraventricular, 18 a 35% tiene localización infratentorial, localizaciones más raras son intraventricular, espinal y extracraneal, aunque hay descritos casos virtualmente en todas las regiones cefálicas.4,7,13,14,18,22
Los MCC supratentoriales se presentan con mayor frecuencia con convulsiones en los casos de nueva aparición, pero la cefalea también es común, mientras que las infratentoriales suelen debutar con déficits neurológicos progresivos.18 La prevalencia de estas lesiones dentro del tronco cerebral como se informa en la literatura ha oscilado entre el 4% y el 35%.17
En MCC de localización supratentorial se recomienda la resección quirúrgica de lesiones sintomáticas ubicadas en áreas no elocuentes, ya que se ha demostrado que es seguro y efectivo para tratar la epilepsia y prevenir futuras hemorragias. Sin embargo, decidir si se debe resecar un MCC se vuelve más complicado cuando la lesión se encuentra en un área elocuente y es apenas sintomática o completamente asintomática. Se ha demostrado que la resección quirúrgica de lesiones de MCC permite el control de las crisis a largo plazo con riesgos aceptables de morbilidad y mortalidad (Tabla 1).18
| Tipo de lesión | Características por RM | Características patológicas. |
| I | T1: núcleo Hiperintenso | Hemorragia subaguda rodeada por anillo de hemosiderina, macrófagos y cerebro gliótico. |
| T2: núcleo hiper o hipointenso con anillo periférico hipointenso | ||
| II | T1: núcleo reticulado de intensidad mixta | Áreas loculadas de hemorragia y trombosis en varias edades, rodeadas de un anillo de gliosis, macrófagos y cerebro gliótico, en lesiones grandes pueden observarse calcificaciones. |
| T2: núcleo reticulado de intensidad mixta con anillo periférico hipointenso | ||
| III | T1: iso o hipointenso | Hemorragia crónica resuelta con hemosiderina dentro y en la periferia de la lesión. |
| T2: hipointenso con anillo periférico hipointenso que magnifica el tamaño de la lesión | ||
| GE: hipointenso con mayor magnificación que en T2 | ||
| IV | T1: pobremente visualizado o no visible | Las lesiones en esta categoría deben han sido documentadas histopatológicamente como telangiectasias. |
| T2: pobremente visible o no visible | ||
| GE: lesiones punteadas hipointensas | ||
MATERIALES Y MÉTODOS
Se presenta una serie de 14 pacientes, los cuales fueron captados y protocolizaron por medio de la consulta externa del departamento de Neurocirugía del Hospital Juárez de México. Entre marzo del 2014 y febrero del 2019. Se realizó la historia clínica completa de todos los pacientes y obtuvieron imágenes por resonancia magnética en todos los pacientes, realizándose el diagnóstico de malformación cavernosa. Los criterios quirúrgicos tomados en cuenta fueron:
En el resto de pacientes encontramos lesiones de contenido sólido y solido-multiquístico, lográndose en la mayoría resección total o casi total, sin recidiva clínica ni imagenológica.
Se resume la información más relevante de los 14 casos en las tablas 2 y 3.
| Caso | Escala de Zabramskiα | Abordaje | Resección | Evolución |
| 1 | II y I | Pterional | Total | Mejoría |
| 2 | II | Interhemisferico Posterior | Total | Mejoría |
| 3 | I | Frontal | Total | Mejoría |
| 4 | II | Suboccipital Transvermiano | Drenaje Hematoma | Mejoría |
| 5 | I | Temporal | Total | Mejoría |
| 6 | II | Coz | Subtotal | Mejoría |
| 7 | II | Pterional | Total | Mejoría |
| 8 | II | Suboccipital | Total | Sindrome Cerebeloso Residual |
| 9 | II | Interhemisfericoanterior | Total | Mejoría |
| 10 | II | No | No | Estable |
| 11 | IV | No | No | Estable |
| 12 | I | Interhemisferico Anterior | Total | Mejoría |
| 13 | II | Pterional | Total | Mejoría |
| 14 | II | Pterional | Total | Estable |
EJEMPLO DE CASO CLÍNICO (8)
Paciente femenino de 29 años de edad con historial de cefalea crónica que presenta súbitamente disdiadococinesia y dismetría izquierda.
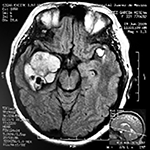
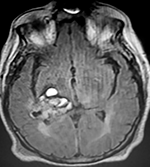
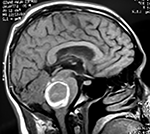
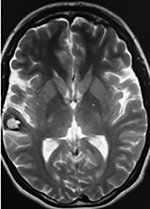
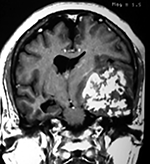
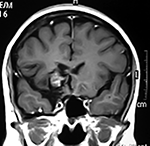
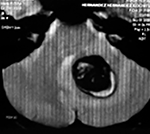
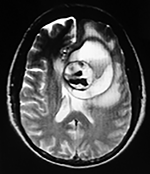
El estudio de RMN presenta una lesión bien circunscrita en hemisferio cerebeloso izquierdo con periferia de predominio hiperintenso en T1 y T2, y centro hipointenso, edema perilesional mínimo, así como una imagen de un vaso venoso alimentador que recorre hacia el ángulo pontocerebeloso izquierdo.
Se realizó una craniectomía suboccipital paramedial derecha, así como un abordaje transcortical en el hemisferio cerebeloso izquierdo llegando a la región perilesional de aspecto amarillento, posteriormente se observa una lesión oscuro-verdoso de contenido hemático antiguo, retirando la cápsula y su contenido en la totalidad.
La evolución clínica de la paciente fue satisfactoria solo preservando la dismetría como secuela.
El resultado histopatológico fue consistente en angioma cavernoso.
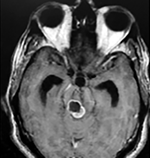
El estudio de control de RMN se observa la brecha quirúrgica y ausencia de lesión (figs. 1, 2 y 3).
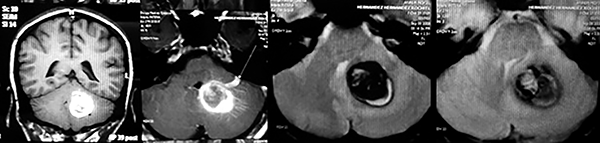
Figura 1: Lesión cerebelosa izquierda ponderaciones en T1 y T2, la flecha señala vaso nutricio hacia el ángulo pontocerebeloso izquierdo, se puede observar el centro de intensidad heterogénea con contenido quístico multiloculado y edema perilesional leve.
Figura 2: Cortes axiales en ponderación T1, cambios postquirúrgicos.
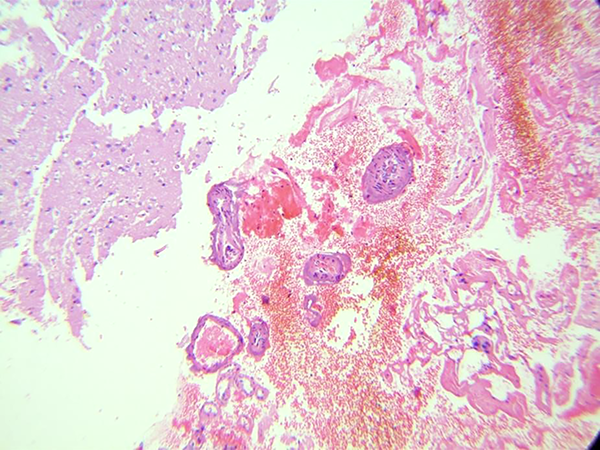
Figura 3: Imagen histopatológica correspondiente al caso clínico 8, se aprecian múltiples vasos de paredes delgadas, con un aspecto marcadamente sinusoidal, trombos intravasculares, con hemorragia transquirúrgica y muy poco tejido conectivo.
EJEMPLO DE CASO CLÍNICO (9)
Paciente masculino de 34 años de edad, quien presenta crisis convulsivas parciales motoras de brazo y hemicara derecha, secundariamente generalizadas, posteriormente hemiparesia 4/5 para hemicuerpo derecho.
La TAC muestra un área hiperdensa a nivel frontal izquierdo heterogénea que no refuerza con medio de contraste.
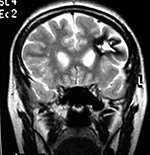
LA RMN muestra una lesión bien circunscrita frontal parasagital izquierda con edema perilesional, hiperintensa en T1 y T2, de contenido sólido y quístico, con poca captación del medio de contraste.
Se realizó craneotomía frontal para abordaje interhemisférico anterior.
Se realiza resección total de la lesión de contenido hemático oscuro-verdoso, consistente en un angioma cavernoso. La RMN postoperatoria se observa solo la brecha quirúrgica sin evidencia de lesión.
En el postquirúrgico el paciente desarrollo síndrome frontal lateral, que se controló con Risperidona y remitió después de tres semanas, las crisis convulsivas remitieron y el medicamento se disminuyó de manera paulatina (figs. 4 y 5).
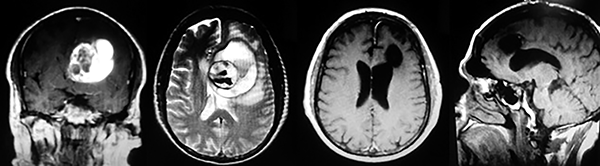
Figura 4: Imágenes prequirúrgicas y postquirúrgicas de lesión multiloculada del caso 9.
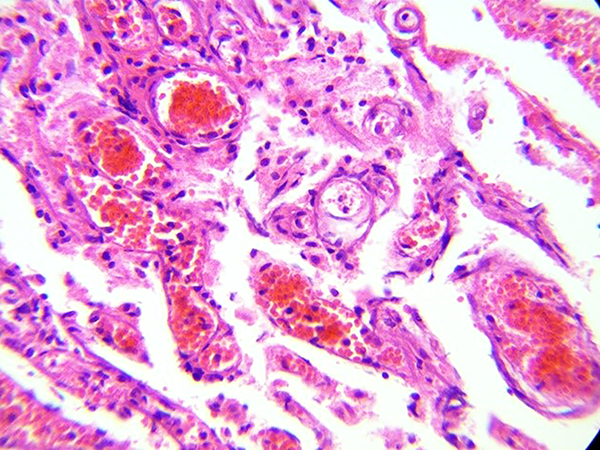
Figura 5: Imagen histopatológica correspondiente al Caso 9. Se puede observar múltiples formaciones vasculares, con una capa única de tejido endotelial y con trombos intraluminales, con un característico aspecto sinusoidal. Se aprecia entre los vasos, tejido conectivo e infiltrado leucocitario.
RESULTADOS
El tiempo promedio de espera desde el diagnóstico hasta la cirugía fue de 5 días. Se logró la remoción total de las lesiones en 10 de los 14 casos intervenidos, incluido el anillo gliótico perilesional, en el caso de lesión mesencefálica, únicamente se colocó una derivación ventriculoperitoneal para tratamiento de hidrocefalia. Un paciente de cavernoma gigante temporal izquierdo se hizo una resección subtotal. En el caso de las dos (cavernomatosis) una de los cuales uno rechazo tratamiento quirúrgico y el otro se hizo resección total de la lesión más grande en el lóbulo frontal derecho.
En un paciente con lesión en parte posterior del puente se realizó únicamente drenaje de contenido hemorrágico a través del piso del cuarto ventrículo.
Se presentaron crisis convulsivas en las lesiones de posición subcortical y de predominio temporal, frontal y en ganglios basales; en todos los casos se documentó control de las crisis convulsivas y se retiró el medicamento progresivamente en el seguimiento por consulta externa, los autores prefieren el uso de fenitoina, carbamazepina y valproato de magnesio.
En esta serie 21% fue de localización infratentorial exclusiva, 64% supratentoriales y 14% supra e infratentoriales. Cuatro lesiones median más de 5 cm en su diámetro mayor y eran multiloculadas, 10 de los 14 casos se encontraban en un estadio de Zabramsky II, que implica sangrado en varios estadios evolutivos.
En ningún caso hubo deterioro posterior a la intervención; a mayor tamaño de las lesiones tiende a haber persistencia del déficit prequirúrgico. EL tiempo promedio de hospitalización fue de 7 días y el seguimiento de los pacientes fue de 1-3 años, promedio 1.5 años.
DISCUSIÓN
Las malformaciones cavernosas, se definen por anatomía patológica como malformación vascular puramente venosa compuesto por espacios vasculares sinusoidales, bien circunscritas, lobuladas, de aspecto similar a una frambuesa, angiográficamente considerada como una lesión de bajo flujo y por lo tanto negativa en dicho estudio.11
Su prevalencia exacta es desconocida, ya que generalmente son asintomáticas; series de autopsias reportan una prevalencia del 0.3 a 0.53%, con frecuencias similares en series de RM (0.39 a 0.9%).3,19 Suelen presentarse durante la segunda y quinta década de la vida, 25% lo hacen en menores de 25 años, con una mayor tendencia a la hemorragia en niños y a la presentación silente en ancianos.13
Se encuentran lesiones múltiples en 10 a 30% de los casos esporádicos y hasta en 75 a 84% de los casos familiares.4,9,13,14 Las formas familiares de las malformaciones cavernosas son más frecuentes en la población hispana, que representa hasta el 50% de las malformaciones cavernosas en hispanoamericanos, en comparación con solo el 10-20% de las que se encuentran en caucásicos americanos. Series recientes han encontrado lesiones múltiples en hasta 80–90% de los casos familiares en comparación al 10-30% de los casos esporádicos.12
Se han descrito tres patrones de presentación clínica, en las lesiones supratentoriales, las crisis convulsivas crónicas, características de las lesiones superficiales, el déficit neurológico focal según el sitio de localización y la cefalea, secundaria al desarrollo de hipertensión endocraneana, o bien progresión clínica y hemorragia previa.2,4,9,18 El inicio clínico con crisis convulsivas está relacionado a sangrado según controles por IRM. No existen datos a favor del uso de uno u otro medicamento para el control de las crisis.9,15,19
En las lesiones infratentoriales, la presentación clínica tiende a ser por déficit focal secundario a sangrado, en este caso el deterioro es agudo y máximo, con una recuperación de 20% después del primer episodio y tan solo 6.25% después de un resangrado. Siendo el riesgo de resangrado 30 veces mayor para las lesiones infratentoriales respecto a las supratentoriales.3,4,21,24
El riesgo de sangrado anual para las lesiones supratentoriales es de 0.3 a 2.3%, después de un primer episodio de sangrado el riesgo aumenta anualmente del 21 a 60%.3,10,13,18 En otras series se ha encontrado que pacientes sin antecedentes de hemorragia el riesgo de hemorragia oscila de 0,6 a 11%, mientras que para pacientes con hemorragia previa en promedio es del 4,5%.12,18
El riesgo de ruptura depende además de la ubicación de la lesión, tamaño y género del paciente. Los MCC superficiales tienen un riesgo hemorragia intracerebral menor que los que están profundamente situados. El riesgo de hemorragia para MCC infratentoriales es de 3.8%.18,20
Aproximadamente el 40-60% de los pacientes que presentan lesiones múltiples se ha identificado una mutación heterocigota de herencia autosómico dominante en uno de los tres genes: CCM1, CCM2 y CCM3, que se encuentran en los cromosomas 7q, 7p y 3p respectivamente.12,18
La cirugía neurológica de las malformaciones cavernosas sigue siendo el estándar de tratamiento, pese a la innovación de la radiocirugía estereotáctica.2,18 No existen artículos que señalen puntualmente la superioridad de la radiocirugía estereotáctica sobre la cirugía convencional. Las revisiones de Nicola y Bradley señalan que con el uso de microcirugía guiada por neuronavegación y con la orientación de resonancia magnética para diagnóstico y planeación quirúrgica, es posible resecar la mayoría de las lesiones, aún en zonas profundas o elocuentes, con mortalidad mínima y con morbilidad mínima, esto es con mínimos déficits neurológicos de novo o postquirúrgicos agregados y señalan que la radiocirugía se prefiere en los casos inoperables por ser inaccesibles o de alta agresividad, la observación se relega para los casos de lesiones elocuentes y clínicamente inaccesibles o bien las lesiones incidentales.2,14,18,22
DIAGNÓSTICO
El estudio de elección es la RM de 3T y se considera a la ponderación T2-eco -gradiente como el Gold Standard. La imagen típica ponderada en T2 es la lesión con centro de intensidad heterogénea de aspecto parecido a una “mora” o “palomitas de maíz” con periferia hipointensa debido al depósito de hemosiderina después de sangrados repetidos.22 Un estudio demostró que la media de diagnósticos realizados en ponderación T2 convencional con respecto a la T2-GE (T2 eco gradiente), fue de 5:16 (p<0.001, IC 99%) y en su caso esta ponderación delimita mejor la presencia de una anomalía venosa del desarrollo asociada.15,19
Debido a la presencia de productos de la degradación de la hemoglobina en varias edades, se ha reportado que la ponderación de sensibilidad aumenta hasta en 1.7 veces la sensibilidad en la detección de la lesión respecto a la ponderación T2-GE (p<0.001, IC99), algunos autores solo en casos familiares y menos comúnmente en casos esporádicos. La clasificación publicada por Zabramsky,8 permite una estatificación imagenológica de la lesión, reconociendo cuatro tipos:
La RM ha demostrado tener una sensibilidad de casi el 100%. Las MCC son lesiones angiográficamente ocultas debido al tránsito lento de la sangre a través de los canales displásicos, salvo por las anomalías venosas del desarrollo (AVD) frecuentemente asociadas. Por lo tanto, la angiografía por tomografía computarizada y la angiografía por sustracción digital son de utilidad limitada en el seguimiento de MCC, sin embargo, pueden mostrar evidencia indirecta de MCC al resaltar AVD adyacentes que generalmente se opacifican enérgicamente en el angiograma.5
Las imágenes con tensor de difusión (ITD) se han utilizado para identificar tractos críticos de sustancia blanca del tronco cerebral y las técnicas de IRM funcionales, como el mapeo de la función del lenguaje son herramientas útiles en la planificación preoperatoria de MCC.5
TRATAMIENTO QUIRÚRGICO
Para establecer indicaciones quirúrgicas de las MCC al ser estas lesiones de naturaleza dinámicas que pueden exhibir ampliación, regresión, o incluso formación de novo es necesario considerar su evolución natural, resultados y riesgos quirúrgicos. La resección está indicada después de que los pacientes hayan experimentado múltiples hemorragias en áreas elocuentes o una sola hemorragia en un área no elocuente que se asocie con déficit neurológico, además la presencia de una lesión a 2 mm de la superficie del pial son indicaciones importantes para la cirugía.18
En lesiones del tronco cerebral es aconsejable intervenir quirúrgicamente a pacientes sintomáticos con lesiones que se apoyan en la superficie pial o ependimaria del tronco cerebral o donde las lesiones son accesibles a zonas de entrada seguras, que han causado más de 1 hemorragia sintomática y pueden definirse como agresivas al experimentar síntomas graves, como inestabilidad cardíaca o respiratoria, Sin embargo, el tratamiento sigue siendo controvertido para las lesiones arraigadas que se encuentran lejos de la superficie del tronco encefálico.17
Los pacientes son tratados con esteroides durante 1 a 2 semanas antes de la cirugía para limitar el edema y permitir la resección de MC. Si hay un AVD asociado con la lesión de MC, se debe evitar su resección porque la extracción del AVD conlleva un alto riesgo de infarto venoso. Además, tras la extirpación de la lesión de MC, a menudo se produce gliosis, calcificación y degeneración hialina, lo que puede complicar el procedimiento. Se ha demostrado que las nuevas hemorragias ocurren en el 40% de los restos de cavernoma después de la cirugía, por lo que se recomienda realizar una RMN posoperatoria dentro de las 72 horas.18
La resección quirúrgica de lesiones del tronco encefálico ha demostrado ser eficaz en la reducción del riesgo de hemorragia y síntomas relacionados, sin embargo, Abla et al. presentó resultados demostrando que el 6,9% de los pacientes que se sometieron a resección experimentaron resangrado y el 36% adquirieron déficits neurológicos permanentes además de un riesgo anual total de resangrado postoperatoria del 2%.1
En cuanto a la resección del anillo de hemosiderina, Damman8 concluye, en una revisión de series de casos, que es recomendable llevarla a cabo en lesiones de áreas no elocuentes, y con ayuda neuronavegación; la resección del anillo, contribuye a dejar una corteza menos epileptógena, en el caso de áreas elocuentes, habrá que evaluar el caso en particular y en caso de realizarlo, debe ser con un protocolo pre quirúrgico completo y asistencia intraoperatoria de neuronavegación, resonancia magnética y ultrasonido en tiempo real de ser posible.8,19
En una serie de casos se sugiere que existe mejor calidad de vida en los pacientes con lesiones supratentoriales que en los pacientes con lesiones infratentoriales, sin existir diferencia en la afección de facultades intelectuales.14
El riesgo de complicación asociada con la intervención quirúrgica varía con la ubicación de la lesión de CM. Amin-Hanjani et al. Demostraron que la condición neurológica general de los pacientes era buena o excelente en el 97% de los que tenían MCC lobares, el 87,5% de los que tenían MC cerebelar, el 75% de los que tenían MC de la médula espinal y el 64% de aquellos con MC del tronco cerebral.18
Radiocirugía estereotáctica
Si bien la resección microquirúrgica es el tratamiento estándar para los cavernomas, el riesgo de complicación no es despreciable cuando se tratan MCC elocuentes muy localizados. Cuando el riesgo quirúrgico es alto, se puede utilizar la radiocirugía estereotáctica para prevenir la progresión natural de la lesión.18
Lunsford et al. estudiaron pacientes con MCC de alto riesgo que recibieron tratamiento con radiocirugía estereotáctica y demostraron que el riesgo de hemorragia disminuyó del 32,5% al 10,8% en los primeros 2 años y al 1% después de 2 años.18 Los efectos adversos de la radiación son en su mayoría leves y ocurren en no más del 5% e 7% de casos.6
Se ha comprobado la eficacia de la radiocirugía estereotáctica en la reducción del sangrado después de una primera hemorragia, así como la reducción en la severidad de las crisis epilépticas. Sin embargo, aún se encuentra pendiente la definición de la dosis marginal de radiación que reduzca el riesgo de hemorragia y a la vez disminuya la exposición del paciente a los efectos de la radiación y los efectos adversos de la misma.13,16
CONCLUSIONES
La resección microquirúrgica es un procedimiento eficaz y seguro para el tratamiento de las malformaciones cavernosas, con un bajo índice de complicaciones. Nuestros resultados son congruentes con los de otras series, siendo los mejores resultados a menor tamaño de la lesión y con localizaciones más superficiales, así como la localización supratentorial que con la infratentorial. El caso de cavernomas múltiples se manejó de manera conservadora por no tener antecedentes de hemorragia o síntomas progresivos en ninguna de las topografías involucradas.
El porcentaje obtenido de lesiones supra e infratentoriales en esta serie de casos es similar con los porcentajes de relación obtenidos en otras series.
La radiocirugía estereotáctica es un método reservado para MCC localizados en zonas elocuentes inaccesibles quirúrgicamente en las que el riesgo de secuelas postquirúrgicas es considerable.
BIBLIOGRAFÍA
COMENTARIO
Los autores presentan su experiencia en 14 casos de cavernomas. En este trabajo se destaca una muy buena revisión de la literatura con respecto a dicha lesión, y por otro lado nos muestran su interesante casuística con muy buenos resultados y muy bien documentada. resaltando la importancia de la cirugía como primer y tal vez única medida terapéutica en la actualidad.
Pablo Augusto Rubino
Hospital El Cruce. Florencio Varela, Buenos Aires.
COMENTARIO
Ayala Arcipreste y col reportan su experiencia en el tratamiento quirúrgico de las malformaciones cavernosas del Sistema Nervioso Central (SNC). La casuística incluye 10 lesiones cerebrales, una cerebelosa y 3 de tronco cerebral. Se obtuvo remoción completa en 10 casos, subtotal en uno, un paciente con lesión de tronco cerebral recibió drenaje del hematoma y en 2 casos no se resecó el cavernoma. Se obtuvo control de las crisis convulsivas en todos los pacientes que habían presentado crisis preoperatorias. Al respecto, no se especifica la conducta tomada con el halo de hemosiderina. El grado de resección del cavernoma, la remoción del halo de hemosiderina, la presencia de crisis esporádicas o frecuentes, el antecedente de crisis comiciales por más de 1-2 años y el tamaño del cavernoma fueron reportados como factores pronósticos para la evolución de las crisis comiciales postoperatorias.1 En nuestra serie de 73 pacientes con cavernomas del SNC, 51 (69,9%) eran de localización supratentorial y el 66% (n:34) presentó crisis comiciales. La resección del cavernoma fue total en el 100% de los casos mientras que el halo de hemosiderina pudo ser resecado en el 90% de los mismos. Al último seguimiento, comprobamos que el 76,47% (n = 26) de los pacientes era Engel 1 y el 23,53% (n = 8) Engel 2 corroborando los buenos resultados funcionales publicados en otras series. Sin embargo, a diferencia de lo reportado, no pudimos encontrar diferencias estadísticamente significativas respecto a la duración de cuadro comicial preoperatorio, el tamaño del cavernoma ni la resección del halo de hemosiderina.2 Es importante destacar que los autores no reportan déficits neurológico postoperatorio. En nuestra serie, 9 pacientes (17,5%) presentaron algún déficit neurológico postoperatorio, dependiendo básicamente de la localización lesional. Sin embargo, al último seguimiento, solo 3 pacientes (5,8%) persistieron con algún grado de afección remarcando la importancia de la rehabilitación neurológica precoz para mejorar los mismos. Coincidimos con los autores en las indicaciones quirúrgicas de los cavernomas del SNC sintomáticos. Las lesiones subcorticales o de tallo encefálico, asintomáticas y/u oligosintomáticas podrían ser seguidas clínico-radiológicamente en forma estricta. Respecto al tratamiento con radiocirugía estereotáctica, los resultados publicados son todavía discutibles haciendo necesaria el diseño de ensayos prospectivos randomizados que comparen su eficacia con la quirúrgica.3
Andres Cervio
FLENI. C.A.B.A., Argentina
BIBLIOGRAFÍA
COMENTARIO
Los autores describen en detalle la presentación clínica, imágenes y resultados del tratamiento quirúrgico de 14 malformaciones vasculares cavernosas cerebrales en diferentes localizaciones. Los resultados obtenidos son comparables con otras series publicadas previamente. Es útil que el neurocirujano considere, en concordancia también con metaanálisis recientes,1 que la incidencia de hemorragia o resangrado sintomáticos es mayor en lesiones del tronco cerebral. Así como también, la presentación de una primera hemorragia sintomática de un cavernoma aumenta la probabilidad de un resangrado sintomático, la cual disminuirá luego de 2 años. Con respecto al tratamiento de la epilepsia asociada a cavernomas, los autores plantean la misma estrategia recomendada por la ILAE actualmente, en la cual se plantea la resección del cavernoma y de, por lo menos, la región cortical periférica a la lesión que se encuentre teñida por hemosiderina, siempre y cuando esto no conlleve un déficit neurológico.2
Federico Sánchez González
Hospital de Clínicas “José de San Martín” U.B.A. C.A.B.A., Argentina
BIBLIOGRAFÍA
COMENTARIO
Arturo Ayala y colaboradores presentan un interesante trabajo sobre el tratamiento de angiomas cavernosos, durante un lapso de 5 años.
El trabajo analiza 14 casos, manejados en el Servicio de neurocirugía del Hospital Juárez de México, dando especial relevancia a las bondades del tratamiento quirúrgico de estas lesiones, haciendo un detallado análisis de todos los casos.
Doce pacientes fueron tratados con cirugía, con resección total en 10 casos, subtotal en uno, y evacuación de hematoma en un paciente con cavernoma de tronco. Los resultados obtenidos son similares a los reportados en la literatura.
El criterio de manejo de estas lesiones vasculares, ha evolucionado en la última década,1 al evaluar factores como la topografía, resultados con las modernas técnicas microquirúrgicas, estudios de imágenes, monitoreo intraoperatorio, y estudios genéticos. Además la irrupción de la Radiocirugía, también nos obliga a analizar su impacto en la evolución de estos pacientes. En forma acertada, los autores se han explayado en éste último factor.
Las guías publicadas en 2017 en Neurosurgery2 nos orientan en nuestra terapéutica, y además revelan los beneficios de la microcirugía, pero siempre con precaución en las decisiones.
La única limitante de esta serie retrospectiva, es que se analizan las diferentes topografías en forma conjunta, siendo que difieren claramente en morbimortalidad operatoria los cavernomas supratentoriales subcorticales, de los de localización profunda y tronco cerebral.
Personalmente, he atendido pocos casos tratados con radiocirugía, y los resultados fueron siempre pobres, aunque hay publicaciones que informan una reducción de la tasa de sangrado, pero también con efectos adversos por la radiación.3 No la considero, al momento actual, como una opción terapéutica en malformaciones cavernosas.
En resumen, los autores publican una serie de casos, algunos de ellos complejos, bien evaluados y tratados, con buenos resultados, coincidente con lo reportado por la literatura neuroquirúrgica a la fecha.
Fernando García Colmena
Clínica Vélez Sarsfield. Córdoba, Argentina
BIBLIOGRAFÍA