Neurocisticercosis: lesión única cerebral con serología negativa y confirmación post exéresis. Reporte de caso.
Gerardo Andrés Arias Torres, María Alejandra Morinigo, Mariano Urrutia, Juan Manuel Baldovino, Marcelo Abbona, Adriana García
Los autores han declarado no poseer conflicto de intereses.
RESUMEN
Los diagnósticos diferenciales de una lesión única intraparenquimatosa cerebral con borde en anillo son múltiples, desde un proceso infeccioso parasitario hasta una neoplasia primaria del sistema nervioso, por lo que su manejo puede ser controversial y debe tenerse en cuenta la prevalencia epidemiológica según la situación demográfica donde se presente. De esta manera, presentamos el caso de una paciente adulta joven que ingresó al servicio de neurocirugía con sintomatología focal sensitiva asociado a cefalea intermitente, con una TC de encéfalo que reveló una lesión subcortical localizada en la parte superior del giro postcentral izquierdo con edema perilesional importante y realce periférico tras contraste. Se realizaron pruebas de serología en suero y LCR para neuroparásitos, las cuales se reportaron negativas. Se procedió a realizar exéresis completa de la lesión con uso de ecografía intraoperatoria para minimizar tiempo quirúrgico y área de lesión cortical, la cual se envió a estudio de histopatología y reportó el diagnóstico de neurocisticercosis en estadio nodular granulomatoso. Se realiza el presente reporte de caso con una búsqueda exhaustiva en la literatura sobre la sensibilidad y utilidad de las pruebas de serología parasitaria para la confirmación diagnóstica de la neurocisticercosis y para evitar intervenciones neuroquirúrgicas invasivas.
Palabras clave: neurocisticercosis; cisticercosis cerebral; cisticercosis del sistema nervioso central; pruebas de sensibilidad parasitaria.
ABSTRACT
The differential diagnoses of single, ring-enhancing brain lesions are multiple, from a parasitic infection to a primary tumor of the central nervous system, therefore, the management of these lesions can be controversial, and the epidemiological prevalence must be taken into account according the demographic situation of the patient. We present the case of a young adult female who was admitted to the neurosurgery service, debuting sensory focal symptoms associated with headache. Brain CT and MRI revealed a subcortical cyst-like lesion in the left superior postcentral gyrus, with large perilesional edema and peripheral enhancement following contrast administration. Serological test for CNS parasites in serum and CSF were negative. Consequently, we realized a complete removal of the cyst with intraoperative ultrasound to optimize the surgical time and the cortical surgical area. The histopathological examination revealed a degenerating cysticercus. For this reason, a bibliographic research was carried out to identify the sensitivity of serological tests for the diagnostic confirmation of neurocysticercosis and thus avoid invasive neurosurgical interventions.
Key words: Neurocysticercosis; Central Nervous System Cysticercosis; Brain Cysticercosis; Parasitic Sensitivity Test.
INTRODUCCIÓN
La cisticercosis es una enfermedad parasitaria endémica del trópico americano, África subsahariana y oeste asiático producida por la Taenia solium a partir del consumo de carne porcina con quistes del cisticerco. Tras su ingesta el organismo aloja el quiste en el sistema gastrointestinal donde completa su ciclo reproductivo. Al eliminarse por heces, los huevos y larvas (metacéstodos) contaminan el medio ambiente y tras la geofagia o autoinfestación de los huevos embrionados (oncoesferas) se adquiere la presentación sistémica de la enfermedad. La localización más habitual es el sistema nervioso central (SNC), forma conocida como neurocisticercosis (NCC), y su incidencia es mayor en países pobres con sistemas sanitarios deficientes y/o en zonas rurales. Por ejemplo, para latinoamérica la literatura documenta 138,4 casos por 100.000 individuos por año,1 con una media desde el periodo de incubación hasta el inicio de los síntomas de 3,5 años.2
La infección en el SNC compromete principalmente el parénquima cerebral, pudiendo presentar síntomas típicos de un tumor cerebral o lesiones extraparenquimatosas en donde se compromete el sistema ventricular, ocasionando obstrucción del flujo de líquido cefalorraquídeo (LCR), responsable de la presentación asociada a hidrocefalia.
La presentación clínica varía dependiendo el número de lesiones, su ubicación y el edema cerebral que ocasiona, generalmente como una respuesta inmunitaria. En sudamérica, la presentación por imágenes más habitual es de múltiples lesiones parenquimatosas encefálicas,3 siendo una de las principales causas de crisis comiciales en adulto joven en países en vía de desarrollo.4
El diagnóstico por pruebas inmunológicas se hace mediante serología por ELISA o Western Blot (WB), las cuales presentan una sensibilidad del 89% vs 98% y una especificidad del 93% vs 100% respectivamente; lo que hace el WB una prueba diagnóstica superior3 pero con un costo más elevado. Por esta razón, los sistemas de salud públicos de países en vías de desarrollo prefieren optar por ELISA como prueba rutinaria. Por otra parte, la sensibilidad serológica parasitaria depende del número de lesiones y su estadio evolutivo, por lo que el rédito de estas pruebas en lesiones únicas suele ser menor.5
El tratamiento de primera línea de la NCC incluye antiparasitarios como albendazol por un lapso de 10 a 14 días asociado a corticoesteroides, los cuales evitan mayor inflamación derivada por la degeneración del quiste ante el tratamiento antiparasitario, lo que conlleva un mayor riesgo de crisis comiciales.3,6 Si la ubicación del quiste genera signos de hipertensión endocraneana (HTEC) y/o hidrocefalia con manifestaciones clínicas neurológicas adyacentes debe considerarse el tratamiento neuroquirúrgico endoscópico.7
Se realiza presentación de un caso clínico de una paciente que concurre al servicio de neurocirugía del Hospital Dr. Alejandro Korn, La Plata, Buenos Aires, Argentina; con imagen en tomografía computada (TC) de cerebro, de lesión única en región frontoparietal izquierda con pruebas serológicas para enfermedades parasitarias del SNC negativas a la que, tras su exéresis, se realiza diagnóstico de NCC por histopatología.
PRESENTACIÓN DEL CASO
Paciente femenino de 23 años, oriunda de Bolivia, radicada desde hace 5 años en Argentina, dedicada a actividades de agricultura sin aparente nexo con cerdos, quien acude a consultorio externo por presentar cefalea intermitente de moderada intensidad, asociada a hipoestesia de mano derecha. Trae consigo una TC de cerebro simple de 30 días previos al ingreso donde se evidencia a nivel frontoparietal izquierdo lesión ocupante de espacio hipodensa con halo periférico espontáneamente densa y calcificaciones periféricas. Mide aproximadamente 22,5 mm x 16 mm y está asociado a edema de la sustancia blanca periférica, generando efecto de masa local, provocando borramiento de surcos y suturas a dicho nivel; está asociado a colapso pasivo del ventrículo lateral izquierdo (figura 1). RM con contraste visualiza imagen hipointensa en T1, hiperintensa en T2 y restricción en la difusión (figura 2).
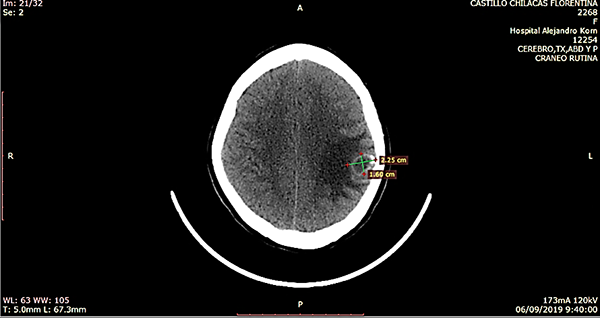
Figura 1: TC preoperatoria. A. Corte axial, lesión hipodensa fronto parietal izquierda con halo periférico espontáneamente densa y calcificaciones periféricas, de 22,5 mm x 16 mm con gran edema periférico. B. Corte coronal, visualiza colapso pasivo del ventrículo lateral homolateral a lesión y calcificación periférica del quiste. C. Corte sagital, Lesión subcortical.
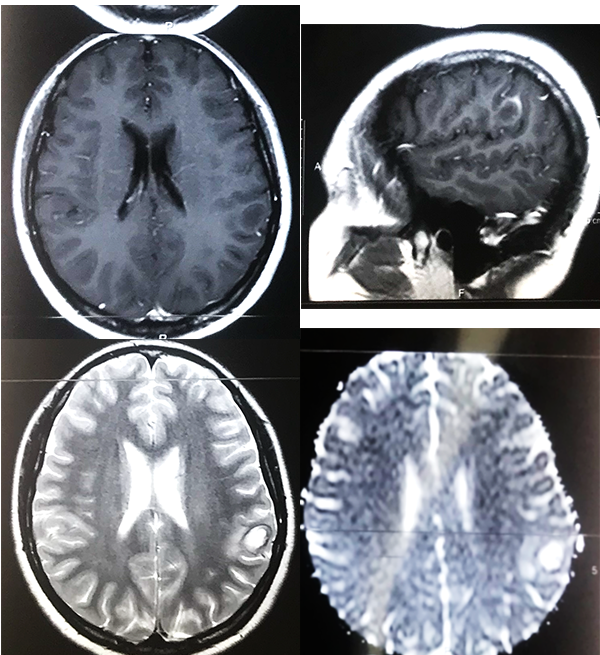
Figura 2: RM preoperatoria. A. Corte axial T1, lesión de centro hipointenso con realce periférico. B. Corte sagital en T1 con contraste, se ubica lesión en región postcentral, imagen en anillo C. Corte axial en T2 se visualiza lesión hiperintensa con edema perilesional. D. en difusión se visualiza incremento del coeficiente de difusión aparente.
Se solicitan pruebas complementarias como ELISA en suero y LCR para hidatidosis y cisticercosis, tinta china en LCR para criptococosis, serología para enfermedades de transmisión sexual (VIH; VHC; VHB; VDRL), todas las cuales se reportaron como negativo. Para descartar secundarismos se solicitó TC de tórax, pelvis y abdomen con doble contraste de informe sin particularidades y se realizó punción lumbar con estudio histopatológico negativo para células atípicas, por lo que se consideró poco probable de lesión metastásica en SNC.
Se optó por un tratamiento quirúrgico y confirmación por anatomía patológica de la lesión por las siguientes razones: persistencia de los síntomas neurológicos focales, principalmente hipoestesia de mano derecha, lo cual se correlaciona topográficamente con la lesión y el compromiso sobre el área sensitiva primaria; por ser una lesión de ubicación córtico subcortical de fácil acceso quirúrgico; y tras la persistencia de paraclínicos negativos para proceso infeccioso.
Se realiza craneotomía por un abordaje parietal izquierdo, tras durotomía sin evidencia de expresión cortical de la lesión, por lo que se empleó ecografía intraoperatoria (figura 3) localizando la lesión en área sensitiva primaria; se realizó disección roma a través del surco post central, ubicando la lesión a 5 mm de corteza; finalmente se procedió a exéresis macroscópicamente completa de ésta (figura 4).
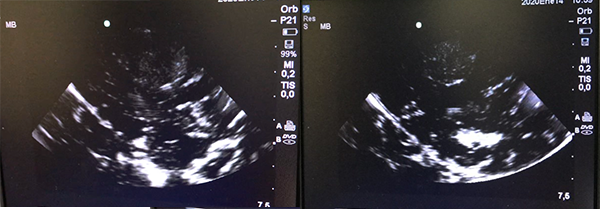
Figura 3: (A,B) Ecografía intra-operatoria transcortical. En el plano coronal se visualiza lesión intra-axial hiperecogénica heterogénea que se diferencia de la ecotextura normal más hipogénica del cerebro normal que lo rodea, además del refuerzo periférico concordante con calcificación visualizada en TC previa.
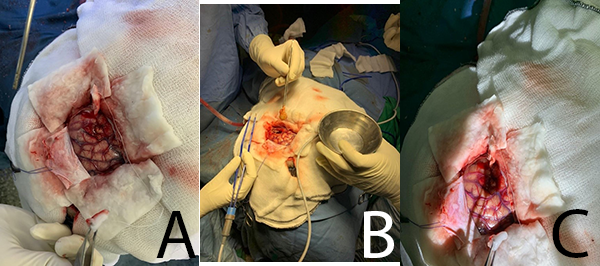
Figura 4: Fotografías intraoperatorias. A. Se visualiza corteza cerebral, se realiza disección roma a través de surco post central, se ubica la lesión a 0,5 cm de corteza. B. Se realiza exéresis completa del quiste. C. Se visualiza lodge quirúrgica post exéresis de lesión.
Se envió material a estudio de histopatología que informó quiste con infiltrados linfocitarios periféricos y células gigantes de cuerpo extraño focal, con material granular acidófilo en su interior y remanentes de membrana con cambios degenerativos, asociado a calcificaciones aisladas, con diagnóstico de NCC en estadio granular-nodular (figura 5). Se realizó TC de cerebro simple en el postoperatorio (POP) inmediato evidenciándose resección completa del quiste con discreto sangrado sobre área de la lesión, el cual se reabsorbe en su totalidad en los controles tomográficos posteriores. La paciente egresó a los 8 días POP con mejoría significativa de la cefalea, desaparición de la hipoestesia focal, sin secuelas neurológicas tempranas.
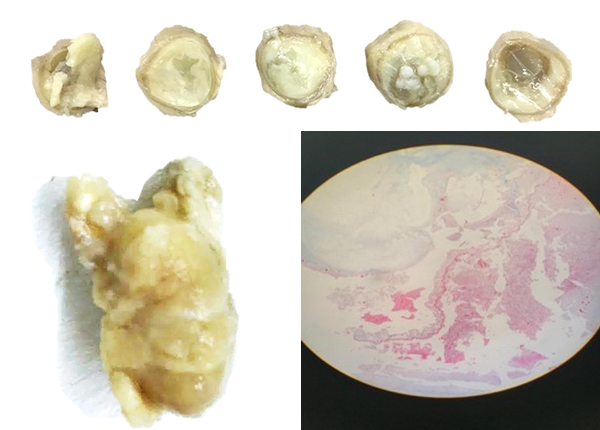
Figura 5: A. Cortes macro, contenido fibrinoide con halo periférico y calcificaciones dispersas. B. Fotografía de macropatología, lesión de aprox. 2 cm x 1,5 cm C. Fotografía bajo microscopio, formación quística con pared de tejido conectivo denso, infiltrados linfocitarios periféricos. En su interior material granular acidófilo y remanentes de membrana con cambios degenerativos/necróticos, que resaltan con tinciones de PAS y tricrómico.
DISCUSIÓN
Hay pocos estudios sobre la epidemiología de la NCC en Argentina, asociado a que no se considera como una enfermedad de denuncia epidemiológica obligatoria y no se establecen registros oficiales sobre la prevalencia de la enfermedad en el país. Los principales casos reportados provienen de países limítrofes o de escasos focos de transmisión autóctona debido a fenómenos migratorios.[8] En 1993, Villa y colaboradores hicieron el primer reporte con 11 casos positivos para NCC, de los cuales el 88% provenía de Bolivia y el 12% restante del interior del país (Salta, Jujuy y Mendoza);9 en 2004 Decima y col. basados en hospitales de la provincia de Salta reportaron 12 casos autóctonos.10 Posteriormente, en 2010 Moroni y col. reportaron el primer caso autóctono, con fuente de contagio local en la Ciudad de Buenos Aires en una femenina de 7 años.11 Finalmente, en 2018 Carranza y col. realizaron el estudio retrospectivo más grande reportado hasta la fecha en el país, donde se documentaron 122 casos de NCC en un periodo de 23 años. En cuanto a la demografía, el 58% provenía de Bolivia, el 22% de Perú, Chile, Ecuador, Brasil y Paraguay y el 20% restante eran casos autóctonos de Argentina. La forma de presentación por radio-imágenes más habitual fue de múltiples lesiones (3 o más).12
En cuanto a las pruebas para diagnóstico de la NCC, por mucho tiempo se empleó ELISA como gold standard para confirmación serológica de la enfermedad. Sin embargo, se documentaron reacciones cruzadas con otras infecciones helmínticas (Echinococcis, Hymenolepis, Schistosoma, entre otras).13 A finales del siglo XX, con la aparición del ensayo inmunoenzimático de electrotransferencia (EITB), el cual emplea siete glicoproteínas del cisticerco de T. solium para la detección de anticuerpos en LCR o suero, se demostró mayor sensibilidad y especificidad (cercana al 100%), con menor cantidad de reacciones cruzadas. No obstante, en pacientes con único quiste viable o en degeneración disminuye notablemente su sensibilidad al 60% aproximadamente, ocasionando más de 50% de falsos negativos.14 Por lo tanto, se recomienda no ser utilizada como prueba de rutina, dado su bajo rédito y alta posibilidad de infradiagnóstico de la enfermedad.
En 2017, Del Brutto y colaboradores realizaron una revisión y actualización de los criterios diagnósticos para la NCC; entre los criterios absolutos se encuentra la demostración histológica del parásito en biopsia de lesión cerebral o de la médula espinal, la visualización de cisticerco subretinal y la demostración concluyente de la scolex (cabeza de la T. solium) en una lesión quística por estudios de neuroimagen; con la presencia de alguno de estos tres se establece diagnóstico definitivo de NCC.15 De esta manera, el diagnóstico serológico se emplea en casos donde se encuentren múltiples lesiones, con diagnóstico incierto por falta de criterios absolutos para confirmarlo, y se establecen los criterios clínicos incluyendo las neuroimágenes como diagnósticos suficientes para confirmar la NCC.
La mayor dificultad para el diagnóstico se presenta en lesiones intraparenquimatosas solitarias con patrón de realce en anillo, donde se abarcan múltiples diagnósticos diferenciales como otras infecciones parasitarias del SNC, abscesos cerebrales, tumores primarios del SNC y metástasis.16 Sobre todo, lesiones donde el cisticerco se encuentre en degeneración, ya que la respuesta inmune (generación de anticuerpos) no es lo suficientemente sensible para ser detectada mediante pruebas serológicas de rutina, por lo que se somete al paciente a un procedimiento neuroquirúrgico invasivo, con diagnóstico de NCC tras su estudio histopatológico. Planteados en lo anterior, Vienne y col. realizaron una revisión bibliográfica sobre estudios en los que reportaban diagnóstico preoperatorio sugestivo de neoplasia primaria o secundaria del SNC u otro proceso infeccioso (e. g. tuberculoma) y confirmación de NCC tras la exéresis de la lesión. Se encontraron 26 artículos con 35 pacientes en los que se confirmó NCC en diferentes estadios evolutivos tras el estudio histopatológico. Además, en varios de ellos, se reportó serología preoperatoria negativa por ELISA o EITB para T. solium,17 y en un 63% (22 pacientes) se documentó 1 o 2 lesiones quísticas cerebrales. De esta manera, se hace hincapié en la utilización sistemática de los criterios diagnósticos propuestos por el equipo del Dr. Del Brutto;15,17 de preferencia en áreas endémicas o de transmisión comunitaria del cisticerco, para evitar manejos inadecuados en pacientes con lesiones únicas cerebrales con múltiples diagnósticos diferenciales, tomando en cuenta la NCC como uno de ellos.
Ante la presunción de NCC que se abordó desde el inicio del caso, se tomaron todos los estudios paraclínicos necesarios para arribar a su diagnóstico. Sin embargo, debido a la poca epidemiología de lesiones solitarias en SNC como presentación de la enfermedad y al desconocimiento del bajo rédito de las pruebas serológicas para NCC en nuestro medio, tuvimos que establecer numerosos diagnósticos diferenciales y opciones terapéuticas. Al confirmar el diagnóstico de NCC en SNC tras el estudio histopatológico decidimos realizar una búsqueda exhaustiva en la literatura para evidenciar la poca sensibilidad de las pruebas serológicas disponibles (ELISA-EITB) y encontrar métodos alternativos con mayor soporte por la evidencia científica.
CONCLUSIÓN
Como conclusión, la NCC de presentación única intraparenquimatosa presenta grandes desafíos diagnósticos en lugares donde la incidencia de casos no es frecuente y aún mayor si se asocia a síntomas neurológicos inespecíficos y/o pruebas serológicas negativas; por lo que se recomienda aplicar los criterios diagnósticos actualizados en 2017 por Del Brutto y col. donde el estudio por neuroimagen y el seguimiento evolutivo de la lesión pueden ser clave para esclarecer el diagnóstico en estos casos.
REFERENCIAS BIBLIOGRÁFICAS
- Bruno E, Bartoloni A, Zammarchi L, et al. Epilepsy and neurocysticercosis in Latin America: a systematic review and meta-analysis. PLoS Negl Trop Dis. 2013;7(10):1-29. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3814340/
- Sorvillo F, Wilkins P, Shafir S, Eberhard M. Public health implications of cysticercosis acquired in the United States. Emerg Infect Dis. 2011;17(1):1-6. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3298370/
- White AC Jr, Coyle CM, Rajshekhar V, et al. Diagnosis and treatment of neurocysticercosis: 2017 clinical practice guidelines by the Infectious Diseases Society of America (IDSA) and the American Society of Tropical Medicine and Hygiene (ASTMH). Clin Infect Dis. 2018; 66(8):1159-63. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5889044/
- Moyano LM, Saito M, Montano SM, et al. Neurocysticercosis as a cause of epilepsy and seizures in two community-based studies in a cysticercosis-endemic region in Peru. PLoS Negl Trop Dis. 2014;8:1-24. https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0002692
- Gonzales I, Garcia HH. Current status and future perspectives on the medical treatment of neurocysticercosis. Pathog Glob Health. 2012;106(5):305-9. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4005114/
- Zhao BC, Jiang HY, Ma WY, et al. Albendazole and corticosteroids for the treatment of solitary cysticercus granuloma: A network meta-analysis. PLoS Negl Trop Dis. 2016;10(2):1-29 https://journals.plos.org/plosntds/article?id=10.1371/journal.pntd.0004418
- Vedantam A, Daniels B, Lam S. Intraventricular Cyst Causing Acute Obstructive Hydrocephalus: Neurocysticercosis Managed With Neuroendoscopy. Pediatr Neurol 2016;55-71. https://www.pedneur.com/article/S0887-8994(15)30141-7/fulltext
- APT W. Helmintiasis intestinales en América Latina. Prevalencia actual y sus factores contribuyentes. Parasitol día. 1987;11(4):155-66. https://pesquisa.bvsalud.org/portal/resource/pt/lil-56830
- Villa AM, Monteverde DA, Rodríguez W, Boero A, Sica REP. Neurocisticercosis en un hospital de la ciudad de Buenos Aires. Estudio de once casos. Arq de Neuro-Psiquiatr. 1993;51(3):333-6. https://www.scielo.br/scielo.php?script=sci_arttext&pid=S0004-282X1993000300007
- Decima M, Olivo L, López S, Falco A. Neurocisticercosis: análisis de 12 casos clínicos. VI Jornadas de enfermedades infecciosas emergentes y reemergentes. Revista Médica de Salta. 2004;21:75.
- Moroni S, Moscatelli G, Freilij H, Altcheh J. Neurocisticercosis: un caso autóctono en la Ciudad de Buenos Aires. Arch Argent Pediatr. 2010;108(6):143-6. https://www.sap.org.ar/docs/publicaciones/archivosarg/2010/v108n6a18.pdf
- Carranza JI, Machuca P, Monroig J, Ros M, Lloveras S, Lavarra E, et al. Neurocysticercosis in Argentina: review of 23 years (1994-2017). Int J Infect Dis. 2018;73:307. https://www.ijidonline.com/article/S1201-9712(18)34198-5/fulltext
- Garcia HH, Castillo Y, Gonzales I, Bustos JA, Saavedra H, Jacob L et al. Cysticercosis Working Group in Peru. Low sensitivity and frequent cross-reactions in commercially available antibody detection ELISA assays for Taenia solium cysticercosis. Trop Med Int Health. 2018;23:101–5. https://onlinelibrary.wiley.com/doi/full/10.1111/tmi.13010
- Rodriguez S, Wilkins P, Dorny P. Immunological and molecular diagnosis of cysticercosis. Pathog Glob Health. 2012;106(5):286–98. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4005112/
- Del Brutto OH, Nash TE, White AC Jr, et al. Revised diagnostic criteria for neurocysticercosis. J Neurol Sci. 2017;372:202-10. https://www.sciencedirect.com/science/article/pii/S0022510X16307481
- Garg RK. Single enhancing computerized tomography-detected lesion in immunocompetent patients. Neurosurg Focus. 2002;12(6):1-9. https://pubmed.ncbi.nlm.nih.gov/15926783/
- Vienne A, Dulou R, Bielle F, Baruteau M, Maison FL, Nikolova Yordanova Y. Awake surgery for isolated parenchymal degenerating neurocysticercosis - Case report and focused review of misdiagnosis of neurocysticercosis. Neurochirurgie. 2019;65(6):402-16. https://europepmc.org/article/med/31518578
COMENTARIO
Los autores presentan una revisión de caso en la que detallan el proceso diagnóstico efectuado y el tratamiento instaurado hacia una lesión solitaria y sintomática en el SNC siendo el diagnóstico final de neurocisticercosis. Cabe destacar la apreciación en cuanto la necesidad de considerar la etiología parasitaria como diagnóstico diferencial de toda lesión cerebral acorde a la epidemiología de la región, que si bien infrecuente, lamentablemente presente, de la misma forma que realizaron los autores. En este caso, atento a la negatividad de las pruebas realizadas para descartar ésta y otras patologías y, en el cuadro de una lesión sintomática, la resolución quirúrgica y confirmación diagnóstica histopatológica nos trae a la luz que la serología por ELISA no es 100% sensible y tiende a ser negativa en lesiones solitarias.
Federico Gallardo, Pablo Rubino
COMENTARIO
Los autores presentan el caso de una paciente con lesión quística única a nivel del giro poscentral con sospecha inicial de neurocisticercosis. Tras las evaluaciones infectológicas de rutina que arrojaron resultados negativos, se decidió la exéresis quirúrgica, confirmándose por anatomía patológica la sospecha inicial. Se plantea la dificultad que generan las lesiones únicas con serología negativa para determinar conducta, siendo que el tratamiento de elección en la NCC es la administración de antiparasitarios y no la exéresis.
El punto a favor de esta contribución radica en la discusión, ya que se aborda una situación clínica relativamente infrecuente (pero posible) en nuestro medio, poniendo énfasis en el bajo rédito de los estudios de rutina para determinar la conducta. La discusión está bien orientada y la búsqueda en la literatura parece adecuada y soporta lo enunciado por los autores.
Juan Santiago Bottan




