Posición semisentada en neurocirugía.
Nota técnica y presentación de casos ilustrativos
Juan F. Villalonga1,2,3, Guillermo Roman1, José I. Pailler1, Amparo Saenz1, Matías Baldoncini1, Álvaro Campero1,2,3
1- LINT, Facultad de Medicina, Universidad Nacional de Tucumán, Tucumán, Argentina.
2- Servicio de Neurocirugía, Hospital Padilla, Tucumán, Argentina.
3- Servicio de Neurocirugía, Sanatorio 9 de Julio, Tucumán, Argentina.
Financiador o Sponsorship: No.
Conflictos de interés: No.
Abreviaturas: RM: resonancia magnética; TC: tomografía computada; LCR: liquido céfalo raquídeo; CVC: campo visual computarizado; EAV: embolismo aéreo venoso.
Amparo Saenz
amparo_saenz@hotmail.com
Recibido: mayo de 2020
Aceptado: junio de 2020
RESUMEN
Introducción: En las últimas décadas el uso de la posición sentada ha disminuido en frecuencia a causa de 2 complicaciones mayores: el embolismo aéreo venoso y la hipotensión intraoperatoria. Sin embargo, es innegable que la posición sentada ofrece una serie de ventajas al neurocirujano, el anestesiólogo y al electrofisiólogo.
Materiales y métodos: Estudio retrospectivo de pacientes operados en dos instituciones de Tucumán, entre enero de 2015 y diciembre de 2019.
Resultados: Se operaron un total de 119 pacientes en posición sentada por vía posterior.
Conclusión: Se presentó la técnica de posición semisentada paso a paso y consejos específicos. Se ilustró la utilidad de la misma mediante la presentación de casos representativos.
Palabras clave: Posición Sentada; Neurocirugía; Fosa Posterior; Embolismo Aéreo Venoso.
ABSTRACT
Introduction: In the last decades, the use of the sitting position has been abandoned due to 2 major complications: venous air embolism and intraoperative hypotension. However, it is undeniable that the sitting position offers a series of advantages to the neurosurgeon, the anesthesiologist and the electrophysiologist.
Materials and methods: Retrospective study of patients operated at two institutions in Tucumán, between January 2015 and December 2019.
Results: A total of 119 patients were operated in a sitting position and posterior approach.
Conclusion: The sitting position technique was presented step by step in detail, with the key steps and a series of tricks. The usefulness of the position was illustrated by presenting representative cases.
Key Words: Sitting Position; Neurosurgery; Posterior Fossa; Venous Air Embolism.
INTRODUCCIÓN
En las últimas décadas el uso rutinario de la posición sentada ha ido disminuyendo progresivamente en el ámbito neuroquirúrgico.1,2 Esto se explica fundamentalmente a causa de 2 complicaciones mayores asociadas a la misma: el embolismo aéreo venoso (EAV) y la hipotensión intraoperatoria.3-7
Sin embargo, es innegable que la posición sentada ofrece una serie de ventajas al neurocirujano (e.g. campo quirúrgico más limpio), el anestesiólogo (e.g. acceso directo al tubo endotraqueal) y al electrofisiólogo (e.g. mayor facilidad para colocar electrodos).7-11
Con lo antes dicho, queda en evidencia que esta posición presenta ventajas y desventajas muy marcadas. Es por esto, que siempre ha sido tema de controversias y de polémica en las reuniones científicas.
Nuestro equipo en Tucumán utiliza la posición sentada habitualmente en una diversidad de patologías. Consideramos que utilizando una adecuada técnica de posicionamiento con una serie de recaudos, el equipo puede evitar las complicaciones graves y ser beneficiario de las mencionadas ventajas durante la cirugía.
El propósito del presente estudio es explicar nuestra técnica de posicionamiento paso a paso y presentar casos ilustrativos de las diversas patologías tratadas.
MATERIALES y MÉTODOS
Para la descripción de la técnica de posicionamiento se analizaron una serie de protocolos quirúrgicos y de videos/fotografías del archivo digital del LINT.
Para la presentación de los casos ilustrativos se realizó una selección en base a un estudio retrospectivo de pacientes operados por el autor Senior (AC) en dos instituciones de Tucumán, entre enero de 2015 y diciembre de 2019. En el mismo, se incluyeron únicamente a los pacientes operados en posición sentada que tuvieron un adecuado seguimiento clínico radiológico (n=119). Se excluyeron: pacientes operados en otras posiciones y/o que se perdieron en el período de seguimiento (n=14).
El tiempo de seguimiento promedio fue de 8,2 meses (rango 3-84 meses).
RESULTADOS
Técnica de posicionamiento
Previo al posicionamiento del paciente, el mismo debe encontrarse en decúbito supino, bajo anestesia general, vía central, catéter arterial y sonda vesical. La mesa de operaciones en esta etapa debe encontrarse paralela al piso (Figura 1 A). Una vez preparado el paciente se realiza el vendaje elástico de los miembros inferiores con el objetivo de disminuir la estasis venosa (Figura 1 B).
Se procede a colocar un cojín pequeño por debajo de los glúteos, ya que es el punto de apoyo que más peso soporta durante el procedimiento (Figura 1 C).
Flexión del plano dorsal de la mesa operatoria, en un ángulo de 45 grados (Figura 1 D).
Luego se coloca un cojín grande por debajo de los miembros inferiores elevándolos (Figura 1 E). Se posiciona en Trendelenburg a la camilla, elevándose así los miembros inferiores llegando a nivel del corazón con el objetivo de favorecer el retorno venoso (Figura 1 F).
Se procede a colocar el soporte tipo arco para el cabezal de Mayfield (Figura 1 G).
Se retira el apoyacabeza de la camilla, realizándose la fijación craneal con el cabezal. Se tiene especial cuidado de no contactarla nariz con el arco del cabezal. Se flexiona la cabeza 20-30 grados, manteniendo una distancia de dos dedos de la barbilla al esternón. Esta precaución evita la flexión excesiva con el consecuente riesgo de colapso venoso de los vasos del cuello (Figura 1 H).
Se chequea el correcto cierre de todas las partes del cabezal. Se debe confirmar que los puntos de apoyo del paciente estén bien acolchonados. Corroborar que los catéteres, el tórax y transductores de neuromonitoreo presenten un acceso cómodo para el anestesista y neurofisiólogo (Figura 1 I).
Los miembros superiores descansan sobre los muslos del paciente, utilizando dedales de tela adhesiva las cuales que se fijan al extremo caudal de la camilla con riendas de venda tipo Cambridge (Figura 1 J).

Figura 1: Posición sentada. A-J: Posicionamiento paso a paso.
Pacientes operados
Se operaron un total de 119 pacientes en posición sentada por vía posterior (Tabla 1). El masculino:feminino ratio fue 1,6:2. La edad promedio 53 años, con un rango de 18-78 años.
Localización |
Patología |
n |
Supratentorial |
Tumores |
13 |
Fosa posterior |
Conflicto neurovascular |
85 |
Tumores |
Vascular |
Unión Occipito-cervical o Columna Cervical |
Chiari-1 |
21 |
Foraminotomía |
Tumores |
TABLA 1: DISTRIBUCIÓN POR PATOLOGÍA DE LOS PACIENTES OPERADOS
Localización |
Patología |
n |
Supratentorial |
Tumores |
13 |
Fosa posterior |
Conflicto neurovascular |
85 |
Tumores |
Vascular |
Unión Occipito-cervical o Columna Cervical |
Chiari-1 |
21 |
Foraminotomía |
Tumores |
Casos ilustrativos
Presentamos 12 casos ilustrativos que consideramos representativos de nuestra serie (Figuras 2-13). El detalle de la patología de cada paciente y su correspondiente evolución postoperatoria se describe en el epígrafe de cada ilustración.

Figura 2: Malformación de Chiari tipo I con siringomielia. A-B: RM preoperatoria; C-D: Posición; E-F: Hallazgos intraoperatorios; G-H: RM postoperatoria.
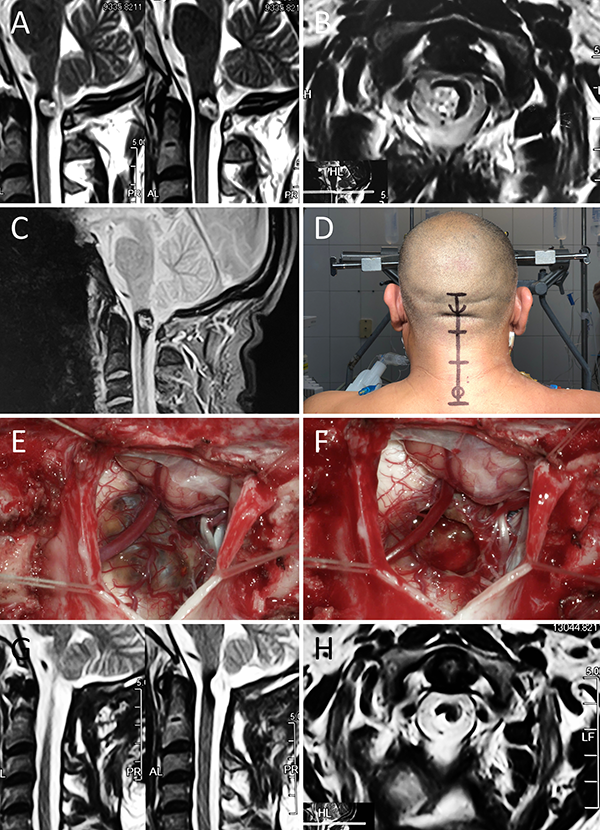
Figura 3: Cavernoma bulbar. A-C: RM preoperatoria; D: Posición; E-F: Hallazgos intraoperatorios; G-H: RM postoperatoria.

Figura 4: Metástasis parabulbar derecha. A-B: RM preoperatoria; C-D: Posición; E-F: Hallazgos intraoperatorios, obsérvese el uso de la vía transtonsilar; G-H: RM postoperatoria.
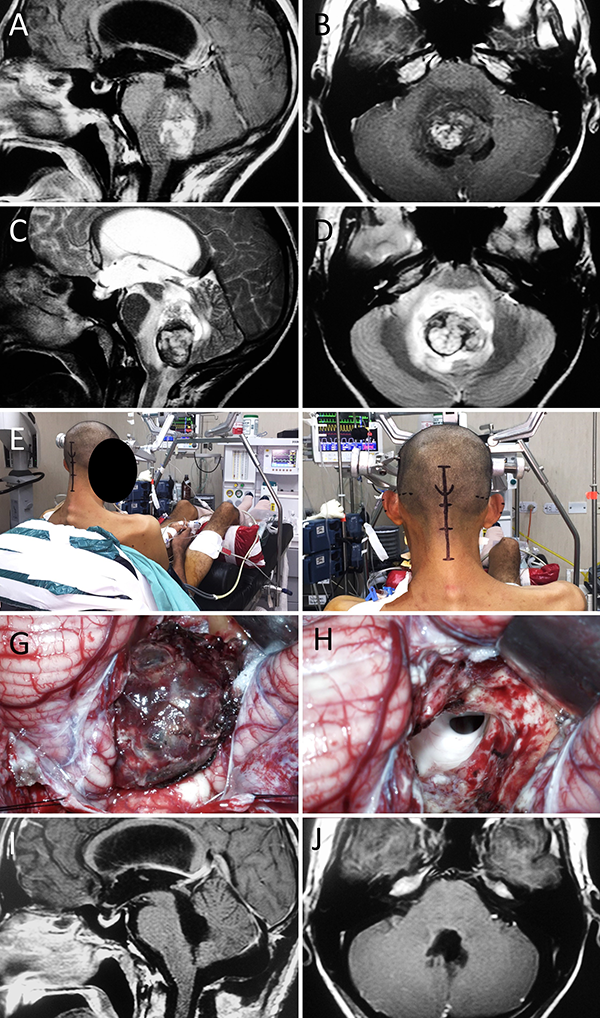
Figura 5: Méduloblastoma de IV ventrículo. A-D: RM preoperatoria; E-F: Posición; G-H: Hallazgos intraoperatorios. I-J: RM postoperatoria.

Figura 6: Espasmo hemifacial, descompresiva PICA-Nervio facial. A-B: RM preoperatoria; C-D: Posición; E-H: Hallazgos intraoperatorios.
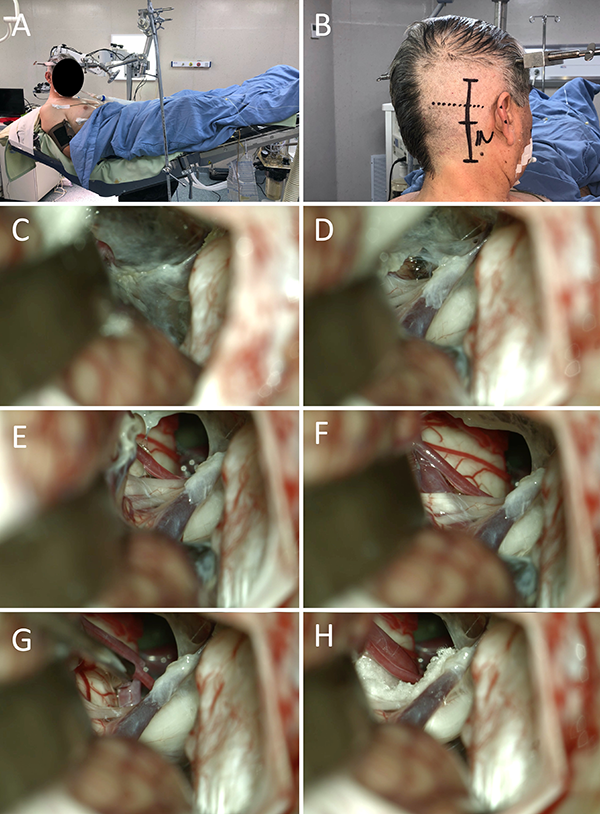
Figura 7: Descompresiva neurovascular trigeminal. A-B: Posición; C-H: Hallazgos intraoperatorios, obsérvese el doble conflicto arterial (ACS) y venoso.

Figura 8: Meningioma del 1/3 posterior de la hoz. A-B: RM preoperatoria; C-D: Posición; E-H: Hallazgos intraoperatorios; I-J: RM postoperatoria.

Figura 9: Hemangioblastoma de fosa posterior A: RM preoperatoria; B: Angiografía digital preoperatoria; C-D: Posición; E-F: Hallazgos intraoperatorios.

Figura 10: Neurinoma intradural extramedular cervical. A-B: RM preoperatoria; C-D: Posición; E-H: Hallazgos intraoperatorios.

Figura 11. Meningioma petroclival derecho. A-C: RM preoperatoria; D: Posición. E: Exposición del plano óseo; F-G: Hallazgos intraoperatorios; H-J: RM postoperatoria.
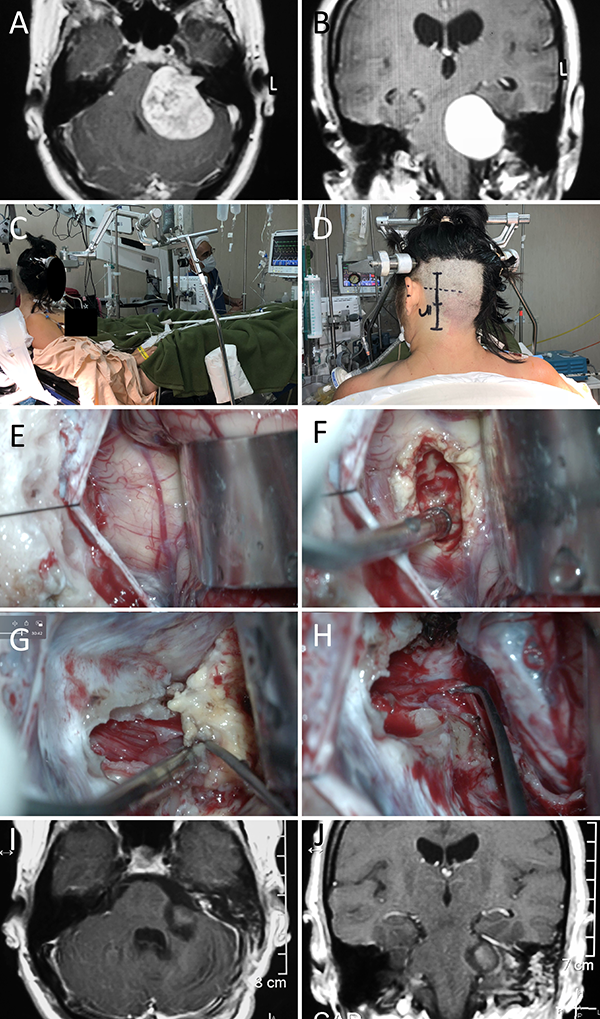
Figura 12: Schannoma vestibular izquierdo. A-B: RM preoperatoria; C-D: Posición; E-H: Hallazgos intraoperatorios; I-J: RM postoperatoria.

Figura 13. Meningioma del foramen magno. A-B: RM preoperatoria; C-F: Hallazgos intraoperatorios; G-H: RM postoperatoria.
DISCUSIÓN
Breve reseña histórica
La posición sentada continúa siendo motivo de debate desde que fue introducida por primera vez en la práctica clínica. De Martel comenzó a utilizar esta posición en París, en el año 1913, para la resección de tumores cerebrales bajo anestesia local. Descubrió que disminuía sangrado y mejoraba la respiración del paciente.12
En los EEUU, año 1928, Frazier y Gardner fueron los primeros en utilizar esta posición para procedimientos sobre el ganglio de Gasser.13 Gardner publicó series de 56 craniectomías suboccipitales y 78 craneotomías supratentoriales realizadas con pacientes en posición sentada. Desde esta experiencia, reconoció los peligros de la hipotensión y la embolia aérea al usar esta posición. También desarrolló una silla neuroquirúrgica equipada con una abrazadera para la fijación de la cabeza del paciente durante la cirugía en 1938.14
Con el advenimiento del microscopio en la práctica neuroquirúrgica, los nuevos agentes anestésicos y el sofisticado equipo de monitoreo cardiovascular y respiratorio facilitaron el desarrollo de procedimientos más complejos y técnicamente desafiantes realizados en esta posición.15
Ventajas de la posición sentada
La posición sentada ofrece una serie de ventajas: orientación anatómica más fácil, descompresión venosa cerebral y drenaje de LCR, que facilitan la retracción cerebelosa y permiten una mejor exposición quirúrgica de estructuras profundas como la región pineal y la unión petroclival. 11Además, la gravedad ayuda al drenaje de sangre e irrigación fuera del campo quirurgico. El campo operatorio permite una disección más limpia y reduce la necesidad de coagulación bipolar.7,8
Para el equipo de anestesiología existen dos ventajas: 1) mejor acceso a la cara del paciente para evaluar que las vías aéreas son seguras y que el tubo endotraqueal siempre esté en su lugar; y 2) en caso de paro cardíaco, realizar las compresiones torácicas es más fácil.16,17
Por su parte, el equipo de electrofisiología cuenta con un mejor acceso para la monitorización de los nervios craneales cuando el paciente se encuentra en posición sentada.17,18
Desventajas de la posición sentada
En las últimas décadas, 2 complicaciones mayores reportadas han desalentado el uso rutinario de la posición semisentada en neurocirugía: 1) embolismo aéreo venoso (EAV) con posible embolia aérea paradojal, 2) hipotensión intraoperatoria.
Otras complicaciones mayores descriptas, pero infrecuentes, son: neumoencéfalo sintomático con hematoma subdural agudo, lesión de nervio periférico, edema laríngeo o lingual y cuadriparesia.3-7
Desuso de la posición sentada: de los potenciales riesgos fatales a la hipótesis de la percepción distorsionada
El temor de un potencial EAV y sus consecuencias dramáticas han sido la causa principal de la disminución en el uso de la posición semisentada para los abordajes quirúrgicos de la fosa posterior, occipital o áreas cerebrales profundas.1,2 Como resultado, la posición de semisentada ha sido progresivamente abandonada en muchos centros de neurocirugía; y por esto los anestesiólogos en formación no estuvieron adecuadamente entrenados para su uso.1,2 Esto creó una percepción totalmente desequilibrada en favor a la posición horizontal por parte de los anestesiólogos. 10,18,19 Este optimismo vinculado a la posición horizontal, a su vez, se vio beneficiado por la falta de evidencia sólida sobre los resultados de la posición sentada.4,16-18
Lo antes dicho se ve evidenciado al revisar las publicaciones indexadas en inglés sobre el tema. Llama la atención que solo existen 2 reportes significativos en la segunda mitad del siglo XX.
En 1984, Standefer et al realizaron un estudio retrospectivo de 488 casos, operados en posición sentada, de los cuales 234 fueron procedimientos en fosa posterior y 141 en columna cervical. Se presentó EAV en 22 pacientes, neumoencéfalo en 10 pacientes y hematoma subdural bilateral en 3 pacientes.17
En 1988, Black et al realizaron un estudio retrospectivo de 579 casos, todos correspondientes a procedimientos de fosa posterior. En 333 se utilizó la posición sentada y en 246 la posición horizontal.4
La posición sentada en el siglo XXI
En 2004, Bithal et al realizaron un estudio prospectivo de 430 pacientes (334 adultos y 96 niños). En todos los casos se realizaron procedimientos de fosa posterior en posición sentada. La incidencia de EAV fue del 28% en adultos (93/334) y 22% en niños.3
En 2008 Majid Samii et al publicaron una serie de serie de 200 casos de schwannomas vestibulares operados consecutivamente durante un período de 3 años. Los autores concluyeron que, con el uso del abordaje retrosigmoideo en la posición semisentada, la preservación de la audición es posible incluso para los schwannomas gran tamaño.20
En 2013, Ganslandt et al. publicó un estudio retrospectivo de 600 casos operados en posición sentada incluyendo procedimientos de fosa posterior (482) y columna cervical (118). Se detectó EAV en el 19% de los pacientes.21
En 2013, Ammirati et al publicaron una serie de 48 casos, de los cuales 41 fueron operados en posición semisentada y 7 en prono. Los 48 casos corresponden a 34 resecciones tumorales, 12 descompresiones de fosa posterior, 1 resección de quiste, 1 resección MAV. Se informó EAV clínicamente significativa en 2 de los 41 procedimientos en posición semisentada sin secuelas evidentes.8
En 2014, Hervías et al realizaron un estudio prospectivo incluyendo 136 casos de los cales 93 fueron craneotomías y 43 cirugías de columna cervical. Del total de pacientes, 22 (16%) fueron diagnosticados con EAV (21,5% de las craneotomías y 4,7% de las cirugías de columna). En el 59% de los casos se aspiró aire a través del catéter venoso central. Hubo afectación hemodinámica en 3 pacientes, alteración de la oxigenación en 4 y neumoencéfalo clínicamente relevante en 5. Dos pacientes (1,4%) fueron diagnosticados de FOP, pero no presentaron episodios de EAV ni embolia aérea paradójica.22
En 2014 Marcos Tatagiba et al reportaron una serie de 200 casos, todos operados en posición semisentada entre enero de 2008 y diciembre de 2009, de los cuales 52 pacientes (26%) tenían un diagnóstico preoperatorio de FOP. El espectro de patologías incluyó lesiones de la fosa craneal posterior, la región pineal y la región occipital. No hubo muertes en esta serie, y ninguna EAV causó nuevos déficits neurológicos leves o severos.23
En 2016, Himes et al publicaron una serie de 1792 casos en posición sentada. De los cuales 1010 corresponden a procedimientos de columna cervical, 332 a estimulación cerebral profunda y 450 a craniectomías suboccipitales. El porcentaje de complicaciones que incluye EAV clínicamente significativa, neumoencéfalo y hemorragia subdural fue en cracniectomías suboccipitales del 3.3%, en en estimulación cerebral profunda del 1.2 % y en procedimientos de columna cervical 0.7%.24
En 2018 Uğur Türe et al. publicaron los resultados de un estudio prospectivo donde compararon la severidad del EAV según el grado de elevación de la cabeza en pacientes sometidos a procedimientos neuroquirúrgicos en posición semisentada. Se incluyeron 100 pacientes sometidos a una craneotomía infratentorial electiva en posición semisentada, y cada paciente fue asignado a 1 de 2 grupos (cabeza a 30° o 45°) de acuerdo a ubicación de la lesión. Los autores concluyeron que, si bien el aumento en el grado de elevación de la cabeza está directamente relacionado con una mayor tasa de EAV, con una elevación de la cabeza de 30° y una técnica de posicionamiento estandarizada, la posición semisentada se puede usar de manera segura en la práctica neuroquirúrgica.25
Limitaciones
El presente estudio sirve para difundir su correcto uso, pero no ayuda a reforzar la evidencia científica sobre los resultados de su uso. Para esto último, iniciamos un estudio prospectivo y así poder presentar resultados a futuro.
CONCLUSIÓN
Se presentó la técnica de posición sentada detalladamente, con los pasos claves y una serie de consejos específicos. Se ilustró la utilidad de la misma mediante la presentación de casos representativos.
BIBLIOGRAFÍA
- Elton RJ, Howell RS. The sitting position in neurosurgical anaesthesia: a survey of British practice in 1991. Br J Anaesth. 1994;73(2):247-8.
- Kida H, Nishikawa N, Matsunami K, Kawahito M, Ota M, Miyao S. Sitting position in the neurosurgery: the results of a questionnaire sent to neurosurgeons of medical colleges. Masui. 2000;49(5):566-9.
- Bithal PK, Pandia MP, Dash HH, Chouhan RS, Mohanty B, Padhy N. Comparative incidence of venous air embolism and associated hypotension in adults and children operated for neurosurgery in the sitting position. Eur J Anaesthesiol. 2004;21(7):517-22.
- Black S, Cucchiara RF, Nishimura RA, Michenfelder JD. Parameters affecting occurrence of paradoxical air embolism. Anesthesiology. 1989;71(2):235-41.
- Buhre W, Weyland A, Buhre K, et al. Effects of the sitting position on the distribution of blood volume in patients undergoing neurosurgical procedures. Br J Anaesth. 2000;84(3):354-7.
- Mirski MA, Lele AV, Fitzsimmons L, Toung TJ. Diagnosis and treatment of vascular air embolism. Anesthesiology. 2007;106(1):164-77.
- Porter JM, Pidgeon C, Cunningham AJ. The sitting position in neurosurgery: a critical appraisal. Br J Anaesth. 1999;82(1):117-28.
- Ammirati M, Lamki TT, Shaw AB, Forde B, Nakano I, Mani M. A streamlined protocol for the use of the semi-sitting position in neurosurgery: a report on 48 consecutive procedures. J Clin Neurosci. 2013;20(1):32–4.
- Beltran SL, Mashour GA. Unsuccessful cardiopulmonary resuscitation during neurosurgery: is the supine position always optimal? Anesthesiology. 2008;108(1):163-4.
- Gale T, Leslie K. Anaesthesia for neurosurgery in the sitting position. J Clin Neurosci. 2004;11(7):693-6.
- Hernesniemi J, Romani R, Albayrak BS, Lehto H, Dashti R, Ramsey C, et al. Microsurgical management of pineal region lesions: personal experience with 119 patients. Surg Neurol. 2008;70(6):576-83.
- De Martel T. Surgical treatment of cerebellar tumours: technical considerations. Surg Gynecol Obstet. 1930;52:381–5.
- Frazier CH, Gardner WJ. The radical operation for the relief of trigeminal neuralgia. Surg Gynecol Obstet. 1928;47:73–7.
- Nathoo N, Mayberg MR, Barnett GH. W. James Gardner: pioneer neurosurgeon and inventor. J Neurosurg. 2004;100(5):965-73.
- Yasargil MG. Microsurgery applied to neurosurgery. Stuttgart, Georg Thieme Verlag; 1969.
- Matjasko J, Petrozza P, Cohen M, Steinberg P. Anesthesia and surgery in the seated position: analysis of 554 cases. Neurosurgery. 1985;17(5):695-702.
- Standefer M, Bay JW, Trusso R. The sitting position in neurosurgery: a retrospective analysis of 488 cases. Neurosurgery. 1984;14(6):649-58.
- Fathi AR, Eshtehardi P, Meier B. Patent foramen ovale and neurosurgery in sitting position: a systematic review. Br J Anaesth. 2009;102(5):588-96.
- Rath GP, Bithal PK, Chaturvedi A, Dash HH. Complications related to positioning in posterior fossa craniectomy. J Clin Neurosci. 2007;14(6):520-5.
- Samii M, Gerganov V, Samii A. Hearing preservation after complete microsurgical removal in vestibular schwannomas. Prog Neurol Surg. 2008;21:136-41.
- Ganslandt O, Merkel A, Schmitt H, Tzabazis A, Buchfelder M, Eyupoglu I, et al. The sitting position in neurosurgery: indications, complications and results. a single institution experience of 600 cases. Acta Neurochir (Wien). 2013;155(10):1887-93.
- Hervias A, Valero R, Hurtado P, Gracia I, Perello L, Tercero FJ, et al. Detection of venous air embolism and patent foramen ovale in neurosurgery patients in sitting position. Neurocirugia (Astur). 2014;25(3):108-15.
- Feigl GC, Decker K, Wurms M, Krischek B, Ritz R, Unertl K, et al. Neurosurgical procedures in the semisitting position: evaluation of the risk of paradoxical venous air embolism in patients with a patent foramen ovale. World Neurosurg. 2014;81(1):159-64.
- Himes BT, Mallory GW, Abcejo AS, Pasternak J, Atkinson JLD, Meyer FB, et al. Contemporary analysis of the intraoperative and perioperative complications of neurosurgical procedures performed in the sitting position. J Neurosurg. 2017;127(1):182-8.
- Ture H, Harput MV, Bekiroglu N, Keskin O, Koner O, Ture U. Effect of the degree of head elevation on the incidence and severity of venous air embolism in cranial neurosurgical procedures with patients in the semisitting position. J Neurosurg. 2018;128(5):1560-9.
COMENTARIO
Los autores describen en detalle la técnica de colocación del paciente en la posición sentada para operar algunas patologías neuroquirúrgicas, con gran cantidad de ejemplos ilustrativos.
La posición semisentada o sentada está rodeada de controversia, no solo en la neurocirugía sino en especial en la anestesia, esto ocurre por una percepción no comprobada de que existe un aumento de las complicaciones.1-3
La posición presenta varias ventajas desde mi punto de vista al momento de operar algunas patológicas, como mejorar el drenaje venoso lo que disminuye el sangrado, aumento del drenaje de líquido cefalorraquídeo lo que mejora la relajación de las estructuras, el efecto de gravedad que separa el cerebelo de la tienda, mejora la orientación del cirujano y permite una mejor disección de los nervios craneales, como contrapartida puede resultar incómoda para algunos cirujanos, en especial cuando se trata de cirugías prolongadas.
Felicito a los autores por el detalle de la descripción de la técnica, que resulta útil, en especial para los residentes al momento de posicionar un paciente.
Pablo Ajler
Hospital Italiano de Buenos Aires. Ciudad Autónoma de Buenos Aires, Argentina.
BIBLIOGRAFÍA
1-Standefer M, Bay JW, Trusso R. The sitting position in neurosurgery: a retrospective analysis of 488 cases. Neurosurgery. 1984; 14:649–58. [PubMed: 6462398]
2-Young ML, Smith DS, Murtagh F, et al. Comparison of surgical and anesthetic complications in neurosurgical patients experiencing venous air embolism in the sitting position. Neurosurgery. 1986; 18:157–61. [PubMed: 3960292]
3-Orliaguet G, Hanafi M, Meyer P, et al. Is the sitting or the prone position best for surgery for posterior Fossa tumors in children. Paediatr Anaesth. 2001; 11:541–7.
COMENTARIO
El autor hace un minucioso repaso de las indicaciones de la posición sentada, así como una guía descriptiva del posicionamiento acompañado de una biblioteca fotográfica de alta calidad y utilidad. El número de casos ejemplificado en cada patología referida refleja la alta versatilidad de la posición que tiene claras ventajas al momento de mantener un campo operatorio limpio, con una apropiada descongestión de las venas y según la patología, incluso un menor uso de retracción activa. Solo resta esperar los próximos informes del grupo de estudio y que nos brinden mayor conocimiento de estrategias para evitar el neumoencéfalo, disminuir el riesgo de embolia aérea y si es requisito obligado el monitoreo intraoperatorio con ecografía doppler transesofágica (siendo no utilizado de manera rutinaria en la práctica diaria por una importante parte de los neurocirujanos que eligen esta posición).
Tomás Funes
Sanatorio Anchorena. Ciudad Autónoma de Buenos Aires, Argentina.
COMENTARIO
En primer lugar, quiero felicitar a los autores por haberse ocupado de un tema que pese al paso de los años continúa siendo controversial. En esta detallada y minuciosa nota técnica se especifican una a una las razones por las cual la posición semisentada en Neurocirugía ha demostrado poseer ventajas incontrovertibles que redundan sin duda en mejores resultados quirúrgicos en nuestros pacientes.
Sería redundante para mí señalar nuevamente las ventajas y posibles complicaciones tan bien señaladas por los autores, de manera que me referiré únicamente a mi experiencia personal.
Es cierto que la posición sentada fue introducida por el padre de la neurocirugía francesa Thierry de Martel, trágicamente desaparecido durante la ocupación nazi de París durante la Segunda Guerra Mundial en 1940, también es cierto que en 1928 Frazier y Gardner la introdujeron para la neurotomía retrogasseriana por vía subtemporal en la neuralgia trigeminal. Fue justamente con esta técnica cuando a partir de 1960 me familiarice con la posición sentada en ocasiones de asistir al profesor Dickmann, en el Instituto Costa Buero, pues ese era el abordaje universalmente aceptado a la época.
Cuando Llegue a Francia en 1965 constate junto a mi maestro Gerard Guiot, que la escuela neuroquirúrgica francesa en general utilizaba la posición sentada o semisentada para resolver la patología hipofisaria por vía transesfenoidal, como así también, y fundamentalmente la patología de la fosa posterior, preferentemente del ángulo ponto cerebeloso.
En esos años tuve el privilegio de seguir los primeros cursos de Microcirugía en Zurich en el laboratorio y en el quirófano con Gazi Yasargil y una vez más pude constatar que los pacientes eran intervenidos en posición sentada para la patología antes descripta como así también lo hacía Leonard Malis en New York y Madjid Samii en Hannover, aunque este último y quien esto escribe pasamos a la variante semisentada.
Cuando en 1992 nos hicimos cargo de la jefatura del Servicio de Neurocirugía del Hospital de Clínicas de Buenos Aires, por supuesto introdujimos rutinariamente la posición semisentada, y se pudo constatar que simplemente con esta variante los tiempos quirúrgicos de patologías complejas se reducían prácticamente a la mitad.
Las nuevas generaciones de neurocirujanos de la época la adoptaron y me consta que lo siguen haciendo hasta la actualidad, como queda demostrado en este trabajo.
Las ventajas de la posición semisentada están meticulosamente descriptas en el texto y no puedo más que estar de acuerdo con el cien por ciento de lo manifestado.
Por el contrario, con respecto a las desventajas me parece bien que los autores las hayan señalado exhaustivamente pues es justamente eso los que los detractores de la misma no se cansan de señalar y atemorizar a los colegas, pero aquí sí, vale mi experiencia personal de intensa actividad quirúrgica en más de cuatro mil casos operados en más de cincuenta y cinco años.
El nombre de los pacientes que manifestaron EAV intraoperatorio con muerte súbita son tan pocos que los recuerdo con nombre y apellido, todas las demás complicaciones descriptas fueron resueltas en el quirófano o pocas horas después y no llegan más que al 3%.
Resumiendo: La posición semisentada para las patologías descriptas ofrece ventajas indiscutibles para la resolución de patologías complejas de todo tipo, fundamentalmente en la fosa posterior pues la anatomía quirúrgica se presenta limpia y explicita lo que es fundamental para el cirujano que conociendo la anatomía pueda al mismo tiempo extirpar la patología con la preservación de los elementos nobles que la rodean.
Armando Basso
Hospital de Clínicas “José de San Martín”. Ciudad Autónoma de Buenos Aires, Argentina.
COMENTARIO
Uno de los factores más determinantes para definir el éxito o el fracaso de un procedimiento neuroquirúrgico es sin duda, la posición del paciente durante la cirugía. Un posicionamiento adecuado debe facilitar el acceso, favorecer la orientación espacial y reducir las posibles complicaciones trans y postoperatorias. La posición semisentada (PSS) fue empleada con mucha frecuencia en Neurocirugía durante la segunda mitad del siglo pasado, pero se fue abandonando gradualmente, debido sobre todo al riesgo potencial de embolismo aéreo, el neumoencéfalo, la hipotensión vascular y los hematomas subdurales postoperatorios. En la actualidad, la mayoría de los centros neuroquirúrgicos del mundo utilizan esta posición solamente en casos donde se ha demostrado claramente su utilidad, operando al resto de los pacientes en las distintas variedades de la posición horizontal.
Existen abordajes donde la PSS ofrece una evidente ventaja sobre cualquier otra posición y es en aquellos donde la fuerza de gravedad actúa favorablemente en la exposición quirúrgica de las lesiones. El ejemplo más claro en este respecto es el abordaje supracerebeloso-infratentorial y sus variantes. En esta ruta, la PSS ofrece una caída natural del cerebelo, alejándolo del campo quirúrgico. Además, la presencia del tentorio permite que los lóbulos temporo-occipitales permanezcan también alejados del sitio a operar. Ello genera una amplia exposición sin la necesidad de colocar retractores. Una de las claves que permiten la exposición más cómoda en este abordaje es el realizar una amplia craniectomía occipital, para permitir el libre descenso del cerebelo.
Hay, sin embargo, otras entidades en las que, la fuerza de la gravedad pudiera actuar en contra de facilitar la exposición quirúrgica en la PSS. El ejemplo más representativo es en el abordaje subtemporal-supratentorial. En esta ruta, en la PSS es indispensable aplicar un retractor por debajo del lóbulo temporal para elevarlo, ejerciendo una compresión necesariamente mayor que la que se utilizaría en la posición horizontal. Si no se tiene el cuidado necesario, esto ocasiona la aparición de contusiones en la superficie basal del lóbulo temporal.
Las principales ventajas de la PSS son las siguientes:
- Trabajar en un campo quirúrgico siempre limpio. La sangre continuamente fluye, lo que mantiene constante una excelente visibilidad de la región, por lo que el cirujano no tendrá que estar sosteniendo en todo momento el aspirador, liberando las dos manos para realizar, con mayor comodidad y seguridad, maniobras de tracción y contra-tracción que son muy útiles, particularmente en la extirpación de tumores extra-axiales.
- Mejor retorno venoso. Con ello se logra una reducción en el sangrado, lo que, unido al punto previo, contribuye también en mantener el campo operatorio siempre limpio y, por tanto, una total visibilidad y una mayor seguridad durante todo el procedimiento.
- Mejor orientación espacial. Como el cirujano se coloca por detrás del paciente (aunque la cabeza se encuentre rotada), los lados derecho-izquierdo, superior-inferior, siempre coinciden con los del cirujano.
- Efecto de la fuerza de gravedad. Como ya se mencionó, la gravedad actúa desplazando caudalmente el cerebelo, alejándolo del lecho quirúrgico, lo que es sumamente favorable en algunos casos.
Hay que reconocer que también la PSS ofrece algunas desventajas a saber:
- Embolia aérea. El retorno venoso del cráneo actúa mediante una presión tendiente a ser negativa, para favorecer el regreso de la sangre a las cavidades derechas del corazón. Esta presión se reduce aún más en la PSS; por este motivo, cualquier orificio en las venas, puede generar el conocido “efecto sifón”, que facilita la entrada de burbujas de aire al sistema venoso que, si no se tiene el cuidado suficiente, podrían ocasionar una tromboembolia pulmonar.
- Neumoencéfalo. La PSS genera un exceso de vaciamiento de líquido cefalorraquídeo (LCR), lo que favorece la entrada de aire al espacio subaracnoideo. Además, cuando se accede al cuarto ventrículo, la evacuación de LCR puede permitir también la entrada de aire al sistema ventricular supratentorial. Estas eventualidades se presentan con mayor frecuencia cuando los pacientes tienen válvulas de derivación ventrículo-peritoneales pre-colocadas, dado que estos sistemas incrementan el vaciamiento del LCR.
- Hipotensión arterial. La ortoposición genera una vasodilatación sistémica refleja, lo que reduce la presión arterial y, por ende, de la presión de perfusión del tejido encefálico. Sin embargo, en la mayoría de los pacientes, esta respuesta refleja se compensa adecuadamente mediante la liberación de sustancias vasoactivas, por los mecanismos autónomos de regulación, predominantemente del sistema simpático.
- Agotamiento del cirujano. Este es otro de los motivos por el que se ha tendido a abandonar la PSS. El realizar un procedimiento quirúrgico con lo brazos elevados, genera una mayor demanda física para el equipo neuroquirúrgico. Los procedimientos quirúrgicos prolongados, como en los tumores del ángulo ponto-cerebeloso o región petroclival, llegan a ser verdaderas pruebas del condicionamiento físico para los cirujanos.
- Dificultades en la coagulación. La coagulación, en especial la bipolar, genera calor, lo que hace que el tejido que se encuentra en contacto con las puntas del instrumento se carbonice, adhiriéndose a este y haciendo que el equipo no funcione adecuadamente. La mejor manera de evitar este fenómeno es mediante la constante irrigación de agua durante el proceso de coagulación. La PSS dificulta el que esta irrigación llegue con efectividad a las puntas de las pinzas bipolares, ocasionando una constante e incómoda disfunción del instrumento.
- Hematomas subdurales. El mayor vaciamiento del LCR del espacio subaracnoideo por la PSS, favorece el que se pongan en tensión las venas puente que van hacia los senos venosos durales, facilitando su ruptura y la aparición de hematomas en el espacio subdural.
- Hemorragia del lecho quirúrgico. Como se mencionó previamente, la cirugía en PSS mejora el retorno venoso y por tanto permite un lecho operatorio siempre limpio, lo que también facilita la hemostasia al final del procedimiento. Sin embargo, hay que tomar en cuenta que, al final de la cirugía, al regresar al paciente al decúbito, se pudiera ocasionar un nuevo sangrado en el lecho quirúrgico proveniente de venas que no fueron coaguladas, dado que se encontraban ya inactivas durante el evento, cuando el paciente se encontraba sedente.
- Tiempo de posicionamiento. El colocar a un paciente en PSS consume mayor tiempo que colocarlo en prácticamente cualquiera de las otras posiciones neuroquirúrgicas. Son muchos los detalles que hay que vigilar para colocar al paciente en esta posición, además que la ortoposición deberá realizarse de manera gradual, para evitar la vasodilatación refleja que como ya se mencionó, se presenta en algunos casos.
En apariencia son más las posibles desventajas que las ventajas de la PSS, lo que seguramente son causa de que esta posición se utilice cada vez menos en todo el mundo. Pero si analizamos cuidadosamente, cada una de las posibles desventajas tiene una manera muy simple de evitarlas o resolverlas: el embolismo aéreo se evita sellando con cera para hueso o material hemostático absorbible, cada vena o seno venoso que vaya apareciendo durante la cirugía. Además, a todos los pacientes se les deberá colocar un catéter central para que, de presentarse el embolismo, el anestesiólogo pueda fácilmente extraer el aire de las cavidades derechas del corazón en forma inmediata. El paciente tiene que ser sometido a una tomografía simple de control en el período postoperatorio inmediato, para detectar oportunamente el posible neumoencéfalo, neumoventrículo o los hematomas subdurales y poder resolverlos en forma oportuna. El posicionamiento debe realizarse en forma gradual, para evitar la hipotensión ortostática. Se deberán colocar descansabrazos para que el cirujano pueda adoptar una posición lo más ergonómica posible durante la cirugía, del mismo modo, el asistente deberá emplear irrigadores largos, para facilitar la llegada del agua a las puntas de las pinzas bipolares y evitar la carbonización del tejido durante la coagulación. Por último, la hemostasia final tendrá que realizarse con extremo cuidado, tratando además de detectar potenciales fuentes de sangrado, provenientes de venas que se encuentran inactivas debido a la posición vertical de la cabeza, cuello y tronco del paciente.
Tomando todas estas precauciones, se puede obtener el gran beneficio de esta posición que es sin duda, el mantener un lecho quirúrgico siempre libre de sangrado, lo que incrementa notablemente la seguridad del procedimiento. Este hecho favorece también, el que las imágenes microquirúrgicas transoperatorias obtenidas en esta posición sean en verdad espectaculares y artísticas, muy superiores a otras imágenes obtenidas con el paciente en decúbito. Por ello, con toda seguridad podemos afirmar que, la PSS seguirá ocupando un lugar preponderante en la Neurocirugía de excelencia.
Gerardo Guinto
Centro Neurológico ABC. Ciudad de México, México.












