Impresión 3D para planificación de abordaje neuroquirúrgico - Experiencia en el Nordeste Argentino
Nicolás Rodriguez Gacio, Dra. Maidana, Florencia Antonella,1 Dra. Ruiz Moreno Camila,2 Ing. Ramirez Maisuls, Carlos,3 Dra. Rodriguez Cuimbra, Silvia,4 Dr. Olivetti, Martin5
1
Residente de neurocirugía del Hospital Escuela Gral. J.F. San Martín
2 Residente de Diagnostico por imagenes del Instituto de Cardiologia de Corrientes Juana Francisca Cabral
3 Residente de Ingeniería biomédica del Servicio de Innovación Tecnológica del Instituto de Cardiología de Corrientes Juana F. Cabral
4 Medica de planta del Servicio de Endocrinología del Hospital Escuela Gral. J. F. San Martín
5 Medico de planta del Servicio de Neurocirugía del Hospital Escuela Gral. J.F. San Martin
DECLARACION DE CONFLICTO DE INTERESES: Los autores declaran no poseer conflictos de intereses.
RESUMEN
Introducción: El entrenamiento y la cuidadosa planificación preoperatoria son importantes para el éxito de cualquier procedimiento neuroquirúrgico. Un modelo 3D de una lesión en base de cráneo ha probado ser de especial utilidad en evidenciar la disposición espacial específica del tumor, y sus relaciones, agregando factores que optimizan la planificación quirúrgica.
Objetivos: Emular la práctica de Impresión 3D en nuestro medio y analizar su utilidad para la planificación quirúrgica.
Presentación del caso: Paciente femenino de 41 años que concurre a la consulta por trastornos endócrinos, campimétricos y cefalea. Al examen paciente estaba lúcida, con pupilas intermedias hipo reactivas, hemianopsia bitemporal, movilizando 4 miembros sin déficit. En RM de cerebro se observa lesión espacio ocupante selar-supraselar con aspecto multilobulado, que invade cisterna interpeduncular y desplaza estructuras del tercer ventrículo.
Intervención: La paciente fue sometida a cirugía resectiva por abordaje subfrontal, logrando resección macroscópica completa. Evolucionando posteriormente con GOS 5.
Conclusión: La realización de modelos en impresión 3D provee importantes perspectivas para el abordaje a la lesión y constituyen una importante herramienta de bajo costo para neurocirujanos en formación. Destacamos la importancia de la interdisciplinariedad para el arribo a resultados favorables.
Palabras Clave: Impresión 3D, abordaje, base de cráneo, tumor
SUMMARY
Introduction: Effective surgical training and careful preoperative planning are important for success in neurosurgical procedures. As a 3D printed skull base lesion model shows the specific spatial arrangement of a tumor, and its anatomical relations, we believe it could play an important role in surgical planning.
Objectives: Emulate the practice of 3D Printing in our environment and analyze its usefulness for surgical planning.
Case presentation: 41-year-old female patient who attends the consultation for endocrine, visual field disorders and headache. On examination, the patient was lucid, with hypo reactive intermediate pupils, bitemporal hemianopia, mobilizing 4 extremities without deficit. In MRI of the brain, a selar-suprasellar space-occupying lesion with a multilobed appearance is observed, which invades the interpeduncular cistern and displaces structures of the third ventricle.
Intervention: The patient underwent resective surgery through a subfrontal approach, achieving complete macroscopic resection. Evolving later with GOS 5
Conclusion: 3D printing models provide to us important of perspectives for the approach to the lesion and constitute an important low-cost tool for neurosurgeons in training. We highlight the importance of interdisciplinarity for the arrival of favorable results.
Key Words: 3D printing, approach, skull base, tumor
INTRODUCCIÓN
El entrenamiento quirúrgico eficaz y la planificación preoperatoria cuidadosa son importantes para el éxito de cualquier procedimiento neuroquirúrgico.
Preoperatoriamente, la posición del cráneo, los nervios desplazados o envueltos por el tumor sólo pueden inferirse. Las características estructurales de la base del cráneo que se usan con frecuencia como reparos anatómicos durante la cirugía pueden estar ocultas en ciertas ocasiones. Esto, en combinación con las variaciones anatómicas entre pacientes, podría dificultar la exposición adecuada de los nervios craneales, por ejemplo. Aunque es posible para un cirujano experimentado juzgar la posición de los mismos, cabe la posibilidad de error pudiendo provocar defectos permanentes en el campo visual, ceguera y otras complicaciones. 1
El objetivo del presente trabajo es describir la realización de un modelo sólido impreso en 3D como ha sido descripto en otras publicaciones, 2-4 que simula los grandes vasos intracraneales, nervios ópticos y su relación con la lesión tumoral. Nos ha permitido reconocer y comprender los detalles anatómicos más pertinentes desde una nueva perspectiva para ayudar, desde un modelo de bajo costo y replicable al planeamiento quirúrgico, a la tarea docente para los neurocirujanos en formación.
PRESENTACION DE CASO
Paciente femenino de 41 años con déficit visual, cefalea y mareos de un año de evolución. Con empeoramiento de trastorno visual en el último mes por lo cual consulta al oftalmólogo que solicita estudios por imagen derivándola posteriormente a este centro. Al examen la paciente se encuentra lúcida, con pupilas intermedias hipo-reactivas, hemianopsia bitemporal, movilizando 4 miembros sin déficit. Con moderada cefalea intermitente que cede parcialmente con analgésicos comunes.
Se solicita evaluación endocrinológica donde no refiere antecedentes familiares de endocrinopatías ni en la etapa de crecimiento. Una gesta, hijo nacido a término. Con amenorrea de nueve años de evolución, no consultando por ello. Al examen físico, no presenta signos compatibles con insuficiencia suprarrenal, hipotiroidismo, síndrome de Cushing, acromegalia, ni galactorrea. En estudios de laboratorio se evidencia supresión de todas las hormonas hipofisarias a excepción de la prolactina con valor de 65ng/ml. Valores discretamente disminuidos de cortisol y levotiroxina, motivo por el cual se inicia reemplazo hormonal con hidrocortisona y levotiroxina.
En RM de cerebro se observa lesión espacio ocupante selar-supraselar con aspecto multilobulado que invade cisterna interpeduncular y desplaza estructuras del tercer ventrículo. La misma es hiperintensa espontáneamente en T1 con captación heterogénea de contraste, hiperintensa en T2 (Figura 1). En secuencia de angioresonancia se observa su relación medial respecto a arterias carótidas no comprometiendo las mismas (Figura 2). A partir de éstas imágenes obtenidas en resonador 3 Tesla, en el Departamento de Innovación Tecnológica del Instituto Cardiológico de la Ciudad de Corrientes se realizó un proceso de segmentación de las distintas partes de interés (tumor, arterias, nervios ópticos y globos oculares). Para esto se utilizó el software “Open Source 3D Slicer (versión 4.11)” (Figura 3). Una vez segmentadas las regiones de interés, se realizó, mediante una impresora 3D “MAX” de la empresa Creatbot, un modelo 3D cuyos materiales consistieron en poliácido láctico (PLA) y poliuretano termoplástico (Figuras 4 y 5). Con el mismo, se realizó la planificación del abordaje quirúrgico.
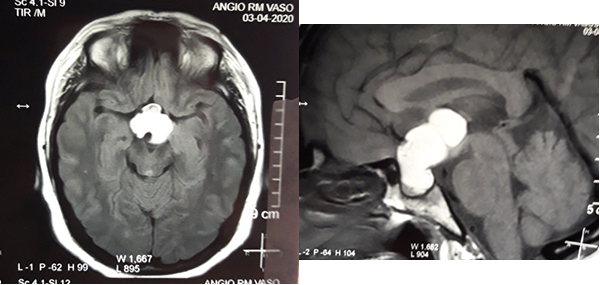
Figura 1: RM en secuencia T1 cortes a) 1axial, se observa lesión espontáneamente hiperintensa y su relación con vasos del polígono de Willis. b) RM en secuencia T1 corte sagital, donde se observa extensión supraselar de la lesión comprimiendo lamina terminalis
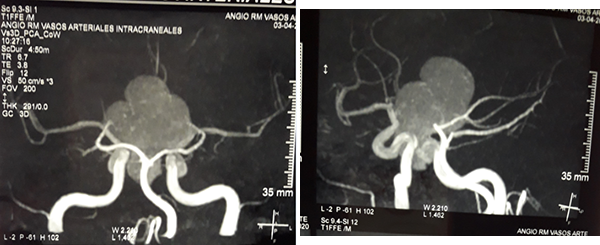
Figura 2: RM en secuencia de angioresonancia a) proyección coronal posterior, observándose arterias cerebrales posteriores circunscribiendo la lesión b) proyección oblicua izquierda y su relación con arterias carótidas y ramas de bifurcación.
La paciente fue sometida a cirugía de exéresis por abordaje subfrontal, logrando resección macroscópica completa cuyo resultado histopatológico fue quiste de la bolsa de Rathke (Figuras 6 y 7). Evolucionando posteriormente con GOS 5, pupilas reflécticas, con mejoría campimétrica. Movilizándose espontáneamente sin déficit motor ni sensitivo. Sin cefalea, sin vómitos ni convulsiones. Sin fistula de LCR. Afebril. Presentando diabetes insípida que se trata con desmopresina 0,3 mg/dia; con lo que normaliza ionograma, densidad urinaria y osmolaridad plasmática. Alcanzando así el alta hospitalaria.
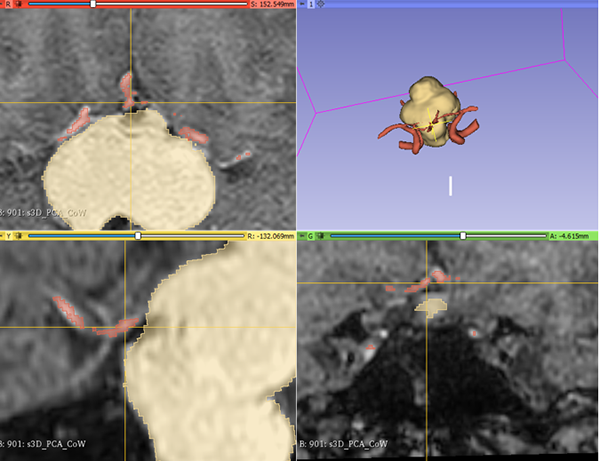
Figura 3: Segmentación de las regiones de interés mediante Software “Open Source 3D Slicer (versión 4.11)”
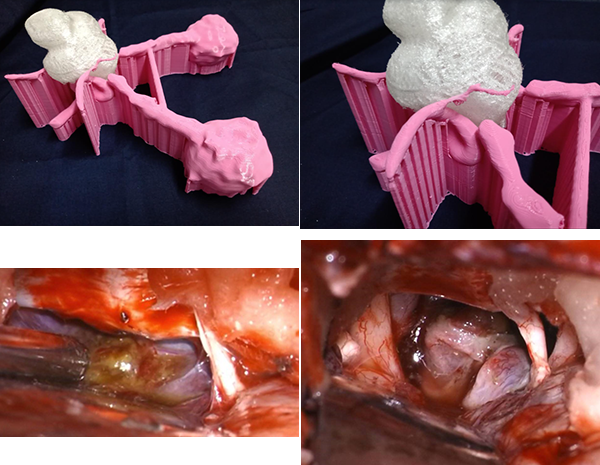
Figura 4: a) Impresión 3D. Visión lateral superior derecha donde se observa bifurcación carotidea, espacio interoptocarotideo y su relación a la lesión. b) misma vista ampliada c) Microfotografia intraoperatoria. De derecha a izquierda: cara basal del frontal, nervio olfatorio derecho, tumor liberando contenido mucinoso, hacia anterior del mismo el tubérculo selar. d) Microfotografía intraoperatoria. De derecha a izquierda: Frontal basal, nervio óptico derecho, nervio olfatorio derecho, lecho quirúrgico tumoral intraselar, arteria carotida izquierda, nervio óptico izquierdo.

Figura 5: Impresión 3D vista posterior. Bifurcación basilar. Relación tumoral con arterias cerebrales posteriores.
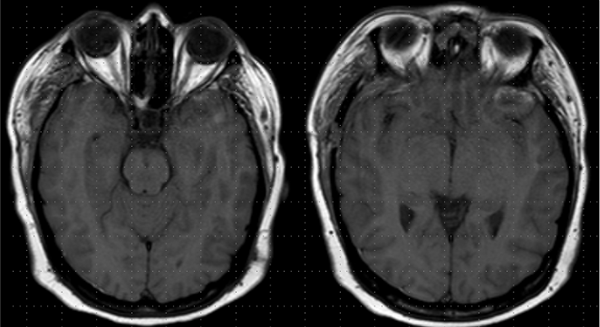
Figura 6: RM cortes axiales en T1 evidenciando ausencia de lesión tumoral.
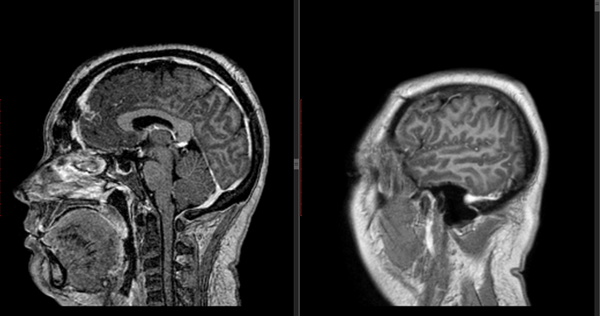
Figura 7: RM T1 con gadolinio cortes sagital y coronal que evidencian ausencia de lesión tumoral.
DISCUSION
Los estudiantes de medicina y los jóvenes residentes a menudo deben consultar imágenes en dos dimensiones para crear una imagen mental de la estructura espacial. Sin embargo, el proceso puede ser difícil e ineficaz. Por lo tanto, el desarrollo de un material de alta calidad con una eficacia de enseñanza igual o superior que la disección cadavérica sería prometedor para mejorar la eficacia del proceso de aprendizaje. 5
En aplicaciones quirúrgicas, esas técnicas han sido descriptas para proveer un mejor entendimiento de la complejidad anatómico-morfológica y la posibilidad de crear implantes o guías quirúrgicas.
Numerosas revisiones han reportado las ventajas y desventajas de los modelos 3D en medicina. Citando como ventajas la visualización directa de las malformaciones, anticipación de dificultades anatómicas, precisión de la forma del implante ante la eventual necesidad, disminución en la incidencia de complicaciones postoperatorias como hemorragia e infección, disminución a la exposición de rayos X durante el procedimiento quirúrgico, disminución del tiempo quirúrgico, optimización del posicionamiento durante la cirugía, mejores resultados quirúrgicos, mejoría en la comunicación con el paciente respecto a su patología, simplificación en la coordinación con otros especialistas, herramienta de entrenamiento y enseñanza.
Entre las desventajas figuran el tiempo requerido para su realización (el ahorro de tiempo en quirófano se contrarresta con el tiempo dedicado a preparar el modelo, una limitación frecuentemente reportada), las posibles desviaciones entre el modelo computarizado y el físico, costo monetario adicional, limitación en las indicaciones, requerimiento de equipamiento suplementario, baja reproductibilidad en la impresión del material. 6
La mayoría de los tumores de base de cráneo son benignos, a diferencia de los tumores localizados en los hemisferios cerebrales, y su remoción quirúrgica a menudo es suficiente para asegurar la recuperación del paciente. Sin embargo, como la estructura de la base del cráneo es compleja, la exéresis tumoral puede a menudo ser muy desafiante. Preoperatoriamente, la posición del cráneo, los nervios desplazados o envueltos por el tumor sólo pueden inferirse. 1
Las características estructurales de la base del cráneo que se usan con frecuencia como reparos anatómicos durante la cirugía pueden estar ocultos en ciertas ocasiones. La posición de la arteria carótida interna (ACI) y el quiasma óptico son cruciales para la escisión de lesiones en las regiones selar y paraselar. El desplazamiento del quiasma óptico por el tumor cambia el tamaño de las brechas anatómicas en la región selar. Dado que la distancia entre el borde anteroinferior del quiasma y el tubérculo selar es relativamente pequeña, la elevación de éste puede tener un efecto no esperado en la exposición de la región supraselar en el caso de un abordaje pterional. Como el tumor de base de cráneo impreso en modelo 3D muestra la disposición espacial específica del tumor, nervio óptico y quiasma óptico, juega un papel muy importante en la planificación quirúrgica. Por ejemplo, si el tumor es de un tipo frontal inferior, el tercer ventrículo anterior podría adelgazarse para permitir que el tumor se vea más fácilmente o la lámina terminalis podría abrirse para exponer mejor el tumor, lo que puede ser muy útil para la eliminación de craneofaringiomas o gliomas del tercer ventrículo cerebral. Si el tumor se extiende hacia un lado de la silla turca, el espacio entre la carótida y el nervio óptico podría agrandarse y el tumor puede extraerse a través del mismo. Los tumores de la región selar en un estudio fueron adyacentes a las arterias carótida y sus ramas, empujando el quiasma óptico a una posición frontal inferior, con el tumor creciendo alrededor del nervio óptico izquierdo, que se extendía en parte hacia el agujero óptico izquierdo. 1 Un abordaje subfrontal convencional en ese caso no permitiría un acceso adecuado al tumor e inevitablemente daría lugar al contacto con el nervio óptico derecho también. Según un modelo impreso en 3D, se determinó que el quiasma estaba en una posición frontal superior, y entonces se eligió un abordaje pterional izquierdo con resultado satisfactorio. 1 En el modelo 3D utilizado para nuestro caso se logra observar sin dificultad la estrechez del espacio interoptocarotideo y cerebral anterior, detectando precozmente la dificultad que implicaría abordar por el mismo, como así también la extensión y relaciones de la lesión que se halla superior al quiasma óptico, anterior a la arteria basilar y las cerebrales posteriores, facilitando la elección del abordaje subfrontal.
Puesto que la cantidad de información proporcionada por cráneos impresos en 3D es proporcional a la cantidad de anatomía realista que la impresora puede recrear, 2 el modelo utilizado, que ha sido sólido rígido, centró su utilidad en morfología y perspectiva anatómica.
La proyección de esta iniciativa consiste en la realización de modelos de mayor complejidad con elementos que simulen las distintas consistencias, convirtiéndolos en modelos para entrenamiento de destreza microquirúrgica. Numerosos estudios han reportado experiencias con impresiones multimateriales de modelos tridimensionales reproduciendo con precisión la consistencia de la piel, hueso, duramadre, tejido cerebral y tumores siendo evaluadas posteriormente por neurocirujanos experimentados.
El comportamiento de la maqueta en estos casos fue satisfactorio con respecto al fresado óseo, craneotomía y durotomía. No tanto así con respecto al tejido tumoral, por ser extremadamente homogéneo en toda su extensión. 7
En este sentido, existen estudios para la creación de simuladores arteriales donde se reconoce que la reproducción de ciertas variaciones en los vasos, respecto a esclerosis propia de la edad, ateroesclerosis, diferencia en dureza entre venas y arterias, por el momento, parece estar fuera de los límites de la impresión 3D. Crear una impresión 3D que imite una arteria con fines de cirugía vascular podría recrear esta organización. La dificultad surgiría en la necesidad de recipientes más pequeños por los cuales la impresora tendría que tener una fidelidad lo suficientemente alta como para imprimir un tubo de 3 capas de líquido en la luz. 8
La evaluación de los resultados en el uso de modelos 3D hasta ahora se ha limitado en gran medida a cuestionarios de experiencia del usuario, aunque se han obtenido algunos datos cuantitativos recopilados en un pequeño número de estudios. Los estudios futuros de esta tecnología deberían compararse con los modelos de entrenamiento avanzado utilizados actualmente, como los simuladores de alta fidelidad, para proporcionar evidencia del impacto a largo plazo en la formación. 7
CONCLUSIÓN
El abordaje interdisciplinario, contemplando desde una primera instancia las perspectivas imagenológicas, oftalmológicas, endocrinológicas y neuroquirúrgicas, sumado a la realización del modelo en impresión 3D que proveyó importantes perspectivas para el abordaje a la lesión, logró arribar a un excelente resultado quirúrgico y ha significado un cambio de paradigma e importante punto de partida en la actividad docente para los neurocirujanos en formación de nuestro centro.
BIBLIOGRAFÍA
1. Lin J, Zhou Z, Guan J, et al. Using Three-Dimensional Printing to Create Individualized Cranial Nerve Models for Skull Base Tumor Surgery. World Neurosurg 2018;120:e142-52.
2. Muelleman TJ, Peterson J, Chowdhury NI, Gorup J, Camarata P, Lin J. Individualized surgical approach planning for petroclival tumors using a 3D printer. J Neurol Surg B Skull Base. 2016;77:243-248.
3. Spottiswoode BS, van den Heever DJ, Chang Y,Engelhardt S, Du Plessis S, Nicolls F, et al. Pre-operative three-dimensional model creation of magnetic resonance brain images as a tool to assist neurosurgical planning. Stereotact Funct Neu-rosurg. 2013;91:162-169.
4. Kondo K, Harada N, Masuda H, Sugo N, Terazono S, Okonogi S, et al. A neurosurgical simulation of skull base tumors using a 3D printed rapid prototyping model containing mesh structures. Acta Neurochir (Wien). 2016;158:1213-1219.
5. Yi X, Ding C, Xu H, et al. Three-Dimensional Printed Models in Anatomy Education of the Ventricular System: A Randomized Controlled Study. World Neurosurg 2019;125:e891-901.
6. Martelli, N., Serrano, C., van den Brink, H., Pineau, J., Prognon, P., Borget, I., & El Batti, S. (2016). Advantages and disadvantages of 3-dimensional printing in surgery: A systematic review. Surgery, 159(6), 1485–1500. doi:10.1016/j.surg.2015.12.017
7. Vakharia, V. N., Vakharia, N. N., & Hill, C. S. (2016). Review of 3-Dimensional Printing on Cranial Neurosurgery Simulation Training. World Neurosurgery, 88, 188–198. doi:10.1016/j.wneu.2015.12.031
8. Ratheesraj Ratinam, Michelle Quayle, John Crock, Michelle Lazarus, Quentin Fogg, and Paul McMenamin Challenges in creating dissectible anatomical 3D prints for surgical teaching J. Anat. (2019) doi: 10.1111/joa.12934
9. Oliveira Magaldi, M., Nicolato, A., Godinho, J. V., Santos, M., Prosdocimi, A., Malheiros, J. A., … Nakaji, P. (2014). Human Placenta Aneurysm Model for Training Neurosurgeons in Vascular Microsurgery. Neurosurgery, 10, 592–601. doi:10.1227/neu.0000000000000553
COMENTARIO
A menudo, en neurocirugía, debido a la complejidad anatómica del sistema nervioso, las imágenes virtuales o bidimensionales no son suficientes para transmitir con éxito los detalles estructurales. Para tales escenarios, un modelo impreso en 3D de la anatomía del paciente permite una planificación preoperatoria personalizada 1.
Los autores presentan un caso en donde se utilizó un modelo 3D para planificar la cirugía con excelente resultado.
Estos modelos, ya descriptos en la literatura para la neurocirugía y otras especialidades 2,3,4 resultan de gran utilidad al momento de planificar la cirugía.
La anatomía de la base de cráneo es muy compleja y una representación de las estructuras en la etapa preoperatoria no sólo permite simular diferentes planes quirúrgicos, sino también dar a los pacientes una explicación más detallada sobre el procedimiento a realizar y sus riesgos.
- Ganguli A, Pagan-Diaz GJ, Grant L, Cvetkovic C, Bramlet M, Vozenilek J, Kesavadas T, Bashir R. 3D printing for preoperative planning and surgical training: a review. Biomed Microdevices. 2018 Aug 4;20(3):65. doi: 10.1007/s10544-018-0301-9. PMID: 30078059.
- Liu ZJ, Jia J, Zhang YG, Tian W, Jin X, Hu YC. Internal Fixation of Complicated Acetabular Fractures Directed by Preoperative Surgery with 3D Printing Models. Orthop Surg. 2017 May;9(2):257-260. doi: 10.1111/os.12324. Epub 2017 May 26. PMID: 28547894; PMCID: PMC6584437.
- Ciappara Paniagua M, Galante Romo MI, Moreno Sierra J. Impresión 3D en la cirugía renal compleja [Printing of 3D models to aid in complex renal surgery.]. Arch Esp Urol. 2019 Oct;72(8):738-743. Spanish. PMID: 31579031.
- Guo XY, He ZQ, Duan H, Lin FH, Zhang GH, Zhang XH, Chen ZH, Sai K, Jiang XB, Wang ZN, Xie T, Chen ZP, Mou YG. The utility of 3-dimensional-printed models for skull base meningioma surgery. Ann Transl Med. 2020 Mar;8(6):370. doi: 10.21037/atm.2020.02.28. PMID: 32355814; PMCID: PMC7186736.
COMENTARIO
Los autores hacen un interesante aporte al arsenal de herramientas para la planificación quirúrgica con mucha utilidad para el neurocirujano joven, con la gran fortaleza de ser reproducible, el obstáculo del tiempo empleado en la realización del modelo, el desafío de superar la curva de aprendizaje para realizar reproducciones fieles y la amenaza de los costos. Si a esto le sumamos la posibilidad de definir modelos con diferentes texturas y generar materiales de trabajo y entrenamiento, los autores sólo deben seguir por este rumbo y contarnos sus próximas experiencias. Siempre atentos a los avances, este artículo es un ejemplo de imitable inquietud, curiosidad y aplicación a nuestro entorno de nuevas tecnologías.
Tomás Funes
Sanatorio Anchorena. Ciudad Autónoma de Buenos Aires






