NOTA TÉCNICA
Derivación ventrículo-atrial por punción percutánea. Enfoque técnico y análisis de casuística
A. Emanuel Ortiz Vica¹, Alejandro Saravia Toledo¹, Edgardo Morsucci1-2, Mario S. Jaikin¹, César A. Petre¹
1- Servicio de Neurocirugía. Hospital de Niños Ricardo Gutiérrez, Buenos Aires, Argentina.
2- Servicio de Neurocirugía. Hospital de Niños Orlando Alassia, Ciudad de Santa Fe, Argentina.
Los autores declaran no tener ningún conflicto de interés.
Emanuel Ortiz Vica
aeovica@gmail.com
RESUMEN
Introducción: La cirugía de drenaje de líquido cefalorraquídeo al sistema venoso es utilizada como tratamiento de la hidrocefalia en casos de disfunción peritoneal.
Objetivos: Describir la punción percutánea para introducir el catéter distal utilizando las herramientas necesarias para su correcta localización atrial.
Materiales y métodos: El periodo de estudio se extiende desde enero de 2013 hasta abril de 2019. Incluimos 45 pacientes, 24 de sexo femenino y 21 masculinos. El rango etario es de 6 meses a 18 años. La técnica de Seldinger modificada con asistencia ecográfica y control radioscópico intraquirúrgico se utilizó para introducir el catéter distal al sistema venoso. El seguimiento fue de al menos 1 año en el Hospital de Niños “Ricardo Gutiérrez” de CABA.
Resultados: Las causas de hidrocefalia fueron: mielomeningocele 17 casos (38%); congénita 9 (20%); tumoral 7 (16%); postinfecciosa 6 (13%); post-hemorrágica 5 (11%); hiperplasia de plexos coroideos 1 (2%). La obstrucción proximal se dio en 7 casos (15%), infecciones en 5 (11%), disfunción distal en 4 (8%) y migración distal del segmento intravascular 1 (2%). La vena yugular interna derecha fue el sitio para la punción en 37 casos (82%). El acceso al sistema ventricular fue frontal en 23 casos (51%) y occipito-atrial en 22 (49%). Las válvulas que se utilizaron fueron de presión media fija en el 89% de los pacientes. No hubo mortalidad perioperatoria. La indicación quirúrgica fue por insuficiente reabsorción peritoneal en todos los casos.
Conclusión: La cirugía de derivación ventrículo atrial por punción percutánea es una técnica segura, aunque no exenta de complicaciones. Estas disminuyen con el correcto orden de los pasos quirúrgicos complementados con radioscopia y ecografía intraoperatoria.
Palabras clave: Técnica Quirúrgica; Hidrocefalia; Derivación Ventrículo Atrial Percutánea; Complicaciones
Ventriculo-atrial shunt by percutaneous approach. Technical analysis and case report
ABSTRACT
Introduction: Cerebrospinal fluid drainage surgery to the venous system is used as a treatment for hydrocephalus in cases of peritoneal dysfunction. We weigh the percutaneous puncture to insert the distal catheter and use the necessary tools for its correct atrial location.
Materials and methods: The study period runs from January 2013 to April 2019. The work includes a total of 45 patients, 24 females and 21 males. The age range is 6 months to 18 years. The modified “Seldinger” technique with ultrasound assistance and intraoperative radioscopic control was used to introduce the catheter distal to the venous system. The minimum follow-up was 1 year at the Hospital de Niños "Ricardo Gutiérrez" in CABA.
Results: The causes of hydrocephalus were: myelomeningocele, 17 cases (38 %); congenital, 9 (20 %); tumors, 7 (16 %); post-infective, 6 (14 %); post-hemorrhagic: 5 (11 %); choroid plexus hyperplasia: 1 (2 %). Proximal obstruction occurred in 7 cases (15 %), infections in 5 (11 %), distal dysfunction 4 (8 %) and there were 1 patient (2 %) which exhibited distal venous migration of the intravascular segment. The right internal jugular vein was the site of choice for puncture, 37 cases (82 %); there was almost the same distribution in the location of the frontal and occipital-atrial proximal segments, 23 (51 %) 22 (49 %) respectively; fixed medium pressure valves were most frequently used, total of 40 (89 %). There were no cases of perioperative mortality. Surgical indication involved peritoneal engagement in all cases.
Conclusion: Atrial ventricle shunt surgery by percutaneous puncture is a safe technique, not free of complications, which decrease with the correct order of your steps and complement radiology and intraoperative ultrasound.
Keywords: Surgical Technique; Hydrocephalus; Percutaneous Atrial Ventricular Shunt; Complications
INTRODUCCIÓN
El tratamiento de la hidrocefalia representa un 40% del total de procedimientos en Neurocirugía Pediátrica, con una prevalencia de 6 cada 10000 nacidos vivos.1 Para su tratamiento, en la década de 1950 toman auge las derivaciones de líquido cefalorraquídeo (LCR) al sistema venoso, siendo la aurícula derecha una cavidad ideal como sitio de drenaje dada su baja presión (0-4 mm Hg).2,3 Con el descubrimiento de la capacidad absortiva de LCR por parte del peritoneo, la derivación ventrículo atrial (DVA) pasa a un segundo plano,4 convirtiendo a la derivación ventrículo peritoneal (DVP) en la primera opción.5-11 Actualmente indicamos la DVA únicamente cuando el peritoneo es incapaz de absorber el LCR.12,13
Para acceder a la unión cava-atrio se puede canalizar la vena elegida mediante disección o por punción percutánea. En este caso la técnica de “Seldinger” modificada con asistencia ecográfica ofrece ventajas respecto de la canalización.14
Nuestros objetivos son revisar las indicaciones de DVA, detallar los pasos de la técnica quirúrgica y conocer la evolución clínica, los potenciales riesgos y complicaciones.
MATERIAL Y MÉTODOS
Estudio cohorte de único centro, descriptivo con análisis retrospectivo de datos. Revisión de historias clínicas, partes quirúrgicas y exámenes complementarios. Se analizaron 45 pacientes (24 mujeres y 21 varones) operados entre enero de 2013 y abril de 2019, con un seguimiento de al menos un año. El rango etario fue de 6 meses a 18 años. Lugar: Hospital General de Niños “Ricardo Gutiérrez”, Ciudad Autónoma de Buenos Aires, Argentina.
Estudios por imágenes
- Ecografía de vasos de cuello prequirúrgica: permite conocer la anatomía y permeabilidad vascular. Útil en pacientes con antecedentes de múltiples accesos centrales que pueden presentar estenosis de las venas del cuello.
- Tomografía Computada (TC), Imagen por Resonancia Magnética (IRM): determinan la anatomía encefálica para elegir el acceso ventricular más conveniente.
- Radiografías de cráneo, columna cervical y tórax frente: ubican las prótesis de derivación, su integridad y posición.
Selección y descripción de casos
Criterios de inclusión: pacientes menores de 18 años con diagnóstico de hidrocefalia, en seguimiento ambulatorio periódico, tratados inicialmente con DVP que luego requirieron DVA.
Criterios de exclusión: controles erráticos, historial médico-quirúrgico incompleto.
Técnica quirúrgica
1) Etapa prequirúrgica: Organización del quirófano y posición del paciente.
Es importante la posición de la camilla en la sala de operaciones, la misma debe permitir el acceso al arco en “C” de rayos X. Se posiciona al paciente colocando un realce debajo de los hombros que permite extender el cuello y facilita la punción venosa. El personal tratante debe usar equipo de protección anti-radiación.
2) Primera etapa: Venopunción y colocación del catéter distal en unión cavoatrial.
Se aplica la técnica de “Seldinger” modificada para el acceso percutáneo venoso. Habitualmente contamos con la colaboración de los cirujanos generales para este paso. Recomendamos usar ecógrafo con transductor de superficie para localizar el paquete vascular del cuello. La vena yugular interna derecha es de elección dado que por su disposición anatómica se llega de manera más directa a la aurícula derecha. Topográficamente la encontramos en el extremo superior de la fosa supraclavicular menor (sitio de convergencia de los fascículos esternal y clavicular del esternocleidomastoideo). Utilizamos la aguja que contiene el set o un “catéter corto sobre aguja”, tipo Abbocath 18 G, conectado a una jeringa de 10 ml que contiene 5cc de solución fisiológica. Cuando se identifica el vaso mediante ecografía, punzamos con una inclinación de 45 grados a la superficie cutánea y, aspirando suavemente con la jeringa, debe verse la salida de sangre oscura (venosa) una vez alcanzada la luz de la vena. Durante esta maniobra la aguja se visualiza en el ecógrafo, lo que permite ir corrigiendo la orientación de esta (Figura 1).
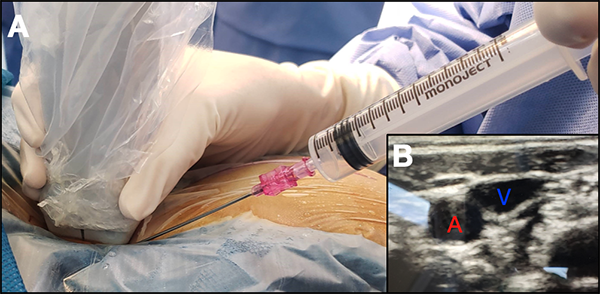
Figura 1: A) Con el transductor ecográfico iniciamos el barrido. Lo apoyamos a nivel del tercio inferior del músculo esternocleidomastoideo y lo llevamos hacia arriba. Nótese la angulación de la aguja para la punción. B) Visión ecográfica: al comprimir suavemente con el transductor, la vena yugular es fácilmente colapsable (lo que permite identificarla) a diferencia de la carótida que no sufre modificaciones ante esta maniobra.
Se desconecta la jeringa (el retorno de sangre no debe ser pulsátil) y se introduce la cuerda jota a través de la aguja de punción. Se efectúa control radioscópico para asegurarnos la ubicación de la guía metálica a nivel de la vena cava superior y posteriormente se retira el punzante inicial (Figura 2).

Figura 2: A) Realizada la punción y comprobando que hay retorno de sangre venosa, progresamos la cuerda jota. B) Retiramos la aguja inicial y comprimimos el punto de entrada de la guía. C) En la visión radioscópica ilustramos con una flecha verde paralela y a la derecha de la cuerda metálica. En esta imagen se observa un catéter venoso implantable utilizado para tratamiento quimioterápico que drena en la unión cavoatrial a la altura de la carina, sitio elegido para nuestra derivación. Su ingreso es contralateral, por lo que su presencia, o la de otras vías centrales no contraindica el procedimiento. Puede optarse colocar la derivación homolateral a un acceso central existente, siendo el sitio de punción más conveniente, una vena distinta a la elegida en el primer acceso. Figura 2. A) Realizada la punción y comprobando que hay retorno de sangre venosa, progresamos la cuerda jota. B) Retiramos la aguja inicial y comprimimos el punto de entrada de la guía. C) En la visión radioscópica ilustramos con una flecha verde paralela y a la derecha de la cuerda metálica. En esta imagen se observa un catéter venoso implantable utilizado para tratamiento quimioterápico que drena en la unión cavoatrial a la altura de la carina, sitio elegido para nuestra derivación. Su ingreso es contralateral, por lo que su presencia, o la de otras vías centrales no contraindica el procedimiento. Puede optarse colocar la derivación homolateral a un acceso central existente, siendo el sitio de punción más conveniente, una vena distinta a la elegida en el primer acceso.
Se realiza una pequeña incisión con bisturí N°11 e introducimos el dilatador de 7 French (Fr) enhebrando la cuerda jota. Reinsertamos el dilatador montado a la vaina desprendible de 8 Fr que nos permitirá la introducción del catéter distal. Cabe señalar que existen dos tipos de catéteres: unos completamente revestidos en bario que los hace radiopacos, y otros transparentes que cuentan solamente con una delgada línea “baritada” difícil de ver bajo radioscopia. En este caso se aconseja llenarlo con contraste hidrosoluble para su mejor visualización (Figura 3). En el extremo distal del catéter intravascular deben hallarse todas las hendiduras íntegras y permeables. Realizamos la medición aproximada de la longitud del catéter a introducir; para esto, el punto de referencia a tomar es el tercer cartílago costal sobre el borde esternal, ligeramente por encima del nivel de la mamila. Buscamos marcar lo que denominaremos punto venoso inferior, que se corresponde a nivel interno con la unión cavoatrial (entrada a la aurícula derecha). El catéter debe encontrarse purgado y el extremo proximal debe conectarse a una jeringa cargada con solución fisiológica.

Figura 3: A) Sobre la cuerda jota realizamos una mínima incisión con bisturí N° 11. Durante el pasaje del dilatador con la vaina descartable no debemos encontrar resistencia y la progresión al final debe acompañarse de movimientos rotatorios que facilitarán el ingreso. B) Etiqueta correspondiente al set que contiene el introductor Peel-Away 8 French. Este tamaño es el que nos permitirá la progresión del catéter distal, cuyo diámetro es de 2.2 mm.
Se sostiene con pinza de punta roma el sistema introductor y retiramos el dilatador simultáneamente a la cuerda J. Saldrá sangre inmediatamente por lo que la maniobra de introducción del catéter debe ser rápida (Figura 4). Se debe progresar tantos centímetros como los estimados en la medición previa de superficie. En este paso se solicita la atención del anestesiólogo, ya que el monitor acusa latidos ectópicos en caso de habernos pasado del lugar indicado. Se repite el control radiológico para asegurar que la punta se localice en el punto venoso inferior. En la imagen debe verse la punta del catéter a la altura de la carina.
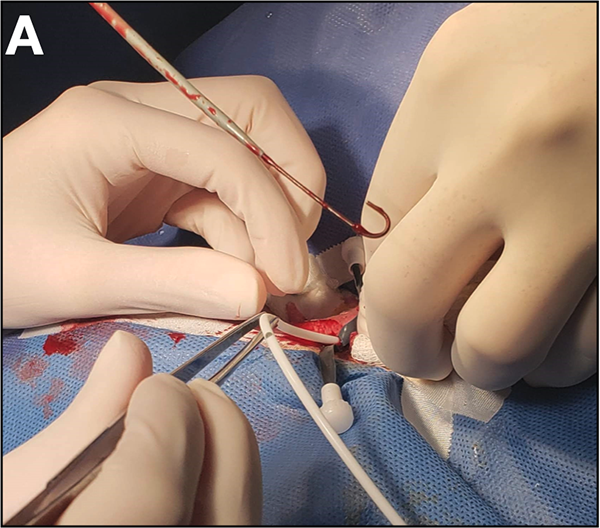
Figura 4: A) Momento donde se introduce el catéter distal. La cuerda eventualmente puede dejarse, sirviendo de guía cuando el procedimiento se hace dificultoso.
3) Segunda etapa: Colocación del catéter ventricular y válvula
Tener reparado el extremo proximal del catéter intravascular. Conectarlo a una jeringa permite purgar intermitentemente, evitando el retorno venoso y la formación de coágulos intraluminales. Se puede realizar su tunelización desde caudal hacia cefálico, para lo cual deben estar realizadas las incisiones craneales (Figura 5-D).
Tiempo Cefálico: El punto de acceso ventricular puede ser occipito-atrial (punto de Frazier) o frontal (punto de Kocher), el cual debe complementarse con un colgajo retroauricular homolateral para alojar la válvula. Introducimos el catéter proximal (si es frontal, a continuación, lo tunelizamos hacia retroauricular) y lo conectamos a la válvula, la cual también se conecta al catéter distal que ya fue tunelizado desde el cuello (Figura 5). Ajustamos los catéteres a la válvula con una ligadura de lino o seda y luego la fijamos al periostio con seda 3-0. Repetimos el control radiográfico antes del cierre.
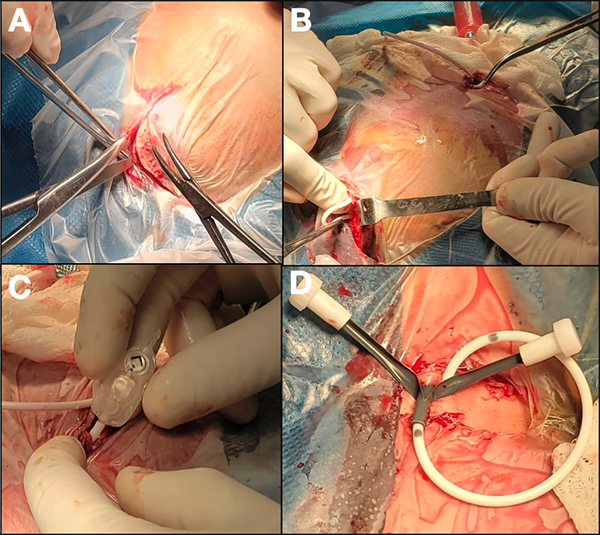
Figura 5: A) Ejemplificamos con una derivación de acceso frontal. Preferimos las incisiones arciformes. B) Una vez introducido el catéter al ventrículo se lo tuneliza a través del tejido subgaleal hasta el colgajo lateral que albergará la válvula. Nótese, la jeringa unida al segmento distal con sangre diluida en su interior por el retorno venoso positivo. C) Conexión de la válvula al catéter proximal. D) Vaina desprendible por donde ingresa el catéter distal al sistema venoso y es progresado parcialmente hacia el colgajo valvular cefálico.
¿Cómo evitar el acodamiento del catéter distal?
Para explicarlo, llamaremos “tramo A” del catéter distal al segmento comprendido entre la válvula y el sitio de punción a nivel cervical y, “tramo B”, desde allí hasta su extremo distal.
Cuando el sitio de acceso ventricular es el punto de Frazier, la incisión arciforme queda en la parte superior del bolsillo que aloja a la válvula. Al momento de introducirla, ya conectada al catéter distal, este suele quedar largo, lo que favorece su acodamiento. Si intentamos solucionarlo traccionando el catéter desde el cuello, nos quedará largo el tramo B excediendo la unión cavoatrial o bien, se acordará a nivel cervical. Para evitar esto existen algunas opciones (Figura 6).
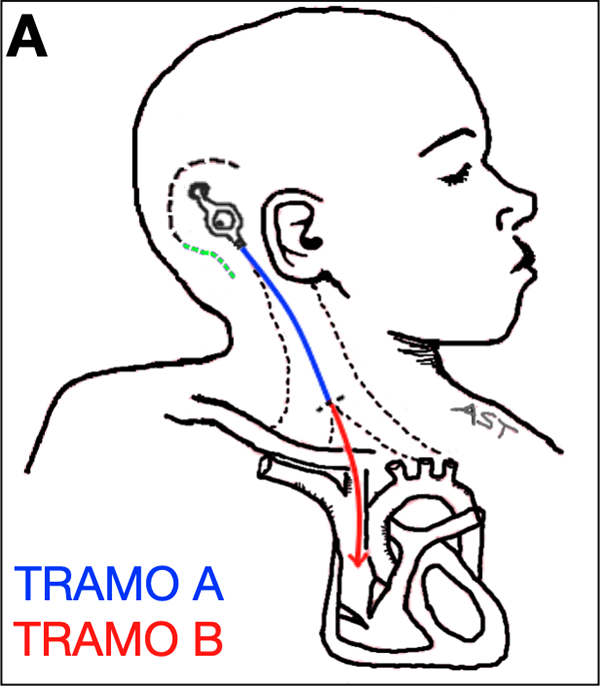
Figura 6: A) Esquema donde se observa válvula y catéter distal. En color azul el tramo A y en rojo el B. La incisión arciforme se representa con línea de puntos negra, y en verde la posibilidad de extenderla en forma de “signo de interrogación”.
- Traccionar desde el cuello el tramo A, cortar los centímetros excedentes y mediante un conector recto conectarlo al tramo B. Esta es la opción que más se adapta a las válvulas que ya vienen con el catéter distal conectado “de fábrica”.
- Medir a qué nivel debería quedar conectado el catéter distal con la válvula dentro del bolsillo. Retirarlo unos pocos centímetros, recortar el excedente y luego realizar la conexión con la válvula. Por último, traccionarlo hacia abajo desde el cuello y progresar el tramo B hacia distal.
- Realizar la incisión en forma de “signo de interrogación” en vez de la clásica arciforme. De este modo no habría excedente de catéter, ya que al exponer todo el lecho donde se ubicará la válvula se la podrá conectar al catéter distal sin necesidad de introducirla en dirección retrógrada al bolsillo.
Un último control radioscópico servirá para verificar la correcta ubicación del catéter y que no tenga acodamientos.
RESULTADOS
La etiología más frecuente de la hidrocefalia fue la asociada al mielomeningocele (Tabla 1). Todos los pacientes fueron tratados inicialmente con DVP, pero intercurrieron con disfunción peritoneal, lo que llevó a cambiar la estrategia para su tratamiento.
Complicaciones y evolución:
Complicaciones tempranas (dentro de los 15 días posquirúrgicos): hubo cuatro disfunciones distales por mala ubicación del catéter atrial o acodamiento y cinco casos de pioventriculitis (tabla 2).
Complicaciones tardías: un paciente consultó dos años después del procedimiento con clínica de hipertensión endocraneana y se observó desprendimiento del catéter distal, ubicado en cavidades cardiacas derechas (Figura 7). Además, hubo 2 casos de infecciones secundarias a sepsis de foco sistémico y siete casos de disfunción proximal.
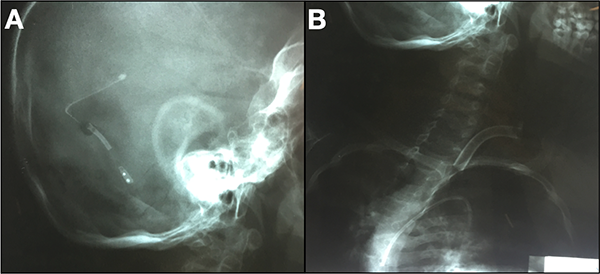
Figura 7: A) Radiografía cráneo perfil donde se observa el catéter ventricular y la válvula, pero no se observa el catéter distal. B) Radiografía cervical y tórax frente donde se evidencia catéter distal migrado a cavidad cardiaca.
TABLA 1: ETIOLOGÍA
Causa de hidrocefalia |
Pacientes |
Mielomeningocele |
17 (38 %) |
Congénita* |
9 (20 %) |
Tumoral |
7 (16 %) |
Post-infecciosa |
6 (13 %) |
Post-hemorrágica |
5 (11 %) |
Sobreproducción de LCR |
1 (2 %) |
*Estenosis de acueducto mesencefálico, malformación de Dandy Walker |
TABLA 2: EVOLUCIÓN
Tempranas |
|
Tardías |
|
Infección primaria |
5 (11 %) |
Disfunción proximal |
7 (15 %) |
Disfunción distal |
4 (8 %) |
Infección secundaria |
2 (4%) |
|
|
Migración |
1 (2 %) |
No hubo casos de muerte ni complicaciones cardíacas o trombóticas asociadas al procedimiento. En cuanto a la técnica: el sitio de acceso percutáneo fue la vena yugular interna derecha en 37 pacientes (82%).6 En ocasiones esta opción no fue viable, como aquellos casos de estenosis venosas diagnosticadas con el Doppler prequirúrgico o cuando dicho acceso se encuentra utilizado por otros catéteres. Las alternativas fueron: vena yugular interna izquierda (VYI) en 6 pacientes (13%) y la vena subclavia izquierda (VSI) en 2 (5%). En estos casos, al no ser un corredor rectilíneo hacia el atrio, recomendamos introducir el catéter con una cuerda J en su interior para mejor direccionamiento.
El punto de acceso del catéter ventricular fue frontal (punto de Kocher) en 23 casos (51%) y occipito-atrial (punto de Frazier) en 22 (49%). Las válvulas más utilizadas fueron: de presión media fija en 40 casos (89%), regulable externa en 3 (6%) y delta 1.5 en 2 casos (5%) (Tabla 3).
TABLA 3: PROCEDIMIENTO Y MATERIAL
Sitio de punción |
Pacientes |
Vena yugular derecha |
37 (82 %) |
Vena yugular izquierda |
6 (13 %) |
Vena subclavia izquierda |
2 (5 %) |
Sitio de avenamiento ventricular |
|
Frontal |
23 (51 %) |
Occipito-Atrial |
22 (49 %) |
Válvula |
|
Tipo PS de presión media |
40 (89 %) |
Regulable externa |
3 (6 %) |
Delta 1.5 |
2 (5 %) |
DISCUSIÓN
La cirugía de colocación de DVA fue descrita por primera vez en el año 1951 por Nulsen y Spitz.15 En el año 1981 Ashker et al.16 describen la punción venosa percutánea como técnica para introducir el catéter distal en la cirugía de DVA.
Actualmente la derivación ventriculo-peritoneal es el tratamiento de elección para la hidrocefalia, siendo la DVA una variante de segunda línea.12,13,17,18 La cirugía de DVA requiere múltiples revisiones ya que el crecimiento del niño provoca retracción del catéter distal. Además, las infecciones que comprometen al torrente sanguíneo colonizan las prótesis intravenosas, lo cual obliga a extraerlas. También pueden empeorar afecciones cardíacas y pulmonares, producir complicaciones tromboembólicas y, con menos frecuencia, shunt-nefritis.6
La unión atrio-cava es un punto donde se encuentran óptimas condiciones de flujo sanguíneo. En esta ubicación el catéter se mantiene lejos de la íntima evitando su adhesión a la pared vascular.18 Para lograr este objetivo utilizamos métodos de imagen: el ecógrafo en el planeamiento prequirúrgico nos da noción de la anatomía venosa del cuello6 y durante la cirugía es un apoyo a la técnica de “Seldinger” para ubicar la vena a punzar.6,10,17 La radiografía intraoperatoria marca el posicionamiento de la cuerda jota endovascular y permite corregir la posición final del catéter distal.6,12,18-20
Subrayamos la importancia del correcto posicionamiento del dispositivo en todo su trayecto, principalmente el catéter distal, dadas las complicaciones vistas en nuestros pacientes. González et al.21 informaron la utilidad de la vía endovascular, que además permite introducir un balón cuando existe estrechez venosa. También se describe la ecografía transesofágica intraoperatoria para localizar el extremo atrial, aunque podría provocar perforación esofágica y es poco útil en menores de un año.15 La electrocardiografía es otro instrumento de ayuda, ya que cuando la punta del catéter se acerca al corazón, la onda P aumenta progresivamente y luego disminuye hasta volverse negativa. De todas maneras, no garantiza la correcta ubicación y debe complementarse con el uso de rayos.22,23
En bebés muy pequeños la punción puede ser muy dificultosa ya que los diámetros de los elementos descritos no se adecúan al estrecho calibre venoso. En estos casos puede plantearse la cirugía por disección11,12 o adaptar nuestra técnica mínimamente invasiva a dispositivos de menor calibre. Preferimos la vía percutánea, en vez de la disección, por varios motivos: reduce el tiempo quirúrgico;16,24 menor riesgo de infección y no se pierden las venas por obliteración, facilitando a futuro su reutilización durante las revisiones.25 También se logra menor pérdida sanguínea8 y mejor resultado estético.
Durante el postoperatorio el paciente es controlado en sala de internación general. Los signos y síntomas de disfunción y fiebre son los principales parámetros para controlar. Hay publicaciones que informan una tasa de infección asociada a la prótesis que va de 0 al 50%.12,26,27 Clark et al.25 reportaron 11% coincidente a nuestros resultados (5 casos).
Hay reportes de mayor frecuencia de disfunciones en DVA sobre DVP30.28,29 Estas suelen ser en adultos, por complicaciones hematológicas como las trombosis4,21 y, en niños, por acortamiento del catéter distal durante el crecimiento. Encontramos disfunción proximal en el 15% del grupo estudiado. Los sistemas derivativos de LCR siguen siendo uno de los dispositivos implantados más propensos a fallas en la práctica médica moderna.30 Las disfunciones distales (8%) fueron por mal posicionamiento o acodamiento del catéter y se manifestaron durante el posoperatorio inmediato. Durante la revisión quirúrgica se pudo preservar el implante.
Un caso particular de disfunción ocurrió por rotura y migración del segmento distal a la cavidad cardiaca, lo cual es una complicación rara e infrecuente.11,12 Con urgencia se resolvió el mal funcionamiento del shunt y luego se extrajo el catéter distal desprendido mediante hemodinamia.
Hubo un caso llamativo de hidrocefalia por hiperplasia de plexos coroideos en una paciente de 6 meses. La misma fue derivada de otra institución con DVP y fístula de LCR por heridas quirúrgicas. Se extrajo el sistema y colocó un drenaje ventricular externo. El débito diario de LCR pasó de 1500 ml/24 horas a 900 ml/24 horas luego de la coagulación bilateral de plexos coroideos por vía endoscópica. Se complementa el tratamiento colocando DVP,31-33 aunque según nuestra hipótesis, el volumen excesivo no alcanzaba a ser absorbido por la membrana peritoneal, lo que generó ascitis. Por este motivo se decidió colocar DVA por punción. En el control se vio la resolución del cuadro abdominal y, por otro lado, la función cardiaca no mostró sobrecarga, estabilizandose el cuadro.
CONCLUSIÓN
La DVA es una alternativa segura en el tratamiento de la hidrocefalia en casos de falla de la reabsorción peritoneal. El procedimiento no está exento de complicaciones, por lo que recomendamos enfáticamente la venopunción con guía ecográfica y radioscopia intraoperatoria para el correcto posicionamiento del catéter distal, lo cual mejora notablemente los resultados.
BIBLIOGRÁFICAS
- Little J, Rhoton AL Jr, Mellinger J. Comparison of ventriculoperitoneal and ventriculoatrial shunts for hydrocephalus in children. Mayo Clin Proc. 1972;47:396–401.
- Metellus P, Hsu W, Kharkar S, Kapoor S, Scott W, Rigamonti D. Accuracy of percutaneous placement of a ventriculoatrial shunt under ultrasonography guidance: a retrospective study at a single institution. J Neurosurg. 2009;110:867–870.
- Pudenz R. Experimental and clinical observations on the shunting of cerebrospinal fluid into the circulatory system. Clin Neurosurg. 1957; 5:98–115.
- Illingworth RD, Logue V, Symon L, Uemura K. The ventriculo-caval shunt in the treatment of adult hydrocephalus. Results and complications in 101 patients. J Neurosurg. 1971;35:681–685.
- Ames R. Ventriculo-peritoneal shunts in the management of hydrocephalus. J. Neurosurg. 1967;27(6):525-529.
- Cohen G, Scott B, Peter J, Daniel F. Ventriculo-Atrial Shunt. The neurosurgical atlas. 2019.
- Forrest D, Cooper M. Spina bifida research Unit, Queen Mary's Hospital for Children,Carshalton, Surrey, England. J. of Neurosurgery.1968;29:506-512.
- Britz W, Anthony M., Schaller R., Loeser J. Percutaneous placement of ventriculoatrial shunts in the pediatric population. Pediatr Neurosurg. 1998;29:161–163.
- McGovern R, Kelly KM, Chan AK, Morrissey NJ, McKhann II GM. Should ventriculoatrial shunting be the procedure of choice for normal-pressure hydrocephalus?. J Neurosurg. 2014;120:1458–1464.
- Medina Andrade M, Sánchez Herrera F, Piña Garay MA, Gallardo Meza FA, González Sánchez JM, Mendoza Moreno LF, et al. Derivación ventrículo-cava para hidrocefalia en casos extremos, una alternativa viable. Bol Med Hosp Infant Mex. 2011;68(6):447-450.
- Yavuz C, Demırtas S, Calıskan A, Kamasak K, Karahan O, Guclu O, et al. Reasons, procedures, and outcomes in ventriculoatrial shunts: a single‐center experience. Surgical Neurology International. 2013;4:10.
- Erdogan H, Altun A, Kuruoglu E, Kaya AH, Dagcinar A. Difficulties of distal catheter insertion of ventriculoatrial shunting in infants and little children. Turk Neurosurg. 2018;28:663-666.
- Missoria P, Paolinib S, Peschilloc S, Martinic S, Palmarinia V, Gregoria F, et al. Ventriculoatrial shunt in adults case series, with emphasis on atrial catheter migration. Interdisciplinary Neurosurgery. 2019;17:133-137.
- Symss NP, Oi S. Is there an ideal shunt? A panoramic view of 110 years in CSF diversions and shunt systems used for the treatment of hydrocephalus: from historical events to current trends. Childs Nerv Syst. 2015;31:191-202.
- Nulsen F., Spitz EB. Treatment of hydrocephalus by direct shunt from ventricle to jugular vain. Surg Forum. 1951:399–403.
- Asher K, Fox JL. Percutaneous technique for insertion of an atrial catheter for CSF shunting. J Neurosurg. 1981;55:488–490.
- Clark D, Chakraborty A, Roebuck AJ, Thompson DN. Ultrasound guided placement of the distal catheter in paediatric ventriculoatrial shunts an appraisal of efficacy and complications. Childs Nerv Syst. 2016; 32: 1219–1225.
- Giuseppe M, Sabatino G, Peppucci E, Sturiale CL, Albanese A, Puca A, et al. Electrocardiographic-guided technique for placement of ventriculoatrial shunts: a valid and cost-effective technical simplification. World neurosurgery. 2018; 109: 455-459.
- Hung AL, Vivas-Buitrago T, Adam A, Lu J, Robison J, Elder BD, et al. Ventriculoatrial versus ventriculoperitoneal shunt complications in idiopathic normal pressure hydrocephalus. Clin Neurol Neurosurg. 2017;157:1-6.
- Tamburrini G, Caldarelli M, Di Rocco F, Massimi L, D'Angelo L, Fasano T, et al. The role of endoscopic choroid plexus coagulation in the surgical management of bilateral choroid plexuses hyperplasia. Childs Nerv Syst. 2006;22:605–608.
- Lemire R. Neural tube defects. JAMA. 1988; 259: 558-62.
- Cantu R, Mark V., Austen W. Accurate placement of the distal end of a ventriculoatrial shunt catheter using vascular pressure changes. Technical note. J Neurosurg. 1967;27:584–586.
- Keucher T, Mealey J. Long-term results after ventriculoatrial and ventriculoperitoneal shunting for infantile hydrocephalus. J Neurosurg. 1979;50:179–186.
- Decq P, Blanquet A, Yepes C. Percutaneous jugular placement of ventriculo-atrial shunts using a split sheath. Acta Neurochir. 1995;136: 92–94.
- D’Agustini M, Ferreyra M, Raglia G, Demarchi D. Derivaciones ventrículo atriales por punción percutánea. Rev Neurocir. 1998;I(1): 1-4.
- Black P. Idiopathic normal-pressure hydrocephalus. Results of shunting in 62 patients. J Neurosurg. 1980;52:371–377.
- Børgesen S., Gjerris F. The predictive value of conductance to outflow of CSF in normal pressure hydrocephalus. Brain. 1982; 105:65–86.
- Lam C, Villemure J. Comparison between ventriculoatrial and ventriculoperitoneal shunting in the adult population. Br J Neurosurg. 1997;11:43–48.
- Machinis G, Fountas K, Hudson J, Robinson J, Troup C. Accurate placement of the distal end of a ventriculoatrial shunt with the aid of real-time transesophageal echocardiography. J Neurosurg. 2006. 105:153–156.
- Hanaka B, Bonowa RH, Harrisb CA, Browda SR. Cerebrospinal fluid shunting complications in children. Pediatr Neurosurg. 2017;52(6): 381–400.
- Britz G, Kim D., Loeser J. Hydrocephalus secondary to diffuse villous hyperplasia of the choroid plexus. Case report and review of the literature. J Neurosurg. 1996;85:689–691.
- Fujimura M, Onuma T, Kameyama M, Motohashi O, Kon H, Yamamoto K, et al. Hydrocephalus due to cerebrospinal fluid overproduction by bilateral choroids plexus papillomas. Childs Nerv Syst. 2004;20:485–488.
COMENTARIO
En el presente trabajo es destacable recalcar la importancia que tiene la modificación de la técnica de Seldinger con el uso del ultrasonido intraoperatorio y la posterior y necesaria radioscopia.
El estudio, también, refleja algo muy importante que es la toma de decisiones. Si se decide colocar una derivación ventrículo atrial (con todos los pro y contra, bien detallados en dicho trabajo), es menester preparar y estudiar bien al paciente:
a) Realizar ecografías de los vasos del cuello a fin de descartar trombosis venosas, anatomía venosa anormal, insuficiencia cardiaca congestiva, etc.
b) Tener en cuenta el grado de hidrocefalia para evitar sobrecargas cardiacas.
c) La menor longitud de los catéteres generan menor presión distal y por lo tanto, menor efecto sifón que las derivaciones a peritoneo.
d) Tener en cuenta que a menor edad del paciente (menores de cuatro años generalmente), va a requerir con el tiempo un recambio del catéter distal.
e) Internar al paciente lo más cerca posible del horario quirúrgico y corroborar el baño pre quirúrgico correcto.
f) Tratar de utilizar el primer turno de cirugía de la mañana y la menor circulación de personal dentro del quirófano.
En conclusión, este trabajo científico viene muy bien para mejorar la táctica y la técnica para el tratamiento de la hidrocefalia y, en especial, de las derivaciones ventrículo atriales. Además, está decir que muchas veces, el fracaso de un acto quirúrgico se debe a simples detalles no contemplados en el desarrollo de un procedimiento quirúrgico, que abarca desde la internación del paciente con todos sus estudios previamente realizados y discutidos, hasta el alta hospitalaria.
Bienvenida la técnica modificada.
Ricardo Miguel Auad
Hospital del Niño Jesús. San Miguel del Tucumán, Argentina.






