Transferencia nerviosa de nervio accesorio-espinal a supraescapular: comparación de vía anterior versus vía posterior. Presentación de una serie y revisión de la literatura.
Resumen:
Introducción y objetivos: En más del 90% de las lesiones traumáticas del plexo braquial se observa una afectación de la motilidad y estabilidad del hombro. Por ello, un alto número de pacientes requerirán algún tipo de cirugía para intentar estabilizar el hombro y recuperar abducción y rotación externa. Los objetivos de este trabajo son: 1) comparar los resultados de la neurotización del nervio supraescapular con fascículos del nervio accesorio espinal, por vía anterior y por vía posterior; 2) realizar una revisión de la literatura sobre el tema.
Material y métodos: Revisión retrospectiva de historias clínicas de pacientes operados por el autor entre 2009 y 2013. Los criterios de inclusión fueron seguimiento mínimo 12 meses, neurotización espinal supraescapular como único procedomiento de reinervación del hombro.
Resultados: Se operaron 32 pacientes, de los cuales 13 cumplían con los criterios de inclusión. Se trató de 13 hombres de entre 17 y 52 años (promedio 26 años) con trauma cerrado. Cinco se operaron por vía anterior logrando estabilización de hombro y una abducción promedio de 60 grados. Solo uno logró rotación externa de 30 grados. Ocho se operaron por vía posterior logrando estabilización de hombro y una abducción promedio de 69,9 grados. Cuatro lograron una rotación externa entre 28 y 55 grados.
Discusión y conclusiones: La literatura disponible avala el uso de la vía posterior para casos de referencia tardía o posibilidad de doble lesión (en el plexo y la escotadura escapular), dado que la reinervación es algo más precoz que con la vía anterior. Igualmente, la vía posterior ofrece mejor recuperación (aunque no ideal) de rotación externa de hombro. Nuestra serie es concordante con lo publicado.
Palabras claves: Lesión de plexo braquial, nervio accesorio espinal, nervio supraescapular, neurotización.
Summary:
Background and objectives: In more than 90% of traumatic injuries of the brachial plexus, an affectation of the motility and stability of the shoulder is observed. Therefore, a high number of patients will require some type of surgery to stabilize the shoulder and recover abduction and external rotation. The objectives of this work are: 1) to compare the results of neurotization of the suprascapular nerve with fascicles of the spinal accessory nerve, by anterior and posterior approaches, respectively; 2) a review of the literature about this topic.
Material and methods: Retrospective review of medical records of patients operated on by the author between 2009 and 2013. The inclusion criteria were minimum follow-up 12 months, spinal to suprascapular nerve neurotization as the only surgery for shoulder reinnervation.
Results: 32 patients were operated, of which 13 met the inclusion criteria. There were13 men between 17 and 52 years old (average 26 years old) with blunt trauma. Five were operated by anterior approach, achieving shoulder stabilization and an average abduction of 60 degrees. Only one achieved 30 degree of external rotation. Eight underwent posterior approach, achieving shoulder stabilization and an average abduction of 69.9 degrees. Four achieved an external rotation between 28 and 55 degrees.
Discussion and conclusions: The available literature supports the use of the posterior approach for cases of late referral or possibility of double injury (in the plexus and scapular notch), since reinnervation is somewhat earlier than with the anterior approach. Likewise, the posterior approach offers better (although not ideal) recovery from external shoulder rotation. Our series is consistent with what has been published by other authors.
Key words: Brachial plexus injury, spinal accessory nerve, suprascapular nerve, neurotization.
Introducción:
Las lesiones traumáticas del plexo braquial producen una severa disfunción en la motilidad del miembro superior. Si bien se describen varios patrones lesionales con diferentes pronósticos funcionales, en la mayoría de los casos hay un compromiso de la motilidad y estabilidad del hombro.(1-3) Por ello, la estabilidad de la articulación escapulo-humeral y la recuperación de la abducción del hombro son un objetivo principal en la mayoría de los casos. (1,2)
Este objetivo puede lograrse por varias técnicas. La más usada en cirugía primaria es la reinervación del nervio supraescapular (NSS) con fascículos del nervio accesorio-espinal (XI).
La reinervación del NSS con fascículos del XI puede hacerse por dos vías: anterior o posterior. Cada una de estas vías tiene ventajas y desventajas teóricas. Sin embargo, hay pocas series que comparen los resultados funcionales de ambas vías de abordaje.
El objetivo del autor es analizar los resultados de una serie de pacientes en los cuales se realizó reinervación del NSS con fascículos del XI, tanto por vía anterior como por vía posterior. Se hace además una revisión de la literatura sobre el tema.
Material y métodos:
Entre agosto de 2009 y marzo de 2013, el autor realizó 32 cirugías en pacientes con lesiones traumáticas cerradas de plexo braquial.
De este grupo, se utilizó como criterio de inclusión para este trabajo aquellos pacientes en los que se hubiera hecho la neurotización del NSS con fascículos del XI como único procedimiento para reinervar el hombro. Se incluyeron solo pacientes que tuvieran un mínimo de 12 meses de seguimiento postoperatorio.
En los pacientes que cumplieron los criterios de inclusión, se realizó una cita en consultorio donde se registró edad, sexo, mecanismo traumático, tiempo de evolución entre el trauma y la cirugía. También se valoró la función del hombro, mediante el uso de goniómetro, midiendo la abducción del hombro y la rotación externa.
La revisión de las historias clínicas se hizo de forma retrospectiva.
Con los datos recogidos se aplicaron tests estadísticos buscando rango, promedio y significación estadística según el valor p.
Se realizó una revisión en la base de datos Pubmed con los siguientes términos: Suprascapular nerve neurotization, spinal accesory to suprascapular nerve neurotization.
La búsqueda arrojó 194 resultados. Se analizaron todos los títulos y resúmenes, seleccionando los artículos más significativos sobre el tema.
Resultados:
Trece pacientes cumplieron los criterios de inclusión.
Todos los individuos fueron de sexo masculino, con un promedio de edad de 26 años (rango: 17 a 52 años).
El mecanismo traumático en todos los casos fue el trauma cerrado por accidente de tránsito como conductor de motocicleta.
Los patrones lesionales fueron C5-C6 (3 casos), C5-C7 (6 casos) y C5-T1 (4 casos).
En todos los pacientes el intervalo trauma-cirugía fue inferior a 9 meses.
En ocho pacientes se realizó la neurotización por vía posterior y en 5 por la vía anterior.
En el grupo en que se realizó la vía posterior, el promedio de edad fue de 22.9 años, en tanto el promedio en la vía anterior fue de 34,6 años.
El período de seguimiento fue entre 12 y 48 meses (promedio 24.4 meses).
En cuanto a los resultados funcionales, los pacientes operados por vía anterior lograron en todos los casos estabilización del hombro y abducción de entre 45 y 73 grados (promedio 61 grados).
Solo uno de 5 recuperó rotación externa, alcanzando los 30 grados.
En el grupo en que se realizó el abordaje posterior, todos los pacientes lograron estabilización del hombro y una abducción de entre 45 y 130 grados (promedio 69.9 grados).
Cuatro de ocho pacientes operados por la vía posterior lograron rotación externa de entre 28 y 55 grados. La diferencia entre el número de pacientes que lograron rotación externa con abordaje anterior versus posterior no fue estadísticamente significativa (valor p: 0.1165).
No hubo complicaciones significativas en ninguna de las dos vías de abordaje.
Discusión:
La transferencia de fascículos del nervio accesorio espinal (XI) para el nervio supraescapular (NSS) es una de las técnicas más empleadas en cirugía de reparación del plexo braquial. Esto es debido a que los músculos inervados por el nervio supraescapular cumplen una triple función: estabilizar la cabeza humeral en los planos cefalocaudal y axial, otorgar abducción y rotación externa del hombro. (2,4) Esta última es sumamente útil para poner la mano en posición cuando se flexiona el codo. y Para lograr una buena disposición de la mano en el espacio personal, es necesario tener una buena función en el hombro. A su vez, un hombro estable potencia la flexión producida por el bíceps (4) debido a que la cabeza larga del bíceps cruza la articulación del hombro y, si el hombro no está estabilizado, el inicio de la contracción del bíceps levanta la cabeza humeral y la acerca a la glena, estabilizando el hombro. Con un hombro estabilizado, esta parte de la contracción se utiliza únicamente para flexionar el codo. (4)
Si bien los patrones de afectación radicular en las lesiones cerradas del plexo braquial son variables, más del 90% de los pacientes presenta afectación funcional de la raíz C5 y, por lo tanto, requerirán algún procedimiento que reintegre la estabilidad y la abducción del hombro. (3)
Para lograr este cometido se describen varias técnicas quirúrgicas, siendo una de las más utilizadas la transferencia nerviosa del XI al NSS. Esta técnica puede hacerse fundamentalmente por dos vías: el abordaje supraclavicular anterior o el abordaje posterior.
Técnica quirúrgica:
La técnica puede realizarse por vía anterior o posterior y cada una de ellas tiene ventajas y desventajas teóricas.
La vía anterior permite explorar todo plexo supraclavicular, presenta una anatomía a la que el cirujano está habituado y resulta relativamente sencilla.
En tanto la vía posterior expone al cirujano a una anatomía menos familiar, pero tiene la ventaja de coaptar ambos nervios más cerca del músculo blanco y se podrían obtener mejores resultados funcionales. Además, el abordaje posterior permite hacer en la misma posición y en el mismo procedimiento la transferencia tríceps-axilar cuando está indicada. (5) También permite explorar el NSS a nivel de la escotadura escapular, punto potencial para una segunda lesión del nervio (double crush). (6)
En cuanto a la anatomía quirúrgica, se describirán brevemente ambas vías de abordaje.
Para la vía anterior (Figuras 1 y 2), el paciente es colocado en decúbito dorsal, con una almohadilla bajo el hombro y la cabeza rotada hacia el lado contralateral. Se realiza una incisión supraclavicular, se reconoce y abre el platisma. Posteriormente se identifican los ramos del plexo cervical superficial y la vena yugular externa. Estos elementos se cargan con una banda siliconada y se retraen. Posteriormente se ubica el músculo omohioideo que se reclina o secciona (previamente a seccionarlo se repera con dos puntos para repararlo en el cierre). Luego se identifica el paquete vascular cervical transverso y, a continuación, se identifica el tronco superior por debajo del paquete vascular. Normalmente el tronco superior termina en un tridente formado por las divisiones anterior y posterior y el nervio supraescapular. Éste se reconoce por ser la estructura más superior, por su trayecto hacia posterior y por su calibre. Luego se busca el nervio accesorio espinal en la cara profunda del trapecio, para lo cual es de mucha utilidad el uso de un neuroestimulador. Finalmente, se disecan ambos nervios y se hace una sutura termino-terminal, reforzándola con pegamento biológico.
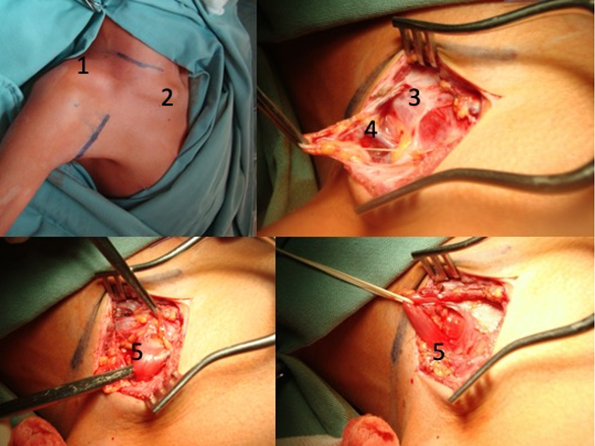
Figura 1: Neurotización del NSS con fibras del XI por vía anterior.
Arriba a la izquierda se ve la posición quirúrgica y la incisión para el abordaje, arriba a la derecha, los primeros planos del abordaje. Abajo, se reconoce y reclina el músculo omohioideo.
1)Articulación acromioclavicular, 2) Articulación esternoclavicular, 3) Músculo platisma, 5) Músculo omohioideo.
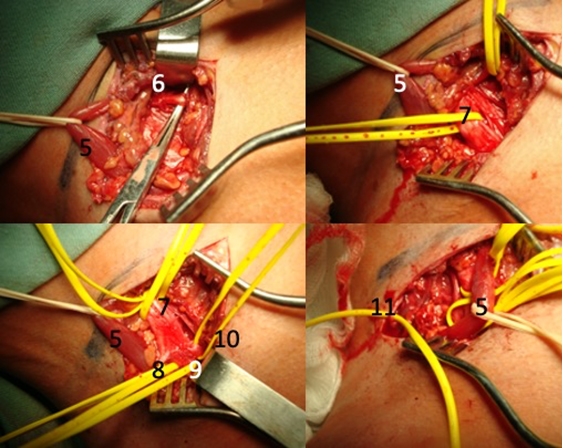
Figura 2: Neurotización del NSS con fibras del XI por vía anterior.
Arriba a la izquierda se ha reclinado el músculo omohioideo y se identifica el nervio frénico. Arriba a la derecha, se reconoce el tronco superior. Abajo a la izquierda, se identifican las divisiones del tronco superior y el NSS. Abajo a la derecha, se ha reclinado el músculo omohioideo hacia caudal y se reconoce el XI.
1)Articulación acromioclavicular, 2) Articulación esternoclavicular, 3) Músculo platisma, 5) Músculo omohioideo, 6) Nervio frénico, 7) Tronco superior (TS), 8) NSS, 9) División anterior del TS, 10) División posterior del TS, 11) XI.
Para la vía posterior (Figura 3) el paciente puede ser colocado en decúbito lateral o ventral.
Los reparos óseos son borde supero interno de la escápula, espina de la escápula y articulación acromio-clavicular (ACC).
Sobre la técnica por vía posterior, hay autores que han estudiado los reparos anatómicos para ubicar los nervios supraescapular y XI.
Por ejemplo, Colbert y Mackinnon (5) afirman que si se traza una línea desde el acromion a la línea media, el XI se sitúa en la unión del 40% medial con el 60% lateral del 100% de la longitud de la línea. El NSS se sitúa a mitad de camino en una línea que una el acromion con el borde supero-externo de la escápula. Pruksakorn (7) refiere que un reparo útil es el tubérculo conoide: el XI se sitúa a mitad de camino entre el tubérculo y la base de la espina de la escápula en tanto el NSS se ubica a unos 3.3 cm. del tubérculo.
Nuestro grupo de trabajo ha estudiado los reparos anatómicos para la neurotización posterior y hemos comprobado en material cadavérico formolado y en escápulas óseas secas que el XI se sitúa unos 11 cm. medial a la articulación acromioclavicular (ACC), en tanto la escotadura escapular (reparo anatómico utilizado para ubicar al NSS) se sitúa a 7 cm. de dicha articulación. Por tanto, se utilizó una incisión ubicada por arriba de la espina de la escápula, de unos 6-7 cm. de longitud que permita exponer dos puntos situados 7 y 11 cm. mediales a la ACC, ya que allí se topografía el NSS y XI. (8,9) Luego de la incisión cutánea se separan las fibras del trapecio y se busca en su cara profunda al XI, confirmando con neuroestimulador. Se deja reparado con bandas siliconadas. Luego se palpa el borde superior de la escápula hacia lateral, hasta palpar el ligamento transverso, que en individuos jóvenes habitualmente no está calcificado. De estarlo, agrega un grado de complejidad a la cirugía al hacer más dificultosa la identificación de la escotadura y la exposición del NSS. Al identificar el ligamento, se ubica el nervio y se lo separa de la vena que lo acompaña. Posteriormente, se secciona el ligamento con lo que se gana mayor longitud del NSS, lo que facilita la sutura sin tensión. Se seleccionan los fascículos del XI y se hace sutura con hilo 9-0, reforzando con pegamento biológico. A veces es necesario sacrificar algunos fascículos del XI para ganar un poco de longitud de nervio y hacer sutura sin tensión.
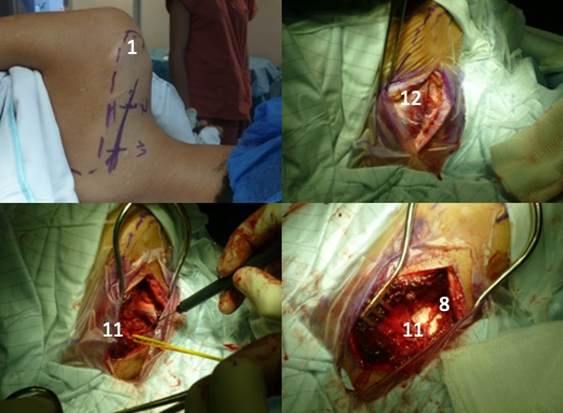
Figura 3: Neurotización del NSS con fibras del XI por vía posterior.
Arriba a la izquierda posición quirúrgica y reparos superficiales. Arriba a la derecha, se separaron los fascículos del músculo trapecio. Abajo a la izquierda, se ha identificado el XI y se hace comprobación con neuroestimulación. Abajo a la derecha, el NSS y el XI están confrontados para hacer la sutura.
1) Articulación acromioclavicular, 2) Articulación esternoclavicular, 3) Músculo platisma, 5) Músculo omohioideo, 7) Tronco superior (TS), 8) NSS, 9) División anterior del TS, 10) División posterior del TS, 11) XI, 12) Músculo trapecio.
Elección de la vía de abordaje:
Hay diversos factores que pueden afectar la elección de la vía de abordaje, algunos dependen del cirujano y otros del paciente.
La vía anterior es más familiar para el cirujano de nervios periféricos y está especialmente indicada cuando se piensa explorar el plexo supraclavicular.
La vía posterior puede reservarse para casos de referencia tardía, dado que los datos neurofisiológicos y clínicos muestran una reinervación algo más precoz por esta vía. (2,10) Esto es apoyado por trabajos que muestran que el principal factor pronóstico para un buen resultado en la neurotización del NSS con XI es el tiempo trauma-cirugía. (11) Igualmente debe pensarse en esta vía en individuos con chances de tener un “doble impacto” (double crush en la literatura anglosajona), como en aquellos pacientes con fracturas de escápula o luxación de clavícula. (1,12) Está especialmente indicada en lesiones C5-C6 en que se piensa hacer doble transferencia (XI-NSS y tríceps axilar) (5,13-15). Una posible indicación es la lesión completa del plexo braquial, dado que Siqueira et al. (16) muestran resultados muy pobres con la vía anterior para la rotación externa en este grupo de pacientes. Dado que la vía posterior parece tener mejores resultados para la rotación externa, podría ser una buena alternativa, aunque se necesitan más estudios prospectivos para validar esta opción como superior en este grupo de pacientes.
Objetivos y resultados de la neurotización del NSS con fascículos del XI:
Como se adelantó, la estabilidad, abducción y rotación externa del hombro son de vital importancia para la funcionalidad del miembro superior. (1,4) Por ello, en la mayoría de las lesiones de plexo braquial, un objetivo primordial es la reinervación del NSS.
Los resultados publicados sobre la neurotización del NSS con fascículos del XI son muy dispares entre las diferentes series: entre 50 y 100% de mejoría en la abducción del hombro, y entre 0 y 60% para rotación externa. (1,17-23)
En un estudio sobre 21 pacientes, Malessy (17) reporta reinervación electromiográfica de los músculos supra e infraespinoso en 85 y 75% de los casos, respectivamente. Sin embargo, la abducción activa con un valor M3 o mayor se logró solo en un 24% de los pacientes y la rotación externa, en un 14%.
Por otro lado, Terzis (13) publica resultados entre excelentes y buenos para la abducción o rotación externa en un 79 y 55% de los pacientes, respectivamente.
Venkatramani (6) refiere que en su serie de 15 pacientes, todos logaron una mejoría funcional a nivel del hombro (estabilidad) pero solo 8 de 15 lograron abducción y rotación externa activas.
Esta discordancia entre diferentes series puede estar dada por múltiples factores, como la edad de los pacientes, la experiencia de los cirujanos, el tiempo cirugía-trauma, factores personales de los pacientes (diabetes, obesidad, extensión de la lesión plexual, por ejemplo), etc. (2,20,21) Uno de los factores más importantes en el resultado es el tiempo transcurrido entre el trauma y la cirugía, así como el índice de masa corporal y la extensión lesional a nivel del plexo: a mayor tiempo, mayor índice de masa corporal, mayor extensión lesional y peor resultado. (11,16,19,20,23)
Comparación de resultados de las vías anterior y posterior:
En la literatura reciente hay varios reportes que apoyan que la trasferencia XI-SSN por vía posterior tendría mejores resultados que la realizada por vía anterior.
Las primeras publicaciones sobre el uso de la vía posterior corresponden a Bahm (24) (pacientes pediátricos) y de Guan (25) (pacientes adultos).
Hay menos de 10 series que comparan grupos de pacientes abordados por vía anterior o posterior y que presentan resultados analizables. (18-29)
Un artículo de Schaakxs y cols (26) presenta resultados sobre una serie de 65 casos pediátricos abordados por vía anterior (38 casos) o posterior (27 pacientes), pero no muestra los resultados por separado para poder definir si hay diferencia entre ambas vías.
Riu y cols (30) comparan la evolución de más de 70 pacientes abordados por las dos vías (39 anterior vs 35 posterior), no encontrando diferencias en los tiempos de reinervación neurofisiológica del músculo supraescapular.
Guan (25) Bhandari (10) y Souza (18) publican series comparativas entre ambas vías de abordaje analizando resultados clínicos.
Guan y cols (25) presentan datos favorables a realizar la vía posterior, ya que los pacientes mostraron signos de reinervación clínica de forma más precoz y con rangos de movimiento algo mayores al final del seguimiento (reinervación 7,6 meses vs 9.9 meses y rango de abducción de 62 vs 52 grados para las vías posterior y anterior respectivamente).
Bhandari y cols (10-15) encuentran lo mismo en un grupo de 35 pacientes (14 por vía posterior vs. 21 por vía anterior): mejores resultados en los rangos de movimiento y tiempos de reinervación más cortos para la vía posterior. Igualmente, los rangos de movimiento y número de pacientes que recuperaron rotación externa fueron superiores en aquellos que fueron abordados por vía posterior.
Souza y cols (18) comparan 10 pacientes por vía anterior y 10 por vía posterior, encontrando que para la abducción no hay diferencia entre ambas vías, pero en el caso de la rotación externa 2 pacientes de la vía anterior recuperaron buenos rangos de movimiento en relación con 7 de la vía posterior.
Nuestra serie muestra datos similares: mejores rangos de abducción y recuperación de la rotación externa en el grupo abordado por vía posterior. Se deben tener en cuenta varios factores: nuestra serie no es randomizada ni prospectiva, el número de pacientes es bajo y, además, la edad del grupo abordado por vía anterior fue algo mayor. La diferencia entre los pacientes que lograron rotación externa por vía anterior versus vía posterior no fue estadísticamente significativa dado el bajo número de pacientes en cada grupo.
Las complicaciones de ambas vías son similares en cirujanos con experiencia. (31)
Sin embargo, creemos que estos datos sirven para reafirmar el uso de la vía posterior como una alternativa de valor en la cirugía del plexo braquial.
Conclusiones:
Hay pocas series quirúrgicas que comparen las vías de abordaje anterior y posterior para la transferencia nerviosa XI-NSS.
Los artículos publicados muestran cierta ventaja en el uso de la vía posterior, ya que con esta vía de abordaje hay un mayor número de pacientes que puede ganar rotación externa. Además, se muestran periodos de reinervación electrofisiológica algo más cortos.
Por ello, pensamos que puede ser una excelente alternativa en pacientes con referencia tardía, aquellos que tienen una lesión completa (C5-T1) o en pacientes con lesiones de plexo superior en los que se realizará una transferencia de tríceps a axilar.
Nuestra serie apoya estos hallazgos, teniendo en cuenta que el número de pacientes es bajo y la selección no fue aleatoria.
Referencias:
- Robla-Costales J, Socolovsky, Di Masi G, et al. Técnicas de reconstrucción nerviosa en lesiones traumáticas de plexo braquial. Parte 1: Transferencias nerviosas extraplexuales. Neurocirugia (Astur). 2011;22(6):507-20.
- Bhatnagar A. Spinal accessory nerve transfer to the suprascapular nerve to restore shoulder function in brachial plexus injury: management nuances. Neurol India. 2019;67(Supplement):S29-S31.
- Martínez F, Pinazzo S, Moragues R, Suarez E. Lesiones traumáticas del plexo braquial en Uruguay. Estudio clínico-epidemiológico sobre 50 pacientes. Rev Urug Med Interna. 2016;3:69-75
- Kapandji A. Anatomía y fisiología articular. Tomo I. 6ª Edición. Madrid: Panamericana; 2006.
- Colbert SH, Mackinnon S. Posterior approach for double nerve transfer for restoration of shoulder function in upper brachial plexus palsy. Hand. 2006;1(2):71–7.
- Venkatramani H, Bhardwaj P, Faruquee SR, Sabapathy SR. Functional outcome of nerve transfer for restoration of shoulder and elbow function in upper brachial plexus injury. J Brachial Plex Peripher Nerve Inj. 2008;27;3:15.
- Pruksakorn D, Sananpanich K, Khunamornpong S, Phudhichareonrat S, Chalidapong P. Posterior approach technique for accessory-suprascapular nerve transfer: a cadaveric study of the anatomical landmarks and number of myelinated axons. Clin Anat. 2007;20(2):140-3.
- Martínez F, Jaume A, Sienra C, Ruso A. Anatomía quirúrgica de la transferencia nerviosa de espinal accesorio a nervio supraescapular por vía posterior. Neurocirugía (FLANC). 2017;26(1):5pp.
- Martínez F. Technical Note: Spinal-Accessory to suprascapular nerve transfer by posterior approach. Austin Neurosurg Open Access. 2017;4(1):1058.
- Bhandari PS, Deb P. Dorsal approach in transfer of the distal spinal accessory nerve into the suprascapular nerve: histomorphometric analysis and clinical results in 14 cases of upper brachial plexus injuries. J Hand Surg Am. 2011;36(7):1182-90.
- Socolovsky M, Di Masi G, Bonilla G, Malessy M. Spinal to accessory nerve transfer in traumatic brachial plexus palsy: is body mass index a predictor of outcome? Acta Neurochir (Wien). 2014;156(1):159-63.
- Bertelli JA, Ghizoni MF. Transfer of the accessory nerve to the suprascapular nerve in brachial plexus reconstruction. J Hand Surg Am. 2007;32(7):989-98.
- Terzis JK, Kostas I. Suprascapular nerve reconstruction in 118 cases of adult posttraumatic brachial plexus. Plast Reconstr Surg. 2006;117(2):613-29.
- Texakalidis P, Tora MS, Lamanna JJ, Wetzel J, Boulis NM. Combined radial to axillary and spinal accessory nerve (SAN) to suprascapular nerve (SSN) transfers may confer superior shoulder abduction compared with single SA to SSN transfer. World Neurosurg. 2019;126:e1251-e6.
- Bhandari PS, Deb P. Posterior approach for both spinal accessory nerve to suprascapular nerve and triceps branch to axillary nerve for upper plexus injuries. J Hand Surg Am. 2013;38(1):168-72.
- Siqueira MG, Martins RS, Solla D, Faglioli W, Foroni W, Heise CO. Functional outcome of spinal accessory nerve transfer to the suprascapular nerve to restore shoulder function: results in upper and complete traumatic brachial plexus palsy in adults. Neurol India. 2019;67(Supplement):S77-S81.
- Malessy MJ, de Ruiter GC, de Boer KS, Thomeer RT. Evaluation of suprascapular nerve neurotization after nerve graft or transfer in the treatment of brachial plexus traction lesions. J Neurosurg. 2004;101(3):377–89.
- Souza FH, Bernardino SN, Filho HC, et al. Comparison between the anterior and posterior approach for transfer of the spinal accessory nerve to the suprascapular nerve in late traumatic brachial plexus injuries. Acta Neurochir (Wien). 2014;156(12):2345-9.
- Terzis JK, Kostas I, Soucacos PN. Restoration of shoulder function with nerve transfers in traumatic brachial plexus palsy patients. Microsurgery. 2006;26(4):316–24.
- Bertelli JA, Ghizoni MF. results of spinal accessory to suprascapular nerve transfer in 110 patients with complete palsy of the brachial plexus. J Neurosurg Spine. 2016;24(6):990-5.
- Suzuki K, Doi K, Hattori Y, Pagsaligan JM. Long-term results of spinal accessory nerve transfer to the suprascapular nerve in upper-type paralysis of brachial plexus injury. J Reconstr Microsurg. 2007;23(6):295-9.
- Pretto Flores L. Brachial plexus surgery: the role of the surgical technique for improvement of the functional outcome. Arq Neuropsiquiatr. 2011;69(4):660-5.
- Rezzadeh K, Donnelly M, Vieira D, Daar D, Shah A, Hacquebord J. The extent of brachial plexus injury: An important factor in spinal accessory nerve to suprascapular nerve transfer outcomes. Br J Neurosurg. 2019;15:1-4.
- Bahm J, Noaman H, Becker M. The dorsal approach to the suprascapular nerve in neuromuscular reanimation for obstetric brachial plexus lesions. Plast Reconstr Surg. 2005;115(1):240-4.
- Guan SB, Hou CL, Chen DS Gu YD. Restoration of shoulder abduction by transfer of the spinal accessory nerve to suprascapular nerve through dorsal approach: a clinical study. Chinese Med J. 2006;119(9):707-12.
- Schaakxs D, Bahm J, Sellhaus B, Weis J. Clinical and neuropathological study about the neurotization of the suprascapular nerve in obstetric brachial plexus lesions. J Brachial Plex Peripher Nerve Inj. 2009;4:15.
- Ruchelsman DE, Ramos LE, Alfonso I, Price AE, Grossman A, Grossman JAI. Outcome following spinal accessory to suprascapular (spinoscapular) nerve transfer in infants with brachial plexus birth injuries. Hand (NY). 2010;5(2): 190–4.
- Abdouni YA, Faria Checoli G, Cardoso Salles H, Da Costa AC, de Moraes Barro Fucs PM. Assesment of the results of accessory to suprascapular nerve transfer. Acta Ortop Bras. 2018;26(5):332-34.
- Emamhadi M, Alijani B, Andalib S. Long-term clinical outcomes of spinal accessory nerve transfer to the suprascapular nerve in patients with brachial plexus palsy. Acta Neurochir (Wien). 2016;158(9):1801-6.
- Riu J, Zhao X, Zhu Y, Gu Y, Lao J. Posterior approach for accessory-suprascapular nerve transfer: an electrophysiological outcomes study. J Hand Surg (Eur Vol). 2013;38(3):242-7.
- Martínez F, Pinazzo S, Moragues R, Suarez E. Complicaciones de la cirugía del plexo braquial. Neurocirugía (Astur). 2015;26(2):73-7.
COMENTARIO
Transferencia nerviosa de nervio accesorio-espinal a supraescapular: comparación de vía anterior versus vía posterior. Presentación de una serie y revisión de la literatura.
Artículo original, de relevancia para nuestra especialidad, de gran utilidad y análisis sobre las ventajas y desventajas de abordajes a uno de los procedimientos más frecuentes de anastomosis en cirugía de nervios periféricos.
Felicito a los autores por la enriquecedora discusión y comparación en ambas vías de abordaje, en una serie no menor de pacientes.
Jorge Bustamante
Laboratorio de Microcirugía Experimental. Facultad de Ciencias Médicas. UNLP
Hospital de Niños SM Ludovica
Hospital de Alta Complejidad El Cruce
COMENTARIO
En este artículo los autores comparan los resultados de dos abordajes utilizados para realizar la neurotización del nervio supraescapular con el nervio espinal accesorio en las lesiones de plexo braquial. La vía anterior es la más utilizada, ya que nos permite explorar todo el plexo braquial aunque existen algunas situaciones puntuales en las que estaría indicada la vía posterior, como ser una lesión distal del nervio supraescapular, ya que este abordaje nos permite explorar la escotadura escapular. Es importante que todo cirujano de nervios esté familiarizado con esta técnica quirúrgica. Desde el punto de vista técnico, este artículo aporta una descripción detallada de esta vía, describiendo puntos de reparo anatómico que facilitan la localización de ambos nervios.
Existiría cierta superioridad en cuanto a los resultados de la vía posterior, ya que se logra rotación externa en un mayor número de pacientes. Sin embargo, en la literatura hay pocas series que comparen ambas técnicas. Este trabajo contribuye con una nueva serie, aunque sea pequeña, coincidiendo con estos resultados.
Gilda Di Masi
Hospital de Clínicas "José de San Martín" y Hospital Británico


